¿Que hacer frente a un accidente ofídico?
Un manual para el diagnóstico y tratamiento de las mordeduras ocasionadas por serpientes venenosas en Venezuela.
La presente obra, es un intento más para acercarse al grave problema de los accidentes ofídicos en nuestro país. Quizá una forma de llegar a él, sea el mejor conocimiento de cuanto le rodea y como el hombre, penetrando en el nicho ecológico de las serpientes, es agredido por ellas.
Con la intención de tratar de dar normas sencillas y tratamientos totalmente actualizados, así como superar las dificultades que plantea la síntesis de un tema tan denso y complicado, se ha tendido a presentar los géneros, con sus elementos de identificación más relevantes y que a nuestro criterio, puedan informar globalmente al lector.
Las serpientes venenosas, con su extraordinaria riqueza de especies y hábitos, han sido desde tiempos muy remotos, objeto de estudio, por civilizaciones tan antiguas, como la china y la egipcia. El paso de los siglos, ha puesto de manifiesto, el interés humano por los ofidios venenosos, abarcando ámbitos del pensamiento, que han ido, desde la superstición, hasta la incorporación, llenando todo el rigor científico, de nuevos avances de investigación. Ahora bien, no espere el lector, encontrar el problema resuelto, ni mucho menos. Se trata de un tema, tan dinámico, que siempre plantearán nuevas interrogantes.
En los últimos años, se han dado lugar descubrimientos rápidamente notables, en cuanto a los aspectos biológicos y terapéuticos de estos accidentes; continuamente se mejoran los esquemas de tratamiento y recientemente se comienza a investigar sobre métodos de prevención, tan revolucionarios, como las vacunas antiofídicas, que de manera pionera, vienen desarrollándose en Venezuela y Japón.
Este trabajo, estaría incompleto, si al proceso de adquisición de conocimientos no se añadieran vivencias propias, enseñanzas prácticas, manejos adquiridos por la experiencia cotidiana, en el hospital y el laboratorio.
Quisiéramos hacer un reconocimiento, a un médico venezolano, el Dr. Álvaro Ávila, con quien iniciamos la aventura de proponer este libro, pero su ida a otras áreas del que hacer humano, esperamos que momentáneamente, impidió que nos acompañara en la coautoría, de este trabajo intelectual.
Este trabajo, podrá ser llevado en el morral de un explorador o reposar en la biblioteca de un científico; siendo útil a médicos, biólogos, militares, estudiantes, bomberos, ganaderos, agricultores, trabajadores de campo, empresas e instituciones como: MPPS, CVG, CORPOELEC, alcaldías, entre otros, quienes eventualmente, podrían estar cerca de un accidente ofídico o tener la posibilidad de ayudar a prevenirlo.
Alexis Rodríguez DM DMT MSc PhD
[su_spacer size=»25″]
Introducción
Las mordeduras de serpientes representan un grave problema médico, social y económico en países tropicales de Asia, África y América latina.
Al consultar la literatura médico-biológica, se observa la carencia de información sobre animales venenosos: incidencia, mortalidad, riesgos que representan y la acción de los venenos en el organismo. Cuando se revisan los innumerables trabajos bioquímicos y farmacológicos de venenos de serpientes, raramente se plantea la acción de estos venenos sobre los tejidos humanos.
El estudio de las serpientes venenosas y sus problemas médicos en Venezuela, salvo por algunos autores, es escasa y carece de estudios sistemáticos que den información de distribución de especies en el territorio nacional, así como de procedimientos clínicos y técnicas terapéuticas modernas, para el manejo de estos graves accidentes.
La falta de conocimiento de la fauna ofídica ofensiva al hombre, la acción de sus venenos sobre los tejidos humanos, los aspectos clínicos y terapéuticos, más que un descuido de nuestra creación de conocimiento autóctono, se ha debido a los escasos investigadores venezolanos dedicados a estos temas y por supuesto a los ínfimos recursos que dedica el Estado, al referido problema.
Estas son las razones fundamentales, por las cuales, nos propusimos escribir este libro, tratando de actualizar al máximo el conocimiento y los patrones de tratamiento del accidente ofídico, pero proponiendo actualizar el contenido, en cada nueva edición en el futuro.
Muchos de los países de la franja tropical, poseen una amplia variedad de serpientes venenosas, originándose en algunas oportunidades, serios problemas diagnósticos, si los pacientes no portan el ejemplar con ellos, en el momento de la consulta. La distribución geográfica de las serpientes tienen muchas fallas; los trabajos de sistemática, para mantener exactitud, solo señalan las localidades donde los animales fueron recolectados. Es evidente, que ellos existen en otros lugares, por ejemplo, una especie de Crotalus que existe en Lara y Barinas, también debe existir en Portuguesa, que linda con ambos Estados.
Las serpientes venenosas en Venezuela, pertenecen a 6 géneros: Bothriochis, Bothriopsis, Bothrops, Crótalus, Lachesis y Micrurus. Sus venenos son mezclas complejas de toxinas y enzimas, que muestran diferentes actividades sobre un alto número de substratos tisulares, provocando una variedad de patologías que incluyen hemorragias, desordenes neuromusculares y destrucción de tejidos. Su distribución geográfica en Venezuela, se encuentra más o menos relacionada a su comportamiento bioecológico: Bothrops y Lachesis, en regiones húmedas del piso tropical y subtropical; mientras que Crótalus y Micrurus, preferiblemente en sabanas, piedemontes y regiones xerófilas.
Los accidentes bothrópicos, representan en el país, alrededor del 70% de los envenenamientos por mordedura de serpiente, seguido de los accidentes crotálicos y otros.
Desde el punto de vista médico, es de capital importancia, establecer y actualizar normas de diagnóstico y tratamiento, acordes con los modernos hallazgos de la ciencia, en la actividad de los componentes de dichos venenos. Las informaciones que aparecen en este libro provienen de las experiencias de muchos profesionales que han dedicado su tiempo al estudio del ofidismo en Venezuela y el mundo, principalmente del grupo técnico (Dr. Alexis Rodríguez Acosta, Dr. Álvaro Ávila A., Dr. Alejandro Mondolfi, Dr. Rafael Orihuela y Dra. María Aguilar) que se reunieron en el “Primer Curso de Actualización en Accidentes por Ofidios Ponzoñosos”, dictado en la ciudad de Caracas el 30 de noviembre de 1990, bajo los auspicios del Instituto Nacional de Higiene, el Hospital “Leopoldo Manrique T” y el Instituto de Medicina Tropical de la Universidad Central de Venezuela. Este grupo técnico ha asumido la responsabilidad de escribir sus experiencias, actualizadas al año 1995, en este libro. No se pretende en modo alguno, que termine aquí la discusión, por el contrario, nuevas revisiones de los conocimientos surgidos de la investigación médica y biológica, mejorarán en sumo grado los conceptos referentes a diagnósticos, clínica y tratamiento de estos accidentes, en el futuro inmediato.
Serpientes de importancia medica en venezuela
Los accidentes por mordeduras de serpientes, producen pánico y un miedo atávico con mucha razón. Es por ello, que debemos distinguir entre el peligro potencial y real, que depende de varios factores (Rosenfeld, 1972).
Tomando como ejemplo, la potencia del veneno, las corales venenosas, serían las más peligrosas. Pero ocurre, que la mayoría de ellas son poco agresivas, de boca muy pequeña, huidizas y es por ello que los accidentes provocados por esta familia son muy raros. Los pocos casos (Pifano et al, 1986), fueron mordidos al manipular la culebra, jugando con ella, por considerarla inofensiva.
Por la actividad del veneno, deberían estar en segundo lugar las cascabeles. En Brasil y Venezuela, la mortalidad por la mordedura de estas serpientes, es muy elevada, cerca del 72% (Rosenfeld, 1972). sin tratamiento y alrededor del 10%, aún con dosificación de suero antiofídico polivalente. Afortunadamente, los accidentes, no son tan frecuentes, por su agresividad menor que los Bothrops y el ruido que hacen, con el Crepitaculum corneo (cascabel), que alerta de su presencia.
En nuestro país, el mayor número de accidentes es causado por serpientes del género Bothrops, mapanares y tigras mariposas, con un porcentaje alrededor del 80%. Estas serpientes tienen un veneno, menos potente que los Micrucus y Crotalus. La mortalidad para los casos sin tratamiento, no es tan elevada, llegando al 8% en hospitales de Brasil y 0.7% de los tratados (Rosenfeld, 1972).
En Venezuela, a pesar del subregistro, las cifras parecen coincidir con estos números. Las serpientes del género Lachesis, cuaimas, concha de piña, son probablemente las serpientes venenosas más grandes en el mundo, su mordedura, generalmente es desgarrante, tal como una mordedura canina; las cantidades de veneno que inocula son altas, pero afortunadamente de baja potencia. Su importancia médica es relativa, desde el punto de vista epidemiológico, ya que los accidentes son bastante raros y solo ocurren en medio de la floresta tropical húmeda profunda.
En cuanto a agresividad, el comportamiento es esquematizado así: Bothrops, Crotalus, Lachesis y Micrurus.
De los seis géneros de serpientes venenosas descritos en Venezuela: Bothriochis, Bothriopsis, Bothrops, Crótalus, Lachesis y Micrurus pertenecen a la familia Viperidae; y el género Micrurus pertenece a la familia Elapidae. Cada uno de estos géneros, posee características propias que facilitan su identificación. En este sentido, la familia Viperidae con sus tres géneros posee como característica común un órgano termoreceptor o Foseta Loreal. Es un orificio situado entre la narina y el ojo de la serpiente por lo que popularmente recibe el nombre de “cuatro narices”. La diferencia morfológica de estas familias, en comparación con las serpientes no venenosas, se puede hacer de la siguiente manera:
Elapidae: NO poseen Foseta Loreal. Son serpientes de difícil identificación, las cuales se caracterizan por presentar varios colores dispuestos en forma de anillos alternos donde predominan el rojo, el negro y/o amarillo. La mejor manera de identificar a las corales venenosas, es verificando la presencia de colmillos inoculadores de veneno a nivel de la segunda escama supralabial en el maxilar superior, los cuales son pequeños y no retráctiles.
Crotalidae: SI poseen Foseta Loreal. Son serpientes de colores opacos. Presentan un par de colmillos retráctiles, inoculadores de veneno, hacia la parte anterior del maxilar.
[su_spacer size=»30″]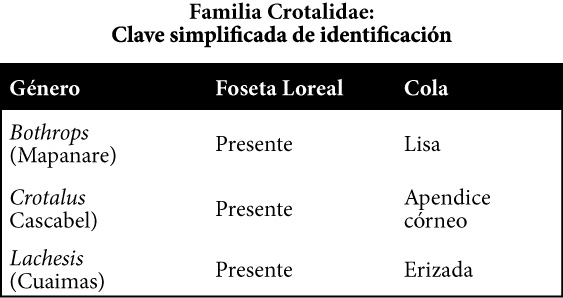 [su_spacer size=»30″]
[su_spacer size=»30″]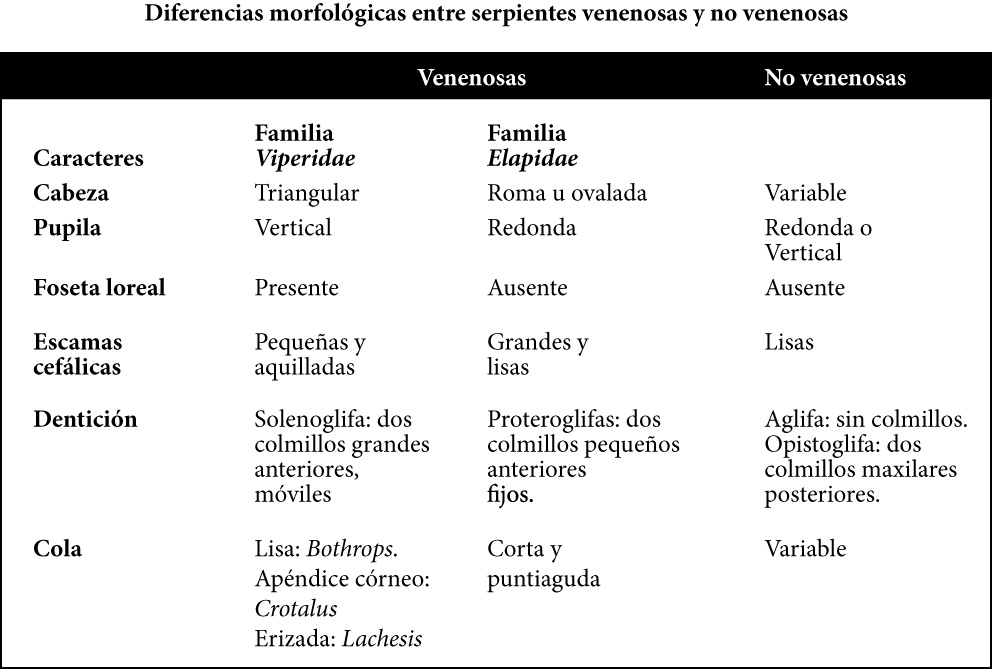 [su_spacer size=»30″]
[su_spacer size=»30″]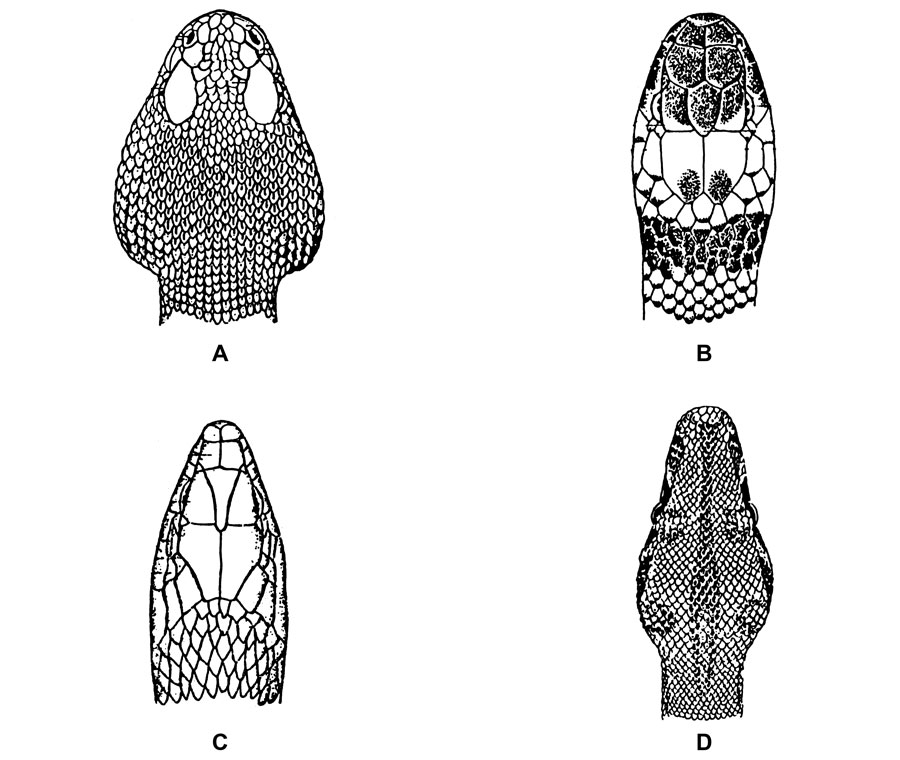
Esquemas de la escamación cefálica de serpientes pertenecientes a:
- familia crotalidae (venenosas),
- familia elapidae (venenosas),
- familia colubridae (no venenosas)
- familia boidae (no venenosas)
[su_spacer size=»30″]
Prevención de los accidentes ofídicos
Existen gran cantidad de factores relacionados con el accidente ofídico, fundamentalmente debidos a la incursión del hombre en el nicho ecológico de las serpientes venenosas. La actitud del humano, frente al ofidio potencialmente agresor, en la mayoría de los casos, condiciona la gravedad del accidente. Enumerar normas de prevención y medidas básicas puede ser de gran utilidad:
- Se debe evitar andar sin calzado. El uso de botas altas de goma o cuero evitan entre el 50% al 75% de los accidentes, ya que son los pies y las piernas las regiones anatómicas más afectadas.
- Antes de iniciar labores agrícolas, en áreas de alta prevalencia de accidentes ofídicos, se debe alertar al trabajador sobre el riesgo; de forma tal, que tome doble cuidado en su trabajo.
- Por existir serpientes que habitan en los árboles, se debe prestar mucha atención, cuando se realizan labores de cosechas de frutos.
- El uso de los guantes en la recolección de caña, café, arroz, así como en trabajos de limpieza de terrenos es de mucha importancia, ya que el 20% de los accidentes ofídicos afectan las manos y los antebrazos.
- No introducir las manos en huecos de árboles o del terreno. No remover troncos caídos o leña apilada, sin tomar precauciones, ya que son los lugares donde frecuentemente reposan las serpientes.
- La construcción de aceras en torno a las viviendas, tapar grietas de suelo y paredes, colocar pequeños muros que interrumpan el espacio entre la puerta y el piso de la casa pueden evitar accidentes. Así también es importante mantener limpia el área de vegetación, alrededor de las casas.
- Animales como el gato, aves de corral y los rabipelados, contribuyen a mantener el área doméstica y peridoméstica libre de serpientes.
- En los días de paseo o vacaciones, se debe evitar acampar en lugares próximos a plantaciones y pastos. La margen de los ríos y lagos, son sitios usualmente poblados de serpientes, por ello se debe estar alerta al visitarlos.
- Las serpientes venenosas generalmente tienen hábitos vespertinos o nocturnos; por lo cual, en este período de tiempo se debe evitar deambular sin tomar las medidas de prevención necesarias.
- Son muchos los enemigos naturales de las serpientes: Zorros, gavilanes, rabipelados y aves nocturnas por citar algunos que deben ser preservados.
Accidentes ofídicos: cuidados inmediatos
- Después del accidente, el paciente debe ser mantenido en reposo, evitando en lo posible que camine o corra; en caso contrario, la absorción del veneno puede ser favorecida. El traslado del paciente a un centro asistencial debe hacerse inmediatamente.
- Limpiar con agua y jabón, la zona anatómica afectada.
- No utilizar torniquete en ninguna circunstancia, ni efectuar incisiones en la zona anatómica afectada, ya que estas medidas agravan las lesiones locales y pueden complicar el cuadro clínico, con infecciones sobre-agregadas posteriores.
- Evitar bebidas como el alcohol ya que lejos de ayudar, complican la evolución del paciente.
- Antes de iniciar la seroterapia se deben tomar muestras sanguíneas para los exámenes de laboratorio pertinentes:
- Pruebas de coagulación:
- Tiempo Parcial de Tromboplastina (PIT)
- Tiempo de Protrombina (PT)
- Tiempo de Coagulación (TC)
- Fibrinógeno
- Hemograma
- Urea y Creatinina
- Electrolitos
- Creatinfosfokinasa (CPK) y Deshidrogenasa láctica (DHL)
- Examen de orinas
- Pruebas de coagulación:
- Si existiera evidencia clínica o de laboratorio de envenenamiento, iniciar la seroterapia con suero específico (antibothrópico, anticrotálico o antimicrúrico) o en su defecto suero antiofídico polivalente (antibothrópico-anticrotálico).
- El edema del miembro afectado puede comprometer la circulación del mismo. El movimiento precoz y su elevación en ángulo de 45° puede ser de gran ayuda. Así mismo, la aplicación de compresas tibias pueden mejorar la circulación.
- Administrar analgésicos y tranquilizar al paciente. Evitar el uso de drogas depresoras del sistema nervioso central.
- Controlar signos vitales y el volumen urinario del paciente periódicamente.
Diagnostico del accidente por serpientes venenosas
El diagnóstico del accidente ofídico tiene sus fundamentos en el conocimiento detallado de las características del cuadro clínico y la actividad fisiopatológica del envenenamiento; las cuales, dependiendo del género o familia de la serpiente se pueden resumir de la siguiente manera:
- Aquel donde domina la patología local y sistémica (edemas, equímosis, flictenas y trastornos de la coagulación): provocados por el veneno de Bothrops y Lachesis.
- Aquel donde domina la patología sistémica (Neurotoxicidad, rabdomiólisis, insuficiencia renal aguda): provocados por el veneno de Crotalus y Micrurus.
Los datos epidemiológicos del accidente ofídico nos orientan en forma clara en el diagnóstico. Cada especie es más o menos característica de alguna zona geográfica determinada.
A continuación presentamos una revisión detallada de los accidentes provocados por serpientes de la familia Crotalidae en sus diferentes géneros: Bothriochis, Bothriopsis, Bothrops, Crótalus, Lachesis y Micrurus, así como también aquellos provocados por serpientes de la familia Elapidae representada por los Micrucus o serpientes de coral.
Accidente bothrópico:
A.-) Epidemiología:
En Venezuela aproximadamente el 80% de los accidentes ofídicos son causados por serpientes del género Bothrops. La distribución geográfica es amplia en nuestro territorio
predominan como zonas endémicas, áreas tropicales y subtropicales, principalmente aquellas representadas por bosques húmedos del piso tropical y subtropical, piedemontes, márgenes de ríos y quebradas. Son serpientes agresivas que en muchas oportunidades pueden provocar accidentes graves.
[su_spacer size=»30″]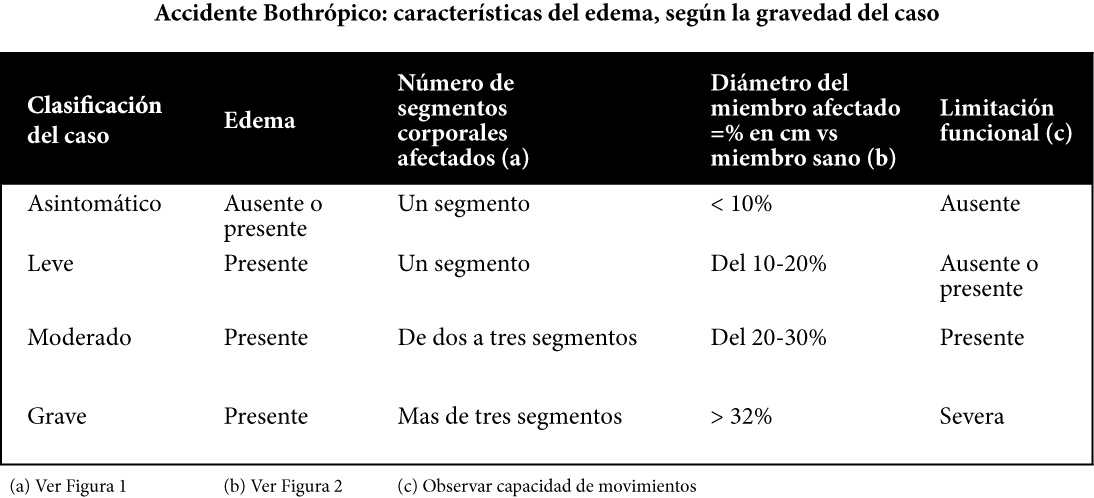 [su_spacer size=»30″]
[su_spacer size=»30″]
B.-) Diagnóstico:
Los signos y síntomas encontrados en el paciente, portador de un accidente bothrópico, dependen fundamentalmente de la actividad de los efectos fisiopatológicos del veneno. Así la clínica, está conformada por evidentes alteraciones en la región anatómica afectada, cuyas características son las siguientes:
- Dolor de aparición rápida y de variable intensidad.
- Edema indurado, calor y rubor que pueden aparecer durante las primeras horas del accidente.
- Flictenas, equimosis y necrosis tisular, que pueden provocar limitación funcional y pérdida de regiones anatómicas, de la región afectada. Muchas de estas manifestaciones, pueden estar ausentes en caso de que el accidente sea provocado por un Bothrops juvenil; en los cuales, la acción del veneno está generalmente restringida a provocar alteraciones hemorrágicas.
Por otra parte, el cuadro predominante, desde el punto de vista sistémico, es el trastorno hemorrágico. La mayoría de los venenos bothrópicos, reducen su efecto a una acción tipo trombina; se consume fibrinógeno, para formar un monómero de fibrina, poco estable e incapacitado para polimerizar y formar coágulos.
La hemorragia puede ser evidente y de aparición temprana: gingivorragia, micro y macrohematuria.
- TC (Tiempo de coagulación): Normal, hasta 10 minutos; Prolongado, 10 a 30 minutos; incoagulable, > 30 minutos.
- PT (Tiempo de protrombina ): Normal, entre 11 y 13 segundos; prolongado> de 13 segundos.
- PTT (Tiempo parcial de protrombina): Normal, entre 35 y 45 segundos; prolongado > de 45 segundos.
- Fibrinógeno: Normal, entre 200 y 400mg/dl.
La oliguria o anuria pueden aparecer en las primeras 24 horas del accidente. Si el accidente bothrópico es grave, el shock suele dominar el cuadro clínico.
La identificación del ejemplar, se hace por la presencia de foseta termoreceptora, pupila vertical, colores grisáceos o amarillentos, vientre marfil o cubierto de manchas moradas (mapanare y tigra mariposa). Ver Fotografía.
[su_spacer size=»30″]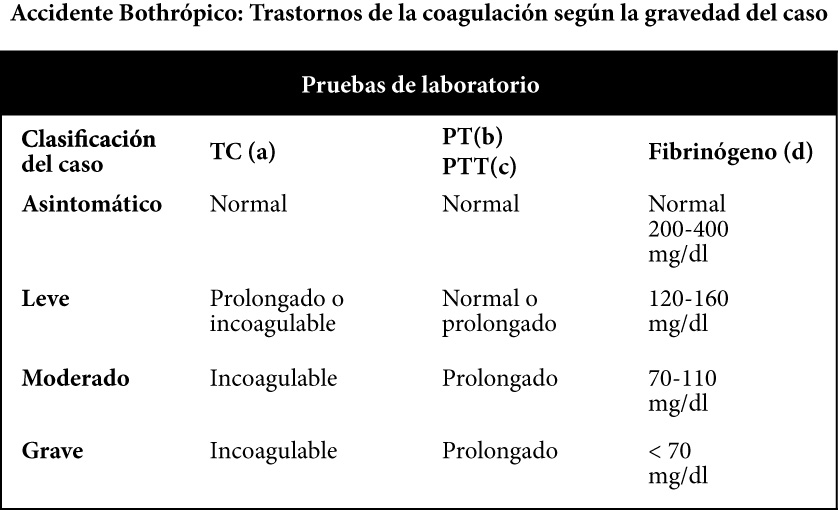 [su_spacer size=»30″]
[su_spacer size=»30″]
Accidente bothrópico: flictenas por efecto de la fracción necrosante del veneno
[su_spacer size=»30″]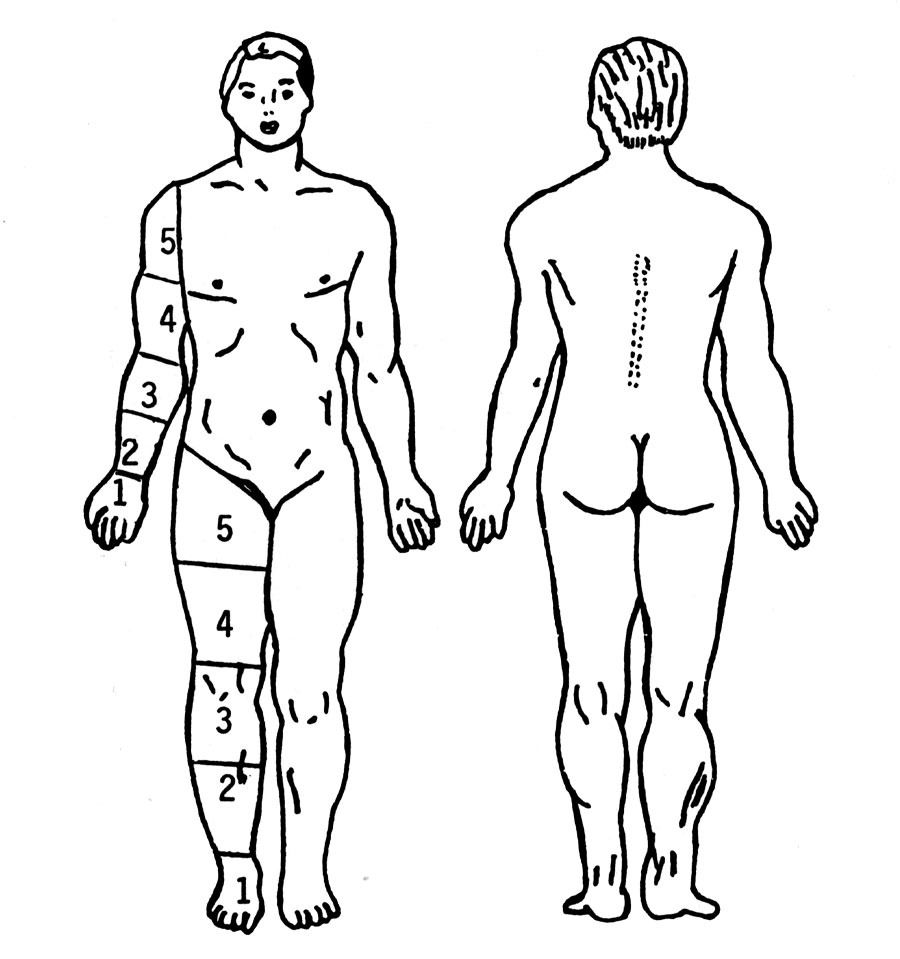
Segmentos corporales y su correcta medición
[su_spacer size=»30″]
Edema forma correcta de medición
[su_spacer size=»30″]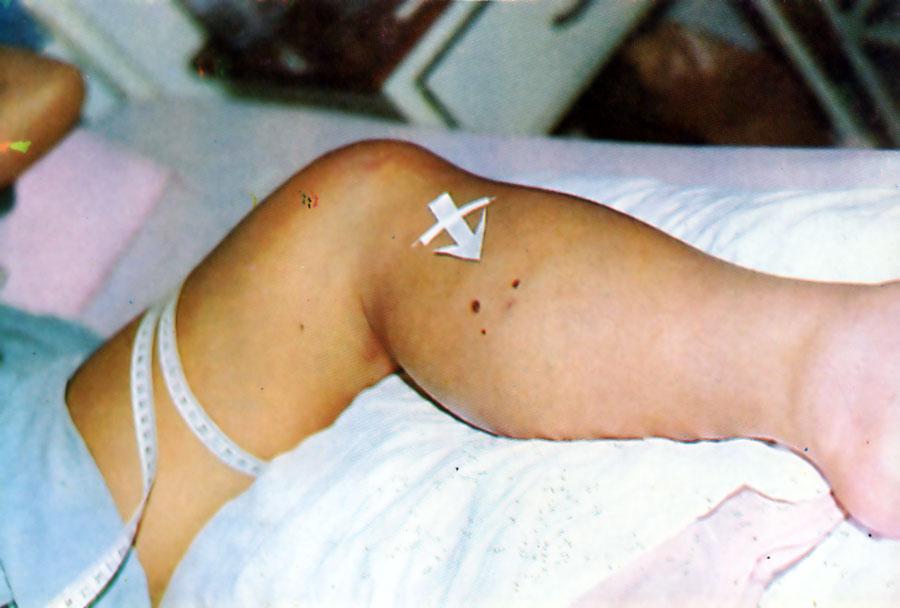
Accidente bothrópico: punto de inoculación
[su_spacer size=»30″]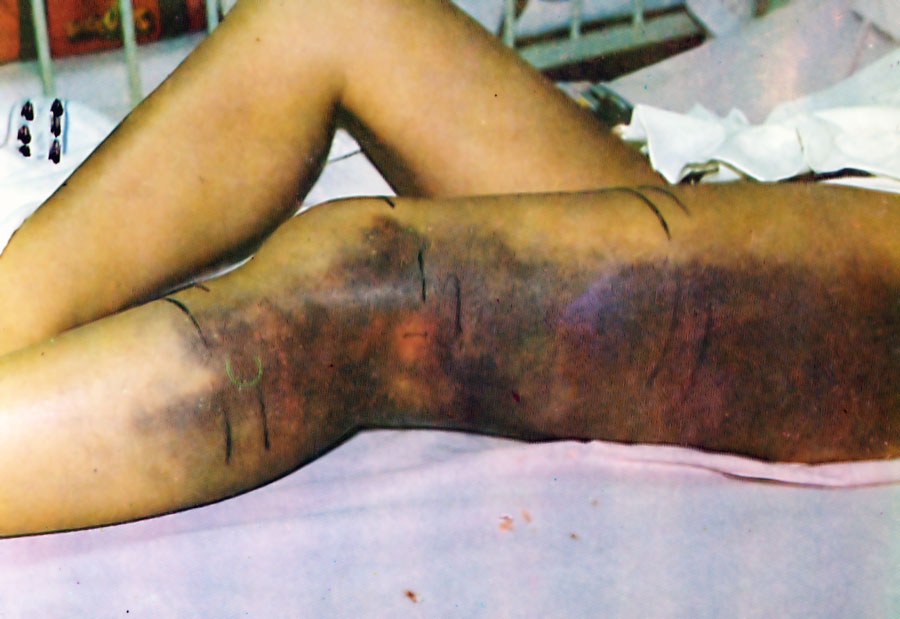
Accidente bothrópico: equimosis por lesión del endotelio vascular
[su_spacer size=»30″]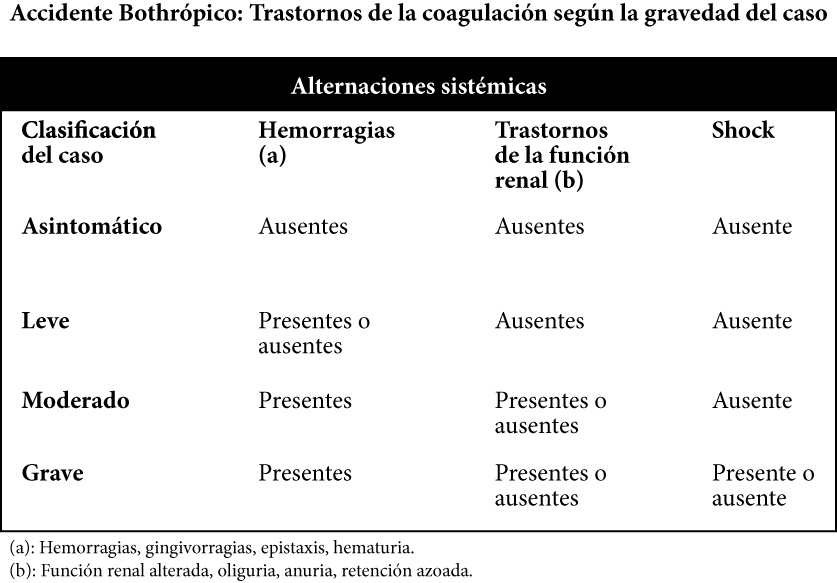 [su_spacer size=»30″]
[su_spacer size=»30″]
C.-) Tratamiento:
El tratamiento del accidente bothrópico consiste, además de las medidas generales, en la utilización del antiveneno a dosis adecuadas y por vía intravenosa (ver principios de seroterapia).
En este sentido, la correcta identificación de los signos y síntomas, orienta la terapéutica.
El control de la eficacia de la neutralización del veneno, se puede efectuar indirectamente, por pruebas de laboratorio:
- Tiempo parcial de tromboplastina (PIT)
- Tiempo de protrombina (PT)
- Tiempo de coagulación (TC)
- Fibrinógeno.
Aproximadamente 6 horas después de la administración de dais adecuadas de antiveneno, el 50% de los niveles plasmáticos de fibrinógeno son restaurados, por síntesis hepática. Si a las 12 horas de iniciado el tratamiento, la sangre permanece incoagulable, se debe proceder a la administración adicional de suero antiofídico, para neutralizar 100mg de veneno.
Si como hemos planteado, la conducta terapéutica, tiene como base los datos clínicos, debemos entonces tener presente la posibilidad de la ausencia de los mismos, cuando la atención del accidentado es precoz o al ser efectuadas maniobras (torniquetes) antes de la atención médica. En estos casos, los trastornos de la coagulación sanguínea pueden presentarse tardíamente; lo cual, se explica por la deficiente absorción del veneno. Es fundamental la realización de nuevas pruebas de coagulación a intervalos de 2 horas; en estos casos, el tiempo de coagulación (TC) es el método más indicado, por lo sencillo de su ejecución.
La utilización de anticoagulantes como la heparina, está contraindicada, ya que ésta no inhibe la conversión de fibrinógeno en fibrina, cuando es provocada por enzimas procoagulantes del veneno; estas actúan directamente sobre el fibrinógeno, obviando el sitio de inhibición de la heparina.
No es común, la instalación de una Insuficiencia Renal Aguda (IRA) en el accidente bothrópico: sin embargo, la corrección de los trastornos hidroelectrolíticos, con un buen control de los niveles de urea y creatinina, pueden prevenir la IRA en un accidente grave. La oliguria, es un signo de alarma, por lo que el control de la diuresis horaria, un manejo hidroelectrolítico adecuado y el uso de diuréticos osmóticos y/o de Asa de Henle, como la furosemida, están indicados.
En lo referente a los trastornos locales, el tratamiento debe ser orientado a limitar el daño tisular y prevenir el síndrome compartimental.
En este sentido, la elevación del miembro afectado, en ángulo de 45 grados y la movilización precoz de las articulaciones comprometidas, permiten la reducción de los edemas.
Estudios realizados por métodos de ELISA del líquido contenido en las flictenas, demostraron la presencia de veneno en las mismas; por lo cual, en presencia de éstas, se debe realizar una limpieza quirúrgica y lavados con abundante agua y jabón. La zona expuesta se debe cubrir con cremas a base de antibióticos tópicos.
En las lesiones locales, el dolor puede dominar la sintomatología; por lo cual, se indica el uso de analgésicos.
[su_spacer size=»30″]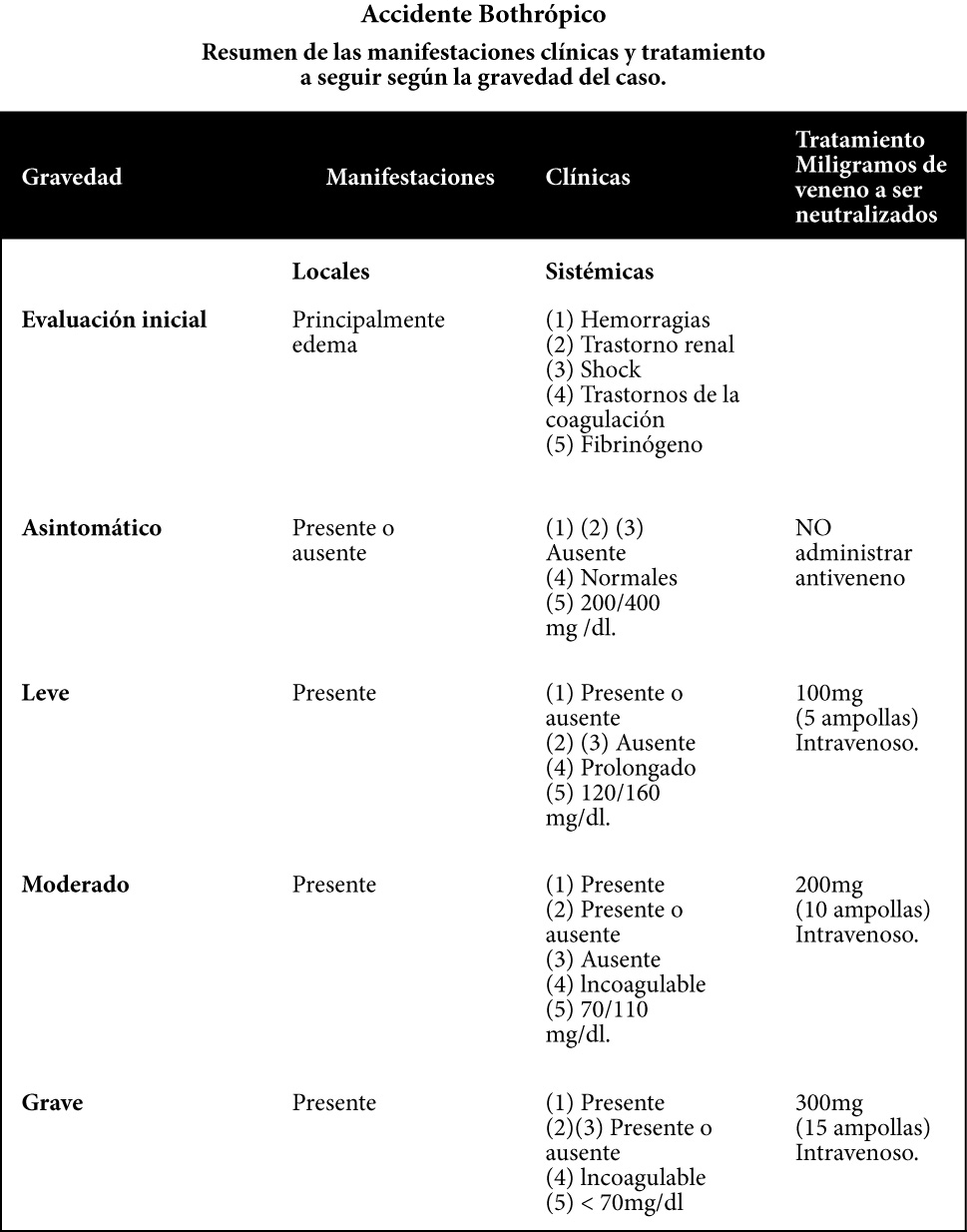 [su_spacer size=»30″]
[su_spacer size=»30″]
Bothrops colombiensis
FOTO: OSWALDO FUENTES
[su_spacer size=»30″]
Micrurus isozonus
FOTO: OSWALDO FUENTES
[su_spacer size=»30″]
Accidente crotalico
A.-) Epidemiología:
Aproximadamente el 15% de los accidentes ofídicos en Venezuela, corresponden a aquellos provocados por serpientes de cascabel (Crotalus).
En nuestro país, estos oficios son encontrados frecuentemente en zonas geográficas con bajo índice pluviométrico: regiones xerófilas del piso tropical, sabanas, piedemontes de zonas secas, con temperaturas medias anuales alrededor de 28 grados y baja humedad atmosférica.
Son especies poco agresivas, que al ser sorprendidas o molestadas, denotan su presencia con un ruido característico, emitido por un apéndice corneo ubicado en la punta de la cola (cascabel). Cuando mudan la piel, esta serpiente puede perder este apéndice, lo cual eventualmente, pudiera provocar una confusión en el diagnóstico morfológico; Siendo entonces necesario, recurrir al estudio detallado de las alteraciones clínicas locales, sistémicas y de laboratorio, para establecer el diagnóstico del accidente.
[su_spacer size=»30″]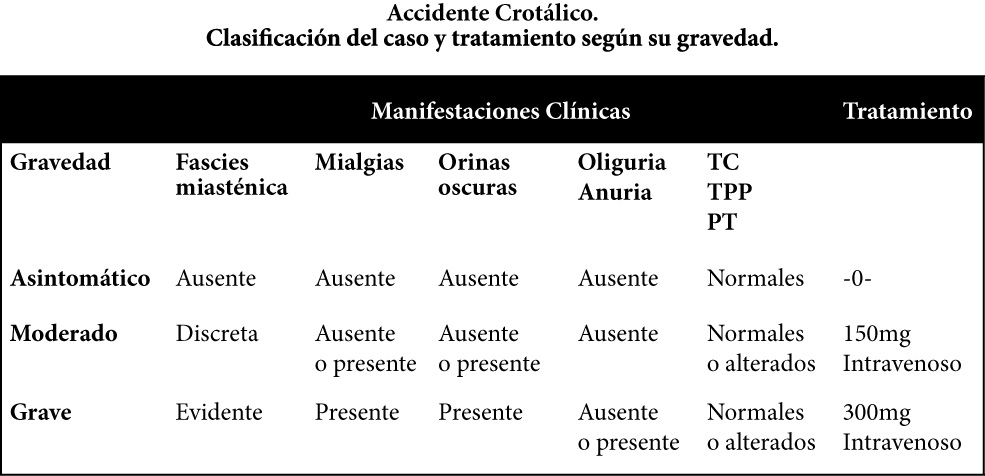 [su_spacer size=»30″]
[su_spacer size=»30″]
B.-) Diagnóstico:
La clínica, generalmente establece las bases del diagnóstico, por la presencia de una sintomatología neurológica predominante; siendo variables los efectos fisiopatológicos ocasionados por las toxinas crotálicas, dependiendo del área geográfica de donde provenga el accidente en cuestión (especie crotamino positivas o crotamino negativas). La presencia de síntomas inespecíficos, tales como malestar general, náuseas y sudoración que aparecen precozmente, son el resultado de modificaciones inducidas a nivel de sistemas farmacológicamente activos y no por la acción directa de 1as toxinas del veneno. A nivel local, por la poca actividad proteolítica del veneno, las alteraciones se reducen a dolor y edema circunscrito al sitio de la inoculación. Posteriormente, la parestesia y sensación de adormecimiento sustituyen al dolor en el sitio de la mordedura.
A nivel sistémico los trastornos neurológicos se hacen evidentes con la instalación de una facies miasténica, con ptosis palpebral bilateral, oftalmoplejia, diplopia, dificultad para la acomodación con la consecuente visión borrosa. Estos trastornos, son el producto de la actividad neurotóxica del veneno crotálico, el cual provoca un bloqueo presináptico de la unión mioneural.
En casos graves, se puede presentar parálisis de los músculos respiratorios, comenzando por los músculos intercostales y diafragma, que deviene en un cuadro de asfixia, que puede llegar a la muerte. La parálisis de los músculos de la región velopalatina, deviene en dificultades de la deglución. El veneno de Crotalus posee una actividad miotóxica la cual se evidencia por el desarrollo de rabdomiolisis lesionando la musculatura esquelética y liberando hacia el plasma, enzimas tales como: Creatinfosfokinasa (CPK), Deshidrogenasa láctica (DHL) y mioglobina. Esta alteración se manifiesta con dolores musculares generalizados y armas oscuras, debidas a la presencia de mioglobina en este líquido biológico. Los hallazgos anatomopatológicos, de la biopsia muscular, están dados por la presencia de necrosis extensa del músculo, con homogenización, floculación y fragmentación del sarcoplasma, la elevación de la CPK y DHL, en ausencia de infarto al miocardio o accidente cerebrovascular confirman el diagnóstico de rabdomiolisis. El accidente crotálico, puede evolucionar a una insuficiencia renal aguda (IRA). Previa a esta situación, se describe una elevación de elementos nitrogenados, como urea y creatinina, así como elevación del potasio sérico; esto se origina por una necrosis tubular aguda hipercatabólica, la cual, puede por lo tanto ameritar una diálisis precoz.
Los trastornos hemorrágicos, se presentan en aproximadamente el 45% de los pacientes, probablemente, casi imperceptibles en los Crotalus, venezolanos, que en los norteamericanos; aunque con discretas manifestaciones clínicas, donde es evidente la presencia de afibrinogenemia y alargamiento del tiempo de coagulación (TC), tiempo parcial de tromboplastina (PTT) y tiempo de protrombina (PT), lo cual indica la presencia de una fracción hemorrágica, en el veneno de cascabeles nacionales (Rodríguez-Acosta et al, 1994 ; Aguilar et al., 2007; Guerrero y Rodríguez-Acosta, 2012).
La identificación del ejemplar se hace por los colores, que van del fondo marrón grisáceo, pasando por el franco amarillento, hasta llegar al casi negro (Crotalus ruruima), sobre el cual se pueden observar rombos (Crotalus durissus cumanensis terrificus, Crotalus pifanorum), o un moteado irregular de color blanco (Crotalus vegrandis). Foseta termoreceptora, pupila vertical y en la mayoría de los ejemplares un cascabel en la punta de la cola. Ver Fotografía.
[su_spacer size=»30″]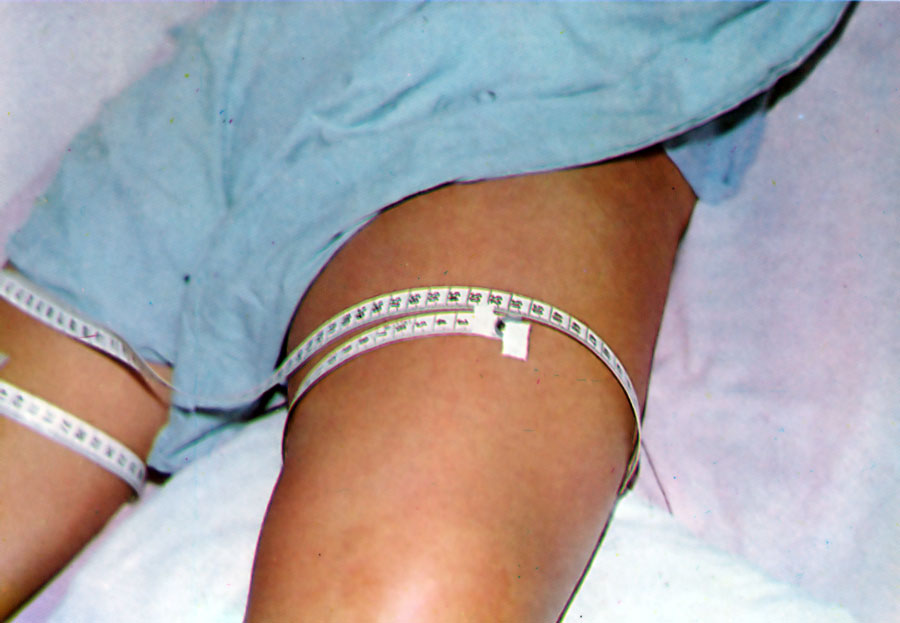
Edema: nótese la ausencia de equimosis. Denota la falta de componentes hemorrágicos en el veneno
[su_spacer size=»30″]
Crotalus durissus cumanensis
[su_spacer size=»30″]
C.-) Tratamiento:
El tratamiento del accidente crotálico, se debe establecer en base a la clasificación inicial del caso (Asintomático, moderado o grave) y a la evolución del cuadro clínico. En este sentido, el tratamiento de primera elección consiste en la administración de suero anticrotálico o suero antiofídico polivalente (Antibothrópico-anticrotálico), suficientes para neutralizar 150mg de veneno en casos moderados o 300mg de veneno en casos graves.
Si se evidencian signos de rabdomiólisis, con mialgias generalizadas, se indica el uso de antiinflamatorios, no esteroides (AINE), tales como el Diclofenac sódico, por vía parenteral, a dosis de 75mg cada 12 horas. Si se presenta la oliguria, a pesar de una correcta hidratación, el uso de diuréticos osmóticos (Manitol a1 18 ó 20%) a dosis de 2,4/kg de peso, por vía intravenosa, permite reducir la reabsorción tubular de mioglobina, además de forzar la diuresis.
Para impedir la disociación del fragmento de mioglobina hacia un compuesto tóxico, se indica la administración de bicarbonato de sodio, a dosis de 88-132 mEq, disueltos en un litro de solución glucosada al 5%, a fin de mantener el pH urinario, por encima de.6,5
El accidente crotálico que cursa con insuficiencia respiratoria aguda, requiere asistencia ventilatoria y control cardíaco. La seroterapia adicional, está orientada a la neutralización de 150mg de veneno crotálico y su indicación, será dada por la persistencia de valores elevados de CPK y DHL después de las 24 horas siguientes a la administración de dosis inicial de suero antiofídico polivalente o suero anticrotálico.
Accidente lachesico
A.-) Epidemiología:
El número de accidentes provocados por serpientes del género Lachesis en nuestro país, es prácticamente desconocido. Al igual que en otros países como Costa Rica, Colombia y Brasil, donde la incidencia es bastante baja.
En Venezuela, solo se ha descrito una especie: la Lachesis
muta muta, llamada comúnmente Cuaima concha de piña, Daya o Verrugosa.
Se trata de una especie de gran porte (hasta 3,5 metros de longitud) la cual, se encuentra desde el nivel del mar hasta los 1.800 metros de altura. Su distribución geográfica está restringida, a las selvas del oriente y sur de los pisos tropical y sub tropical de nuestro país.
B.-) Diagnóstico:
Las bases para establecer el diagnóstico del accidente lachésico, están en el conocimiento de los efectos fisiopatológicos provocados por la acción de este veneno. Se describe un síndrome localizado y otro sistémico.
A nivel local, el cuadro clínico es poco diferenciable de aquel provocado por serpientes del género Bothrops: dolor, edema, equímosis, flictenas y necrosis; sin embargo, por la cantidad de veneno inyectado, si la evolución es larga, tienden a ser más graves y extensas.
A nivel sistémico, las alteraciones hematológicas, gastrointestinales, cardiocirculatorias y neurológicas, dominan el cuadro clínico estableciendo el diagnóstico diferencial con el accidente bothrópico. Los trastornos de la coagulación se deben al consumo de fibrinógeno y disminución de la protrombina provocando incoagulabilidad sanguínea.
Los trastornos gastrointestinales se manifiestan tempranamente con la aparición de cólicos abdominales y diarrea, la cual en la medida que aparecen los trastornos de coagulación se torna sanguinolenta. Por otro lado, los trastornos cardiocirculatorios se hacen evidentes con la aparición de hipotensión arterial severa, lipotimias, bradicardia y ruidos cardíacos hipofonéticos. La sintomatología neurológica, se asemeja a la producida por serpientes el género Crotalus,
La identificación de la serpiente se hace por su color de fondo amarillo naranja, cubierto por figuras romboideas, su gran tamaño, foseta termoreceptora y pupila vertical. Ver fotografía.
C.-) Tratamiento:
En el accidente lachésico, la terapéutica debe ser dirigida a la pronta neutralización del veneno circulante, corrección de la hipovolemia, la hipotensión arterial, la bradicardia y los cólicos abdominales, en este sentido, la administración de suero anti-lachésico para neutralizar entre 150-300mg de veneno.
De persistir la hipotensión arterial, una vez corregidas las pérdidas hidroelectrolíticas, se indicará Dopamina a dosis de 2-5 μg/kg-peso por minuto por vía intravenosa.
A dosis menores (1-3 μg/kg-peso por minuto), se consigue un efecto vasodilatador selectivo sobre las arteriolas renales y mesentéricas por acumulación de los receptores dopaminérgicos mejorando el flujo sanguíneo renal y la diuresis.
Al diluir 500mg de Dopamina en 250 ml de solución, obtenemos una concentración de 500.000 μg/250 ml, de solución. La Administración se hace con micro gotero. La tasa de infusión es como sigue: microgotas X minutos = ml por hora; 60 microgotas = 1 ml por minuto.
Ejemplo:
Si deseamos administrar Dopamina a dosis de 5 μg/kg por minuto, a un paciente de 75 kg de peso, se plantea el problema como sigue:
1. -) Peso paciente = 75kg Dosis deseada = 5μg/kg
75 x 5 = 375μg
500.000 μg 250ml
375μg X= 0,18ml
2.-) 1 ml = 60 microgotas
0,18 ml = 10,8 microgotas/minuto.
[su_spacer size=»30″]
Lachesis muta muta
FOTO: OSWALDO FUENTES
[su_spacer size=»30″]
Accidente micrúrico
A.-) Epidemiología:
Aproximadamente el 0,5% de los accidentes ofídicos en Venezuela son provocados por Micrurus o serpientes de coral.
Estos ofidios generalmente son de cuerpo y cabeza bastante pequeños, lo cual sumado a su condición de proteroglifas hacen difícil el envenenamiento. En nuestro país, son once las especies de corales conocidas de las cuales, el Micrurus isozonus y el Micrurus dissoleucus son las más comúnmente relacionados con el accidente (Pífano et al, 1986).
Estas serpientes son de hábitos diurnos y vespertinos, su distribución es amplia en el territorio nacional, pudiéndose encontrar desde el nivel del mar hasta los 2.500 mts. de altitud.
B.-) Diagnóstico:
Los accidentes causados por serpientes de coral, se caracterizan por la inmediata aparición de los síntomas de envenenamiento; lo cual se explica, por la rápida absorción y el bajo peso molecular de la neurotoxina. Es común, que aquellos pacientes portadores de accidentes por Micrurus, relaten el contacto con este tipo de serpientes las cuales son fácilmente diferenciables de otros ofidios por sus vivos colores.
A los pocos minutos de la mordedura, se presentan los signos y síntomas característicos de este envenenamiento, los cuales se pueden resumir como sigue: fascies miasténica con ptosis palpebral bilateral, oftalmoplejia, parálisis velopalatina; así como también, parálisis de los músculos respiratorios y parálisis flácida de los miembros.
Estos accidentes, se clasificarán como asintomáticos en caso de ausencia de signos y síntomas de envenenamiento o en su defecto, como graves por la gran incidencia de parálisis respiratoria de rápido desarrollo, observada en pacientes con evidencia clínica de envenenamiento.
Algunos accidentes por Micrurus pueden cursar con elevación de enzimas musculares (CPK, DHL) lo cual, indica lesión de la musculatura esquelética (Rabdomiólisis). Otros venenos, como Micrurus isozonus, tienen actividad hemostática.
La identificación de los ejemplares, se hace por sus anillos de colores rojo, blanco amarillento y negros, que cruzan el contorno del cuerpo. La presencia, de colmillos menores, no retráctiles, rígidamente implantados en el maxilar superior. NO poseen foseta termoreceptora.
C.-) Tratamiento:
En la ocasión de iniciar un plan terapéutico en el caso de un accidente por Micrurus, el clínico debe tener presente que las neurotoxinas de las corales suramericanas presentan en algunos casos una acción presináptica y en otros una acción post-sináptica o la combinación de ambas. En este sentido, el uso de anticolinesterásicos revierte el bloqueo mioneural provocado por la toxina de acción post-sináptica. Evaluado el caso, se aplicarán dosis suficientes de suero antimicrúrico para neutralizar 30mg de veneno. Posteriormente, ante la posibilidad de que el cuadro clínico responda o no al uso de anticolinesterásicos, se puede indicar la administración de Clorhidrato de edrofonio a dosis de 10mg intravenosa. Los efectos de este fármaco se manifiestan en forma inmediata, siempre y cuando la parálisis muscular sea a expensas de una neurotoxina post-sináptica. De ser así, se debe iniciar inmediatamente la terapéutica con anticolinesterásicos bajo el siguiente esquema:
- Previo a la administración de neostigmina, debemos siempre usar 0,5mg de Sulfato de Atropina (1 amp = 1 ml/0,5mg) por vía intravenosa para obtener un aumento de la frecuencia cardíaca en un orden de aproximadamente 20 latidos por minuto.
- Neostigmina (prostigmine: 1 ampolla – 0,5mg): administrar una ampolla de 0,5mg. por vía intravenosa con intervalos de 30 minutos entre cada administración.
- Seguidamente, se continúa la administración de Neostigmina (0,5mg), a intervalos progresivamente mayores conforme se obtenga una respuesta clínica. La recuperación total ocurre alrededor de las 24 horas después de iniciado el tratamiento.
- Se completa la terapéutica con medidas de sostén y soporte ventilatorio.
[su_spacer size=»30″]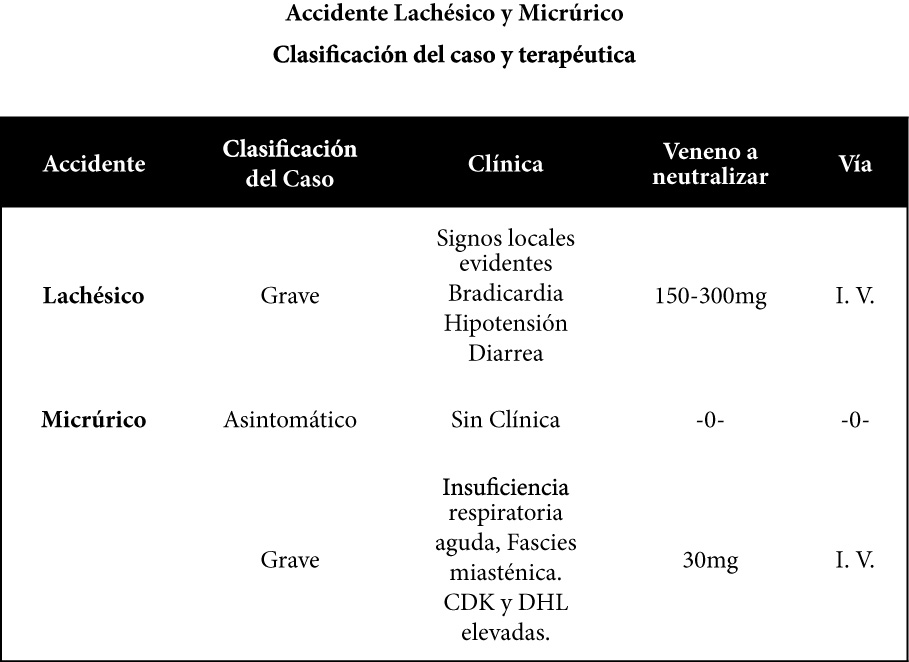
[su_spacer size=»30″]
Complicaciones del envenenamiento ofídico
Las complicaciones del accidente provocado por serpientes venenosas, van a depender de la gravedad del envenenamiento, el género de serpiente que lo provoca y el tiempo transcurrido entre el accidente y la atención médica.
[su_spacer size=»30″]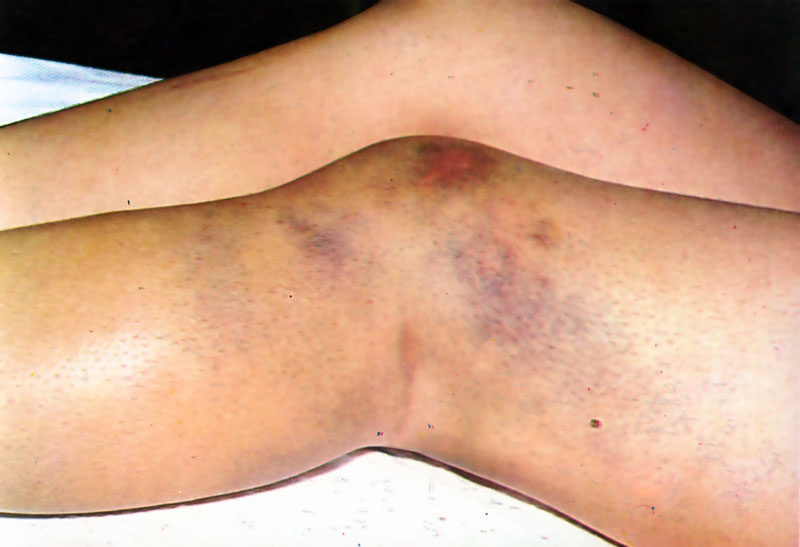
Complicaciones del accidente ofídico: infección local
[su_spacer size=»30″]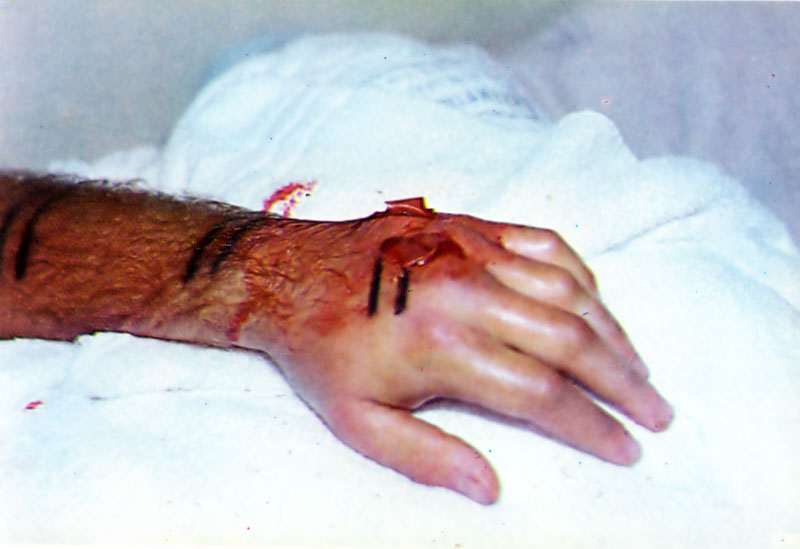
Complicaciones del accidente ofídico: tratamiento quirúrgico
[su_spacer size=»30″]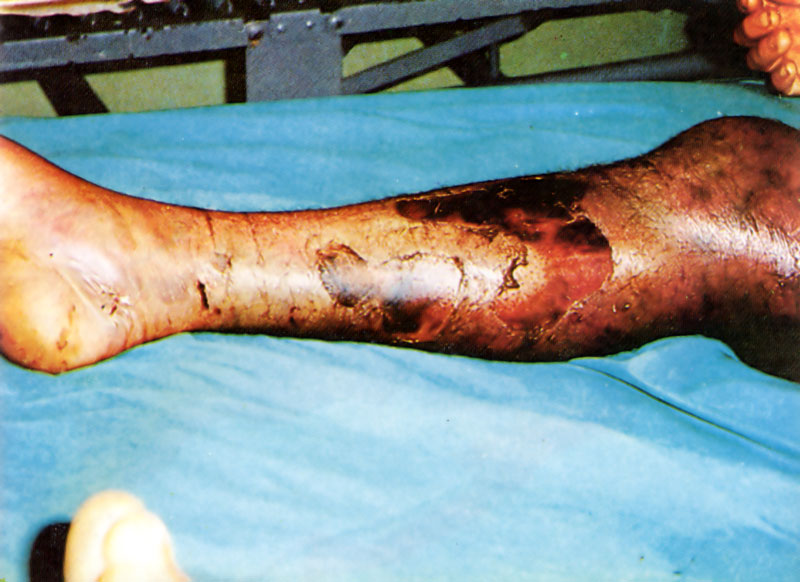
Complicaciones del accidente ofídico: necrosis masiva del miembro afectado
[su_spacer size=»30″]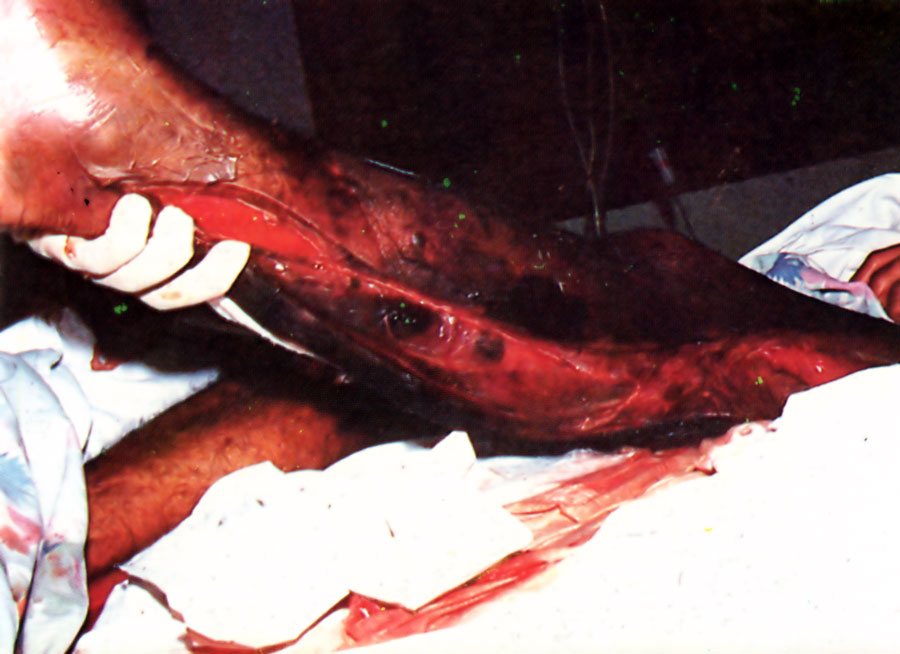
Complicaciones del accidente ofídico: tratamiento quirúrgico (fasciotomia)
Recomendaciones generales:
- El médico, al momento de evaluar a un paciente portador de un accidente provocado por una serpiente venenosa, está en la obligación de interpretarlo como una emergencia médica.
- El correcto diagnóstico etiológico o clínico, permitirá al médico enfrentar las posibles complicaciones tanto clínicas como quirúrgicas. En tal sentido, la evaluación inicial de los edemas, flictenas y necrosis local y la observación de la evolución de estos trastornos, permite la intervención oportuna para limitar el daño.
- La función renal, respiratoria y hemodinámica requiere de monitorización permanente.
- En muchos casos, es necesario la seroterapia adicional; por lo cual la evaluación periódica de los factores de la coagulación y la observación de la evolución de los trastornos neurológicos es necesaria.
Complicaciones clínicas:
- Insuficiencia Renal Aguda: Es comúnmente observada en el accidente crotálico; se produce por necrosis del túbulo renal, caída del flujo plasmático renal y por depósito de mioglobina producto de la rabdomiólisis, presente en este tipo de envenenamiento. Es menos común la instalación de la insuficiencia renal aguda en el accidente bothrópico.
- Coagulación Intravascular Diseminada (CID): Puede presentarse en un accidente bothrópico grave o en un accidente lachésico.
- Desprendimiento Prematuro de Placenta:
Es la complicación más frecuente en una embarazada portadora de un accidente ofídico que curse con trastornos de coagulación. - Insuficiencia Respiratoria Aguda:
Puede presentarse en accidentes crotálicos graves o en accidentes micrúricos sintomáticos. - Hemorragias:
- A nivel gastrointestinal: se presentan cuando existen lesiones previas (Ulcus gastroduodenal, Diverticulitis, etc.)
- Accidente cerebrovascular hemorrágico: poco frecuente, pero es necesario tenerlo presente.
- Hemorragias en capa, a nivel del mesenterio: pueden provocar dolor abdominal y evolucionar hacia un shock. El diagnóstico diferencial con abdomen agudo quirúrgico es importante.
- Abscesos: Se presentan como una complicación tardía del accidente bothrópico y lachésico, en el sitio de la mordedura.
Complicaciones quirúrgicas:
Las complicaciones quirúrgicas son típicas de los accidentes bothrópicos y lachésicos. El síndrome compartimental, la necrosis y la pérdida de la irrigación sanguínea por éxtasis venoso y trombosis a nivel del capilar, así como la limitación de la función del miembro afectado, son comunes en los accidentes graves.
El tratamiento de las complicaciones, se hace en base a las pautas terapéuticas indicadas en cada caso. (ver tratamiento).
Seroterapia:
En Venezuela, sólo se produce el suero antiofídico polivalente (antibothrópico-anticrotálico), el cual, se obtiene de sueros de caballos hiperinmunizados con venenos provenientes de serpientes del género Bothrops y Crotalus. El suero antiofídico polivalente, se presenta en frascos de 10 ml; donde cada ml, tiene la capacidad de neutralizar 1,5mg de veneno crotálico y 2mg de veneno bothrópico. La conservación de las ampollas se hace en neveras, evitando la congelación. Estos antivenenos, tienen un plazo aproximado de duración de tres años; por lo cual, al término del mismo deben ser reemplazados por nuevas unidades.
Los sueros antiofídicos pueden ser utilizados aún con fecha de vencimiento. En estos casos, se usarán dosis mayores, observando que no existan precipitados en los viales. La vía de administración será la INTRAVENOSA, nunca subcutánea o intramuscular. El suero debe ser diluido en 250ml de solución glucosada al 5% o salina, para su administración.
Hoy día, las pruebas para detectar hipersensibilidad a sueros hiperinmunes en pacientes portadores de accidentes ofídicos, no son utilizadas, ya que las mismas no tienen valor predictivo. Por esta razón el médico debe estar presente al momento de administrarlos, de forma tal que pueda observar el desarrollo de cualquier reacción de hipersensibilidad y tratarla oportunamente.
Cuando se presentan reacciones de hipersensibilidad a la seroterapia, estas pueden ser de instalación rápida o de aparición tardía.
Aquellas REACCIONES DE INSTALACIÓN RÁPIDA, ocurren generalmente dentro de las primeras 24 horas posteriores a la administración del antiveneno. Ellas pueden ser leves, moderadas o graves.
Los mecanismos de producción son:
- ANAFILÁCTICO: Mediado por la IgE y sólo se presentan en individuos sensibilizados al suero de caballo; donde dicha sensibilización se obtiene por contacto permanente con estos animales o por una seroterapia anterior.
- REACCIÓN ANAFILACTOIDE: Donde no está presente la sensibilización anterior. En estos casos, la reacción se presenta por activación del complemento sin la participación de anticuerpos, se liberan los componentes C3 y C5a, los cuales degranulan mastocitos y basófilos liberando por lo tanto mediadores farmacológicos activos que van a desencadenar un cuadro clínico parecido a la reacción anafiláctica.
Las reacciones tardías:
Se desarrollan en un plazo de 5 a 24 días posteriores al uso del antiveneno. Se caracterizan por:
Fiebre, Urticaria, Dolores articulares, Proteinuria, Linfadenopatías y neuropatías.
En estos casos, la IgG o la IgM son los responsables de desencadenar la enfermedad llamada del suero.
La utilización de esteroides o antihistamínicos para prevenir el desarrollo de estas reacciones, son objeto hoy en día de no pocas críticas contrarias a su uso, ya que se ha demostrado, que a pesar de su administración antes de aplicar el antiveneno, en muchos casos no previenen la aparición de reacciones de hipersensibilidad.
El tratamiento de las reacciones a la seroterapia se hará de la siguiente manera:
- Adrenalina: 1:1000: 0,3-0,5 ml vía subcutánea. La vía endovenosa se reservará para los casos severos y solo pacientes jóvenes.
- Hidrocortisona: Dosis de 500mg. a 1 g vía intravenosa
(VIV) en 30 segundos; en casos refractarios repetir la dosis a los 60 minutos después de la primera dosis. - Antihistamínicos: Tipo Clorofeniramina, dosis: 20mg VIV una sola vez.
- Aminofilina: En caso de presentarse broncoespasmo: Dosis de 5 mg/kg/peso.
En las reacciones tardías, se indica el uso de Prednisolona.
[su_spacer size=»30″] [su_spacer size=»30″]
[su_spacer size=»30″]
Antibioticoterapia:
En ningún caso, el uso de antibióticos, se indicará como profiláctica.
En caso de infecciones locales se indica amoxicilina con ácido clavulanico a dosis terapéuticas.
Bilbiografia
- Amaral, C. F., Da Silva, O., A., López:, M & Pedroso, E. R. (1980). Afibrinigenemia following snake bite (Crotalus durissus terrificus)., Am J. Trop Med Hyg 29(6): 1453-1455.
- Amaral, C. F., Da Silva, O., A., Godoy, P & Miranda, D. (1985). Renal Cortical Necrosis following Bothrops jararaca and B. Jararacussu snake bite., Toxicon 23(6): 877-885.
- Amaral C. F., Rezende, N. A., Da Silva, O., A., Ribeiro, M. M., Magalhoes, R. A., Reis, R. J., Carneiro, J. G & Castro, J. R. (1980). Insuficiencia renal aguda secundaria a accidentes ofídicos bothrópico e crotalico de 63 casos., Rev Inst Med Trop Sao Paulo 28(4):220-227.
- Azevedo-Marquez:, M., Cupo, P., Coimbra, T. M., Hering, S. E., Rossi, M. A. & Laure, C. J. (1985). Myonecrosis, myoglobinuria and acute renal failure induced by south american rattlesnakes (Crotalus durissus terrificus) envenomation in Brazil., Toxicon 23(4):631-636.
- Cardozo, J. L. & Brando, R. B. (1982). Accidentes por animais peçonhentos, clinica e tratamento., Livraria e Editora Santos. Sao Paulo, Brazil.
- Girón M. E., Salazar A. M., Aguilar I., Pérez J. C., Sánchez E. E., Arocha-Piñango C. L., et al. (2008). Hemorrhagic, coagulant and fibrino(geno) lytic activities of crude venom and fractions from mapanare (Bothrops colombiensis) snakes. Comp. Biochem. Physiol C. Toxicol. Pharmacol. 147: 113-121.
- Girón M. E., Guerrero B., Salazar A. M., Sánchez E. E., Alvarez M. & Rodríguez-Acosta A. (2013). Functional characterization of fibrinolytic metalloproteinases (colombienases) isolated from Bothrops colombiensis venom. Toxicon. 74: 116-26.
- Grillo, R. O., Scannone, H & Parra, N. D. (1974). Enzymatic activities and other characteristics of Crotalus durissus cumanensis venom., Toxicon 12:279-285.
- Gutierrez:, J. M. & Bolaños, R. (1980). El problema de los efectos hemorrágicos y mionecrótico por mordeduras de serpientes en el continente americano., boletín OPS. 89(2): 149-158.
- Lancini, A. R. (1970). Serpientes de Venezuela. Editorial Ernesto Armitano. Caracas, Venezuela.
- Magalhnes, R. A. (1986). Contribuição ao estudo da rabdomiolise no acidente ofidico crotalico. Tese de Mestrado. Facultade de Medicina. Belo Horizonte, Brazil.
- Mila de la Roca, F. (1935). Notas sobre ofídicos venenosos venezolanos. Descripción provisional de la Tigra Mariposa., Gac Med Caracas 2:319-333.
- Mila de la Roca, F. (1949). Mordeduras de Serpientes. Multigrafiado. Caracas, Venezuela.
- Pifano, F. & Römer, M. (1948). Ofidios ponzoñosos de Venezuela. II. Sobre las serpientes ponzoñosas venezolanas del grupo Bothrops lansbergii., Arch Ven Patol Trop Parasitol Med 1:301-326.
- Pifano, F., Mondolfi, A. & Rodríguez-Acosta, A. (1989). Accidentes ponzoñosos en Venezuela. Tesis de la Cátedra de Medicina Tropical. Facultad de Medicina de la Universidad Central de Venezuela. Caracas, Venezuela.
- Pifano, F., Trujillo, M. & Rodríguez-Acosta, A. (1986). Sobre el emponzoñamiento producido por las corales ponzoñosas del trópico americano especialmente en Venezuela. Med Crit 1(4):96-101.
- Pifano, F., AguiJar, I., Girón, M. E. Gamboa, N. & Rodríguez-Acosta, A. (1993). Natural resistance of opossum (Didelphis marsupialis) to the mapanare (Bothrops lanceolattus)., Roum Arch Microbiol Immunol 52(2): 131-136.
- Rodríguez-Acosta, A. & Aguilar, I. (1987). Toxoid preparation from the venom of Crotalus durissus cumanensis (South American rattlesnake)., J Trop Med Hyg 90:39-43.
- Roze, J. A. (1996). La taxonomía y zoogeografía de los ofidios de Venezuela. Edic. Biblioteca universidad Central de Venezuela.
- Rodríguez-Acosta A., Márquez A., Salazar A. M., Girón M. E., Carvajal Z., Ibarra C., et al. (2010). Hemostatic properties of Venezuelan Bothrops snake venoms with special reference to Bothrops isabelae venom. Toxicon. 56: 926-935.
- Rosenfeld, G. (1971). Symptomatology, pathology and treatment of snake bit es in south america. In: Bücherl, W., Buckey, E & Delofeu, V. Eds. Venomous animals and their venoms. New York Academic press, U. S. A.
- Salazar A. M., Rodríguez-Acosta A., Girón M. E., Aguilar I. & Guerrero B. (2007). A comparative analysis of the clotting and fibrinolytic activities of the mapanare (Bothrops atrox) snake venom from different geographical areas in Venezuela. Thromb. Res. 120: 95-104.
- Sandner-Montilla, F. (1975). Manual de las serpientes ponzoñosas de Venezuela. Ed. Miguel A. García e Hijo. Caracas, Venezuela.
- Santos-Amaral, C. F., Dourado, H. V., Costa, J. L, Azevedo-Marques, M. M. (1987). Manual de diagnóstico e tratamento de acidentes ofidicos., Centro de Documentação do Ministerio da saude. Brasilia, Brazil.
- Nahas, L, Kamuguti, S. A. & Bzepp, H. W. (1973). Effect of heparin on the coagulant action of snake venom., Toxicon 13:457-463.
- Vital-Brazil, O. (1980). Venenos ofidicos neurotoxicos., Rev Ass Med Brasil 26:212-218.
Autores
Dr. Alexis Rodríguez Acosta
Instituto de Medicina Tropical
Universidad Central de Venezuela
rodriguezacosta1946@yahoo.es
alexis.rodriguez@ucv.ve
- Dr. Alexis Rodríguez Acosta
- Dr. Alexis Rodríguez Acosta
- Dr. Alexis Rodríguez Acosta
- Dr. Alexis Rodríguez Acosta
- Dr. Alexis Rodríguez Acosta
