Macrólidos. Efectos inmunomoduladores y antiinflamatorios en enfermedades respiratorias
Resumen
Los macrólidos son fármacos con actividad antibacteriana que pueden presentar cierto efecto inmunomodulador y antiinflamatorio, por disminución de la actividad de las células inmunitarias, citoquinas, quimiocinas, moléculas de adhesión, acciones sobre el moco, y alteración de los patógenos bacterianos. En la actualidad, el uso de estos antibióticos en enfermedades respiratorias ha aumentado significativamente; por lo cual, se revisó la actividad de los macrólidos en enfermedades inflamatorias crónicas de la vía aérea, haciendo énfasis en los efectos inmunomoduladores y antiinflamatorios sobre la célula epitelial. Sin embargo, y a pesar del aparente beneficio clínico que parecen aportar, los resultados publicados de estudios clínicos hasta la fecha no son suficientes para confirmar o debatir el uso a largo plazo de estos fármacos.
Palabras claves: macrólidos, efectos inmunomoduladores, antiinflamatorios, enfermedades respiratorias.
Introducción
Los macrólidos son una compleja y amplia familia de antibióticos derivados de las especies Streptomyces. Se caracterizan por la presencia de un anillo lactónico con al menos uno de los azúcares de su estructura aminados. Los macrólidos son eficaces contra infecciones respiratorias causadas por algunos gérmenes Gram negativos, micobacterias y especies de Chlamydia, Mycoplasma y Legionella. Además de su efecto antibacteriano, su multiplicidad de acciones los ha transformado en el tratamiento de elección para el manejo de enfermedades respiratorias crónicas. Son fármacos altamente liposolubles, con gran distribución en el organismo, atraviesan la barrera placentaria y las concentraciones del fármaco en la leche materna pueden ser el 50% de las plasmáticas, su eliminación es llevada a cabo fundamentalmente mediante metabolismo hepático microsomal a través del citocromo P, familia 3, subfamilia A (CYP3A4); con excepción de la Azitromicina, que se elimina principalmente por vía biliar. Y tienen la capacidad de penetrar en el interior de las células, especialmente en los macrófagos y en los neutrófilos, donde alcanzan concentraciones de hasta 100 veces superiores a la plasmática. Esta característica explica la utilidad de los macrólidos en el tratamiento de infecciones producidas por gérmenes intracelulares.(1,2,5)
Si bien se reconoce el amplio efecto antibiótico de los macrólidos por su propiedad bacteriostática y bactericida, esta última a altas dosis, también lo son sus propiedades antiinflamatorias e inmunomoduladoras, y existen estudios que lo confirman.
Las primeras evidencias científicas de su acción antiinflamatoria e inmunomoduladora, comenzaron a partir de estudios en pacientes con asma bronquial, donde se observó que hubo reducción del requerimiento en dosis de corticosteroides. Este fenómeno se conoce como “efecto de ahorro”.
Pequeñas dosis de macrólidos, de forma independiente de la acción de los glucocorticoides, obtienen como resultado de este ensayo disminución de la hiperreactividad bronquial en los pacientes con asma grave. Otro estudio realizado en pacientes de nacionalidad japonesa, con patología respiratoria de panbronquiolitis difusa, y quienes fueron tratados con eritromicina durante un largo periodo, se observó aumento de la supervivencia posterior a la administración de este fármaco. Quizás esto fue lo que dio origen al cuestionamiento de su posible interacción con el sistema inmunológico y a plantearse el probable beneficio que su uso traería en enfermedades respiratorias.(3-6)
Por lo anterior, delimitar desde un punto de vista meramente clínico el efecto positivo o negativo que pueden tener los antibióticos, como consecuencia de su interacción directa con las células del sistema inmunológico, es complejo debido a como está estructurado y a su funcionamiento. Sin embargo, a pesar de estas limitaciones, cada vez se dispone de más evidencias científicas de la acción de los antimicrobianos sobre el sistema inmune y de los mecanismos que se plantean para explicar ¿ Cómo los macrólidos son capaces de bloquear el proceso inflamatorio? Ahora bien, hay datos recolectados de ensayos in vitro que pueden responder esta pregunta.(7-10)
Por otro lado, parece ser que su efectividad como agentes inmunomoduladores está limitada sólo para los miembros del grupo lactona 14 y 15, eritromicina, claritromicina y azitromicina.(7,11)
El presente trabajo tiene como protagonista los macrólidos, su efecto inmunomodulador y antiinflamatorio en patologías respiratorias como panbronquiolitis, fibrosis quística, asma, bronquiolitis y enfermedad pulmonar obstructiva crónica. Otro punto a tratar en esta revisión son los mecanismos propuestos en la modulación del sistema inmunológico. Varios estudios han mostrado el efecto inmunomodulador en leucocitos y células epiteliales de las vías respiratorias en aquellos pacientes tratados con macrólidos a dosis baja, y observaron que, cuando se aumentó la dosis para efecto antibacteriano, esta propiedad no se evidenciaba.(11)
Modulación de la reacción inflamatoria e inmunomoduladora en patologías respiratorias
Panbronquiolitis (PBD)
Diversos estudios (no aleatorizados, no controlados, retrospectivos) han aportado evidencias de los beneficios de la Eritromicina, Claritromicina y Azitromicina en pacientes con esta patología respiratoria, en los que se obtuvo mejoría clínica y disminución de marcadores de inflamación en el líquido del lavado bronco alveolar. Más importante aún es que, desde su incorporación al tratamiento, la sobrevida a 10 años aumentó de entre 12 y 50% (dependiendo de si los pacientes estaban infectados con P. aeruginosa) a 90 %.(11-12)
Kudoh et al. (1998) fueron los primeros en demostrar en un estudio retrospectivo grande que las dosis bajas de eritromicina no sólo mejoraron los signos y síntomas de PBD, sino también la supervivencia. Estos resultados inesperados fueron atribuidos a un efecto antiinflamatorio previamente desconocido de la eritromicina y no sus propiedades antimicrobianas. De hecho, la eritromicina 600mg al día durante un mes se ha demostrado eficaz para reducir el número de neutrófilos y la concentración de interleucina 8 en lavado bronco alveolar (LBA) de los pacientes con panbronquiolitis difusa independientemente de presentar infección por Pseudomona aeruginosa.(5) Otro estudio evaluó la eficacia y seguridad de la claritromicina en 10 pacientes con PBD tratados durante 4 años, a dosis de 200 mg/día; evidenció, en la mayoría de estos pacientes, mejoría de la función pulmonar durante los primeros 6 meses de haber iniciado el tratamiento, y tolerancia tras la administración del fármaco.(11)
Fibrosis Quistica (FQ)
Desde las primeras investigaciones en el año 2000, el beneficio de los macrólidos en esta entidad se ha constatado en seis ensayos clínicos aleatorizados, controlados con placebo.(5)
El uso de azitromicina en pacientes con fibrosis quística, no alteró los niveles de expresión de ácido ribonucleico mensajero (ARN m) para interleucina-6, pero sí hubo reducción en los niveles del factor de necrosis tumoral alfa (TNF-alfa). Este resultado puede ser atribuible en parte a la inhibición del factor nuclear kappa beta (NF-kB). Mientras que un estudio in vitro mostró que la azitromicina sólo disminuyó la secreción de interleucina 8 (IL-8) en fibrosis quística y no tenía efectos antiinflamatorios sobre las células epiteliales o glandulares en esta patología. Por otro lado, la claritromicina ha sido menos estudiada en esta patología. Sin embargo, un estudio que incluyó su uso en 27 niños mostró una reducción significativa de TNF-alfa, IL-8, IL-4, y los niveles de interferón gamma (IFN-gamma) en esputo y en plasma.(13)
Estudios previos han mostrado que los macrólidos reducen la viscoelasticidad del moco y la adhesión de Pseudomona aeruginosa en las vías respiratorias, disminuyendo la capacidad de esta bacteria de producir factores de virulencia y, por tanto, la respuesta inflamatoria en la FQ se ve disminuida. Varios estudios han utilizado estos antibióticos en administración a corto o largo plazo con resultados favorables en la reducción de las exacerbaciones pulmonares, estabilización o aumento de la capacidad respiratoria y función pulmonar.(13,14)
Saiman et al. (2003) llevaron a cabo un gran estudio multicéntrico, aleatorizado y controlado, con 185 sujetos de 6 años o mayores, que estaban crónicamente infectados con Pseudomona aeruginosa. Los sujetos fueron asignados aleatoriamente a recibir 250 mg (peso menor o igual a 40 kg) de azitromicina por vía oral 3 días por semana durante 6 meses. Después de 6 meses el grupo tratado con azitromicina presentaron menos exacerbaciones, y un incremento medio del 6,21% para el volumen espiratorio forzado en el 1 segundo (VEF-1) y capacidad vital forzada (FVC) de 4,95% en comparación con el grupo placebo.(15)
Saiman et al. (2010) realizaron otro interesante estudio multicéntrico, aleatorizado, doble ciego, controlado con placebo, donde se evaluaron 260 pacientes con fibrosis quística, no infectados con Pseudomona aeruginosa, fueron asignados aleatoriamente en una proporción de 1:1 a recibir 250 mg o 500 mg de azitromicina (basado en el peso corporal) o placebo 3 días a la semana, o placebo, durante un período de 24 semanas. Aquellos que fueron tratados con azitromicina no presentaron mejoría en la función pulmonar. Pero sí hubo reducción significativa del recuento de neutrófilos y de los marcadores inflamatorios en suero dentro de los 28 días de iniciado el tratamiento. Tal vez la explicación de este resultado se deba a que la gran mayoría de los pacientes reclutados tenía muy buena función pulmonar, lo que redujo así la posibilidad de mejorar la función pulmonar con cualquier intervención en ambos grupos para un VEF-1 de casi el 100%. Esto sugiere que quizás el efecto beneficioso de la azitromicina en la FQ, pudiera ser principalmente debido a su actividad contra P. aeruginosa.(5)
Datos experimentales y clínicos indican que los beneficios de los macrólidos en la FQ no son causa de la mejora del transporte de iones en células epiteliales. Por lo que continúa siendo un misterio la forma cómo los macrólidos regulan la secreción de moco y el movimiento ciliar.(11) Sin embargo, una revisión y metanálisis de los datos de ensayos clínicos de alta calidad realizado por Cochrane Southern y cols (2011), proporciona evidencia convincente de que la terapia de los macrólidos a largo plazo mejora la función pulmonar, reduce el riesgo de exacerbaciones infecciosas, disminuye la necesidad de su uso adicional y mejora las medidas nutricionales en los pacientes con FQ; a pesar de esto, aún no está claro si los beneficios clínicos se pueden mantener a largo plazo, más allá de 12 meses.(5,16)
Asma
Los agentes macrólidos se acumulan intracelularmente, lo que sugiere que quizás pueden interactuar con receptores o segundos mensajeros responsables de la regulación de ciclo celular y la inmunidad celular. El efecto positivo de estos fármacos es controversial en varios estudios de los pacientes con asma. Sin embargo, se han observado beneficios quizás atribuidos a la capacidad inmunomoduladora de esta familia de antibióticos. Tales efectos son inhibir la activación de los neutrófilos, su movilización, aceleración de su apoptosis, disminución del edema, de la hiperreactividad bronquial, inhibición de la producción de moco y mejoría de la función pulmonar.(13,17) Al mismo tiempo, según un examen histopatológico, se observó reducción notablemente en la acumulación de células inflamatorias en el lavado broncoalveolar y en los pulmones. Además, la reducción inducida por claritromicina en la inflamación fue acompañada de la normalización de la hiperrespuesta de la vía respiratoria.(15)
Estudios previos han mostrado que el tratamiento con macrólidos mejora significativamente el VEF-1 en pacientes asmáticos con aislamiento positivo para Mycobacterium pneumoniae y Chlamydia pneumoniae, reduce el edema, los mediadores inflamatorios como IL-5, IL-12, los niveles de neutrófilos e IL-8 liberada por los eosinófilos en pacientes atópicos.(13)
La mayoría de estos pacientes han requerido de al menos 2 meses de tratamiento para evidenciar mejoría clínica, y los beneficios desaparecen al suspender el uso de macrólidos por más de 3 meses. Por tanto, aún no es posible recomendar el uso de macrólidos en el tratamiento del asma para estos fines. Sin embargo, debería considerarse la posibilidad de su uso en infecciones por bacterias atípicas en pacientes con asma que no responden a las dosis usuales de esteroides inhalados.(10)
Lin SJ et al. (2011) mostraron en sus ensayos in vitro que la azitromicina ejerció supresión dependiente de la dosis en la producción de IL-5 de FNT alfa y aumento de la apoptosis de linfocitos CD4 y de sus respectivos receptores a dosis de 50 µg/ml; sin embargo, no se observó ningún efecto en la IL-13, esta interleucina alternativamente, puede participar en la patogénesis del asma utilizando vías independientes de IL-5.(16) Esta interleucina es crucial para el reclutamiento de eosinófilos, los resultados obtenidos en este estudio también ayudan a explicar por qué los macrólidos suprimen la hiperreactividad bronquial asociada con inflamación eosinofílica en pacientes con asma, y su disminución en la cantidad de estas células en el esputo de estos pacientes.(1,13)
La azitromicina y claritromicina aumentaron la apoptosis de células T estimuladas por la reducción de expresión de BCL-XL, una proteína antiapoptótica.(18)
Otros ensayos clínicos evidenciaron que los macrólidos tienen un efecto beneficioso sobre el estado clínico del paciente con asma al mejorar la función pulmonar, reduciendo la concentración y disminuyendo los de neutrófilos e IL-8 en las vías respiratorias.(5) Por otro lado, la azitromicina ha mostrado mejorar la fagocitosis y apóptosis de las células epiteliales bronquiales, así como disminuir la expresión del NF-kB e IL-8.
Los macrólidos miembros del grupo lactona 14, en particular claritromicina, han mostrado reducir la hipersecreción de moco a través de la inhibición en la producción de TNF alfa, que estimula genes de mucina MUC5B y MUC5AC en las células caliciformes de la vía aérea. Por otra parte, támbien inhibe la hiperplasia de estas células inducida por la interleucina 13, proceso que es resistente a tratamiento con corticosteroides. Estos efectos pueden en parte explicar por qué los pacientes con asma grave pudieran beneficiarse tras su uso con este antibiótico.(18) Es así que los efectos favorables de los macrólidos también han sido probados en los pacientes con asma refractaria no infecciosa; obteniendo éxito con el uso de la claritromicina y su efecto antiinflamatorio disminuyendo los neutrófilos.(19)
En una revisión y metanálisis realizado por Cochrane Richeldi et al. (2005) que recoge los datos de 7 estudios, seleccionó en total a 416 pacientes participantes, informaron que el uso de macrólidos para el asma crónica no pudo mostrar un efecto significativo en estos pacientes, probablemente debido a la reducida cantidad de ensayos analizados.(10)
A raíz de esta serie de estudios, el uso de la claritromicina y azitromicina pudiera ser visto como beneficioso para la vía aérea. Pero, desafortunadamente, este efecto positivo de los macrólidos, no han sido observado en todos los ensayos. Amayasu et al. (2000) y Kostadima et al. (2004). Obtuvieron reducción del moco y del control de eosinófilos, pero ninguna mejoría en la capacidad respiratoria en los pacientes afectados.(13)
Una revisión y metaanálisis entre 1993-2013 Reiter et al., encontraron que la terapia prolongada con macrólidos llevaron a una mejora significativa en los síntomas de los pacientes con asma, en el flujo espiratorio pico, calidad de vida, pero no fueron significativos los cambios en el volumen espiratorio forzado en el 1 segundo (VEF-1). A pesar de esto, se encontraron mejoras en el flujo pico y en la hiperreactividad bronquial. Por otro lado, los ensayos realizados con mepolizumab (una antiinterleucina-5 anticuerpo monoclonal) para el asma refractaria también mostró falta de respuesta en el VEF-1 a pesar de las mejoría del proceso inflamatorio y de la clínica.(20)
A pesar de lo anterior, hasta ahora hay poca evidencia para justificar el uso rutinario de estos fármacos en pacientes asmáticos por un largo periodo de tiempo. Sin embargo, aquellos pacientes con evidencia de infección bacteriana atípica en las vías respiratorias pueden beneficiarse con este tratamiento. No obstante, la evidencia en el beneficio de su uso en pacientes pediátricos aún es escasa.
Bronquiolitis Aguda
La principal etiología de esta patología son los virus respiratorios, especialmente el virus sincitial respiratorio (VRS). Los antibióticos no son recomendados de forma rutinaria en los pacientes con bronquiolitis aguda, pero algunos investigadores proponen el uso de macrólidos en el tratamiento de esta enfermedad.(15)
Pinto et al. analizaron estudios publicados en el periodo 2009-2011 donde usaron azitromicina como tratamiento en pacientes con bronquiolitis aguda, (n=88) no observando mejoría de los resultados clínicos en una amplia muestra de los lactantes hospitalizados, incluso hubo restricción en los hallazgos, aun cuando estos tenían muestras positivas para el VRS. Estos investigadores concluyeron que no debe administrarse terapia con azitromicina, ya que no proporciona ningún beneficio para estos pacientes y su uso excesivo puede aumentar la resistencia a esta familia de antibióticos.(21)
Tahan et al. (2007) realizaron un estudio con 21 niños hospitalizados con diagnóstico de bronquiolitis aguda moderada, quienes recibieron tratamiento vía oral con claritromicina durante 3 semanas, observando una reducción significativa en la duración de la oxigenoterapia, de la estancia hospitalaria, y en el número de readmisiones hospitalarias durante los primeros seis meses del alta médica. Lo que indica un efecto beneficioso sobre la gravedad de la enfermedad. En contraste, Kneyber et al. (2008) evaluaron 71 niños que recibieron tratamiento con azitromicina por 3 días, obteniendo resultados no significativos en la resolución de los síntomas clínicos, y en la estancia hospitalaria.(15) Una revisión y metanálisis de 5 estudios realizado por Cochrane Spurling et al. (2011) señala sesgos graves en estos dos ensayos, tales como cegamiento, asignación al azar, tamaño de la muestra, e incluso el análisis de los datos.(15)
Enfermedad pulmonar obstructiva crónica (EPOC)
Se han realizado estudios en EPOC con claritromicina, azitromicina y eritromicina. Los resultados muestran, en general, un efecto antiinflamatorio por disminución de la concentración sérica y en esputo de citocinas, como IL-8 y TNF-alfa, y cambios en la función celular, disminución en la degranulación y en los procesos oxidativos en neutrófilos, incremento en la expresión de receptores de manosa, aumento de la capacidad fagocítica de los macrófagos alveolares y reducción de la apoptosis de las células epiteliales bronquiales.(9)
Numerosos estudios han evaluado si el tratamiento con macrólidos a largo plazo disminuye el riesgo de EPOC, arrojan resultados contradictorios. Se ha observado aumento y disminución de los biomarcadores inflamatorios, quizás debido a los diferentes tiempos de la administración del fármaco.(13)
Las exacerbaciones agudas de la enfermedad pulmonar obstructiva crónica se asocian con deterioro en la calidad de vida del paciente y en la función pulmonar.(12) Un estudio de grupos paralelos prospectivo realizado por Albert et al. (2011) donde evaluaron 1.142 pacientes con enfermedad pulmonar obstructiva crónica que presentaban mayor riesgo de exacerbaciones y que fueron asignados al azar, en una relación 1:1 para recibir tratamiento con azitromicina (n = 570) a una dosis de 250 mg al día o placebo (n = 572) durante 1 año, además de su tratamiento habitual. La mediana de tiempo hasta la primera exacerbación aguda de EPOC, fue 266 días en el grupo de azitromicina, en comparación con 174 días en el grupo placebo (p <0,001). Además, el tratamiento de azitromicina disminuyó la frecuencia de enfermedad pulmonar obstructiva crónica (p = 0,01) y la incidencia de colonización de patógenos respiratorios seleccionados, también hubo mejoría en la calidad de vida de estos pacientes, pero esto se asoció con aumento de hipoacusia y de la incidencia de colonización bacteriana resistente a macrólidos.(5)
Se sabe que la colonización bacteriana crónica en las vías respiratorias inferiores es la que perpetúa el proceso inflamatorio y contribuye a la progresión del EPOC.(22) A su vez, ese proceso inflamatorio hace que los pulmones de estos pacientes sean más susceptibles a infecciones tanto agudas como crónicas. A pesar de que no se conocen muy bien los mecanismos de los macrólidos en esta patología, se sabe que estos fármacos tienen el potencial de romper el círculo vicioso infección-inflamación y fortalecer las defensas pulmonares en pacientes con enfermedad pulmonar obstructiva crónica con mayor riesgo de presentar exacerbaciones de los síntomas. Hasta que se demuestre la eficacia y seguridad de estos fármacos (azitromicina), no se recomienda su uso rutinario en la profilaxis para prevenir las exacerbaciones agudas, debido a lo poco la relación favorable entre los beneficios y los efectos secundarios. Sin embargo, su uso puede ser considerado individualmente en pacientes con EPOC grave y exacerbaciones frecuentes, que no estén en riesgo de complicaciones cardiovasculares.(5)
Efectos antiinflamatorios e inmunomoduladores
Los macrólidos han sido estudiados previamente, no solo por su actividad como antibacteriano, sino también por sus efectos inmunomoduladores en patologías respiratorias con un componente inflamatorio importante, Estudios in vitro e in vivo, han mostrado que pueden aumentar la eliminación del moco, prevenir la formación del biofilm bacteriano, reducir la liberación de moléculas de adhesión en las células epiteliales bronquiales, inhibir la activación de neutrófilos, su actividad quimiotáctica y apóptosis, disminuir la producción de citoquinas, la fagocitosis de células apoptóticas por parte de los macrófagos alveolares, evitando secundariamente inducir más inflamación, lisis bacteriana, estallido oxidativo, y se piensa que bloquea la activación de factores de transcripción a nivel nuclear.(12,13,23)
Se cree que la alteración de varias vías de señalización intracelular, como las proteínas cinasas activadas por mitógenos (MAPK), y de las señales de inhibición y activación de proteínas cinasas de regulación extracelular (ERK), se podría inhibir la expresión de los genes para la expresión de estas interleucinas.(9,15)
Otro dato importante que se ha observado en los resultados de varios estudios es, la supresión de varias citocinas, interleucina 1b (IL-1 beta) y Factor de necrosis tumoral alfa (TNF alfa) en monocitos, IL-1b, IL-6, TNF alfa, y el factor estimulador de colonias granulocitos-monocitos (GM-CSF) en los mastocitos, interleucina 8 (IL-8), potente quimiotáctica de neutrófilos, ENA-78 (Péptido 78 activador de neutrofilos derivado de células endoteliales), y la proteína inhibitoria de macrófagos (MIP-1) en leucocitos y macrófagos. Se cree que este proceso se efectúa en la transcripción nuclear, suprimiendo los sitios de unión para el factor transcripcional de apoproteina 1 (AP-1) y produciendo la inhibición del factor nuclear kappa beta (NF-kB), proteína esencial para la transcripción de genes que codifican moléculas proinflamatorias como IL-8, el cual se libera como respuesta a los lipopolisacáridos, complejos inmunes y otras citoquinas.(1,10,18)
La evidencia lo confirma, la claritromicina y azitromicina en diversos ensayos han inhibido la expresión de TNF alfa inducida por la secreción de mucina, ya que modulan la expresión de sus genes, por ende la secreción de moco a partir de las células caliciformes se reduce, también se inhibe la infiltración de neutrófilos.(11) Las diferentes evidencias de investigaciones realizadas in vitro, muestran que la azitromicina estimula la cadena oxidativa asociada a la fagocitosis, disminuye la afluencia de neutrófilos, reduce la producción de citoquinas, elastasa, y además contribuye a la rápida degranulación de polimorfonucleares.(10-13, 15, 18)
Macrólidos como eritromicina, claritromicina y azitromicina han mostrado tener efecto en el estrés oxidativo y en la hiperreactividad bronquial, inhibiendo la expresión de la enzima óxido nítrico sintetasa en macrófagos y células endoteliales donde principalmente se produce, disminuyendo así, la formación de óxido nítrico, anión superóxido y de radicales libres.(1,10,15) Otro efecto de esta gran familia de antibiótico es la disminución de la broncoconstricción inducida por una disminución en liberación de endotelina-1, e inhibición de la respuesta colinérgica en la musculatura bronquial.(24) Usando microscopía electrónica, estudios in vitro mostraron que estos tres antibióticos también incrementan los niveles de AMP cíclico en neutrófilos a manera dosis-dependiente, acelerando los fenómenos de apóptosis celular en la vía aérea por disminución de la proteína BCL-XL, proteína antiapoptótica.(1,18)
Varios ensayos han puesto en evidencia que, posterior a la administración de azitromicina, se inhibe la producción de NF-kB, la AP-1, e IL-8, y el número de neutrófilos a ser reclutados en la vía aérea disminuyen. La disminución en la expresión de esta citoquina ha sido observada en ensayos in vitro con eritromicina, claritromicina y azitromicina.(11,12,24) Diversos estudios con estos dos últimos antibióticos han evidenciado inhibición en la formación de citoquinas y otras macromoléculas de adhesión en los polimorfonucleares (PMN) y células endoteliales vasculares necesarias para la adhesión de estas, como las moléculas de adhesión intercelular 1 (I-CAM-1) y las moléculas de adhesión de las células vasculares 1 (V-CAM-1). Se pudiese decir que la disminución de la expresión de estas moléculas de adhesión puede contribuir a atenuar el reclutamiento de células inflamatorias en el órgano blanco. (1,10,12)
En consecuencia, la eritromicina, claritromicina y azitromicina, en concentraciones mucho más bajas que la concentración mínima inhibitoria requerida para inhibir el crecimiento de 50% de los microorganismos (CIM50), impide la producción de flagelina, evitando la formación del biofilm y reduce la motilidad de las bacterias.
En los últimos años, numerosos estudios han documentado que ciertos macrólidos tienen un amplio espectro de efectos inmunomoduladores. Estos efectos limitan el daño tisular por los neutrófilos, así como también disminuyen la viscosidad del moco.(25)
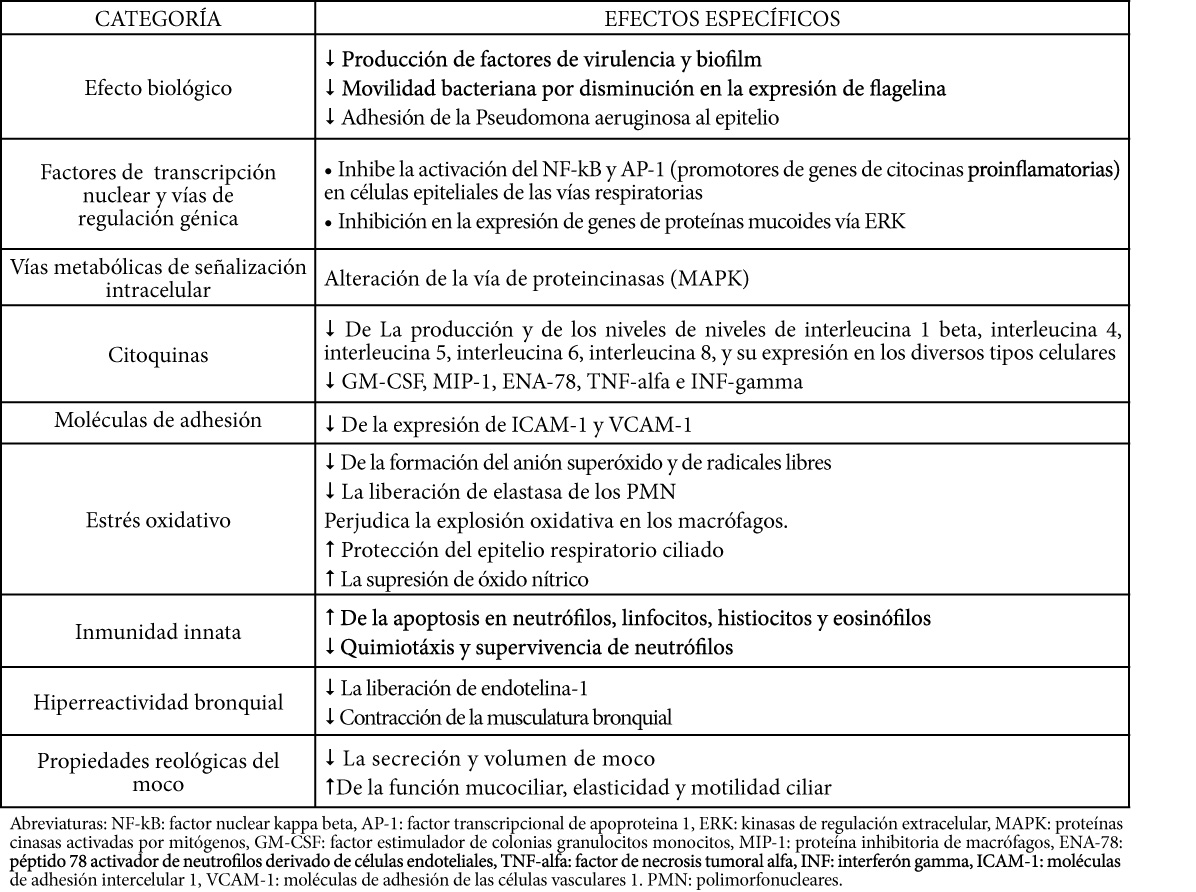
En la Tabla 1. Se muestran los efectos inmunomoduladores y antiinflamatorios de los macrólidos englobadas en diversas categorías, tales como a nivel bacteriano, vías de regulación genética, vías metabólicas de señalización intracelular, modulación de expresión y/o supresión de citoquinas proinflamatorias, supresión de moléculas de adhesión, su vinculación en el estrés oxidativo, el rol que juega en la inmunidad innata, su efecto en la hiperreactividad bronquial y en las propiedades reológicas del moco. Se puede observar que en cada una de estas categorías se experimenta un efecto positivo con el uso de macrólidos, efecto obtenido a dosis subterapeuticas, poniendo en evidencia las propiedades inmunomoduladoras de este fármaco.
TABLA 1. EFECTOS ANTIINFLAMATORIOS E INMUNOMODULADORES DE LOS MACRÓLIDOS EN ENFERMEDADES RESPIRATORIAS (9,12-14) CATEGORÍA EFECTOS ESPECÍFICOS
Conclusiones
La supresión de la “tormenta de citoquinas” en la inflamación, la disminución de la quimiotáxis de neutrófilos, la inhibición y reducción de expresión de moléculas de adhesión, la modulación en la producción del moco y la hiperreactividad bronquial han sido los efectos inmunomoduladores y antiinflamatorios demostrados hasta la fecha.
El efecto antiinflamatorio de la eritromicina, claritromicina y azitromicina a dosis subterapéuticas durante tiempo prolongado sólo parece ser demostrada en algunas afecciones respiratorias como panbronquiolitis difusa y fibrosis quística, donde se evidencia mejoría de la función pulmonar, disminución del riesgo de exacerbaciones infecciosas, y aumento importante en la sobrevida de estos pacientes. Aquellos pacientes con enfermedad pulmonar obstructiva crónica grave, exacerbaciones frecuentes a pesar de un tratamiento óptimo, y sin riesgos de complicaciones cardiovasculares, pudieran beneficiarse con el tratamiento de estos fármacos.
Pareciera beneficioso el uso de este antibiótico en el tratamiento de patologías respiratorias con infecciones y aislamiento positivo para gérmenes atípicos.Es necesario realizar futuros estudios clínicos que permitan aprobar o desaprobar el uso prolongado de macrólidos en patologías respiratorias como las anteriormente mencionadas.
Bibliografía
- JA. Macrólidos. Efectos antinflamatorios e inmunomoduladores. Indicación en enfermedades respiratorias. Rev Alerg Méx. 2006; 53(3): 108-22.
- Sabada B, Azanza JR. Antibióticos macrólidos y otros antibióticos en: Lorenzo A, Moreno A, Lizasoain I, Leza Z.C, Moro MA, Portolés A, eds. Velásquez Farmacología básica y clínica. 18va ed. Buenos Aires Madrid: Médica Panamericana; 2008. p 841-856.
- Itkin IH, Menzel ML. The use of macrolide antibiotic substances in the treatment of asthma. J. Allergy. 1970; 45(3): 146-62.
- Ortega A. Uso de los macrólidos en infecciones pediátricas. Enf Inf microbiol. 2010; 30(4): 134-38.
- Spagnolo P, Fabbri L, Bush A. Long-term macrolide treatment for chronic respiratory disease. Eur Respir J. 2013; 42(1): 239–51.
- Girón R. Macrólidos, no solo antibióticos, Arch Bronconeumol. 2008; 44(5): 229-32.
- Parnham MJ. Immunomodulatory effects of antimicrobials in the therapy of respiratory tract infections. Curr Opin Infect Dis. 2005; 18(2): 125-31.
- Pasquale TR, Tan JS. Nonantimicrobial effects of antibacterial agents. Rev antiinfective agents. 2005; 40(1): 127-35.
- Sevilla D, Soy-Muner D, Porcar N. Utilidad de los macrólidos como antiinflamatorios en las enfermedades respiratorias. Arch Bronconeumol. 2010; 46(5): 244-54.
- Vega L, Platzer L, Sánchez I. Efecto inmunomodulador de los macrólidos en las enfermedades pulmonares. Rev Chil Pediatr. 2005; 76(6): 559-66.
- Moreno M, Sáenz O, Manrique C, González F, Vergara E, Pereira E, et al. Macrólidos en enfermedades inflamatorias crónicas de las vías respiratorias. Rev Colomb Neumol. 2011; 23(2): 40-7.
- Bulska M, Orszulak D. Immunomodulatory and antiinflammatory properties of macrolides. Curr Issues Pharm. Med Sci 2014; 27(1): 61-4.
- Zarogoulidis P, Papanas N, Kioumis I, Chatzaki E, Maltezos E, Zarogoulidis K. Macrolides: from in vitro antiinflammatory and immunomodulatory properties to clinical practice in respiratory diseases. Eur J Clin Pharmacol. 2012; 68(5): 479-3.
- Friedlander A, Albert R. Chronic macrolide therapy in inflammatory airway diseases. Chest. 2010; 138(5): 1202-12.
- Fernanda L, Dorneles T, Dondonis A, Zelmanowicz P, Márcio P, Araujo L. Antiinflammatory effects of macrolides in childhood lung diseases. J. Bras. Pneumol. 2012; 38(6): 786-96.
- Ratjen F, Saiman L, Mayer-Hamblett N, Lands LC, Kloster M, Thompson V, et al. Effect of azithromycin on systemic markers of inflammation in cystic fibrosis patients uninfected with Pseudomonas aeruginosa. Chest 2012; 142(5): 1259-66.
- Lin SJ, Lee WJ, Liang YW, Yan DC, Cheng PJ, Kuo ML. Azithromycin inhibits IL-5 production of T helper type 2 cells from asthmatic children. Int Arch Allergy Immunol. 2011; 156(2): 179-86.
- Wong E, D´ Porter J, Edward M, Johnston S. The role of macrolides in asthma: current evidence and future directions. The lancet respiratory. 2014; 2(8): 657-70.
- Simpson JL, Powell H, Boyle MJ, Scott RJ, Gibson PG. Clarithromycin targets neutrophilic airway inflammation in refractory asthma. Am J Respir Crit Care Med. 2008; 177(2): 148–55.
- Reiter J, Demirel N, Mendy A, Gasana J, Vieira ER, Colin A. Macrolides for the long-term management of asthma-a meta-analysis of randomized clinical trials. Allergy. 2013; 68(8): 1040-49.
- Pinto L, Pitrez P, Luisi F, Piccoli P, Gerhardt M, Ferlini R, et al. Azithromycin Therapy in Hospitalized Infants with Acute Bronchiolitis is Not Associated with Better Clinical Outcomes: A Randomized, Double-Blinded, and Placebo-Controlled Clinical Trial. J Pediatr. 2012; 161(6): 1104-8.
- Sethi S, Murphy TF. Infection in the pathogenesis and course of chronic obstructive pulmonary disease. N Engl J Med 2008; 359(22): 2355-65.
- Altenburg J, De Graaff CS, Van der Werf TS, Boersma WG. Immunomodulatory effects of macrolide antibiotics-part 1: biological mechanisms Respiration. Respiration. 2011; 81(1): 67-4.
- Beigelman A, Gunsten S, Mikols CL, Vidavsky I, Cannon CL, Brody SL, et al. Azithromycin attenuates airway inflammation in a noninfectious mouse model of allergic asthma. Chest. 2009; 136(2): 498-6.
- Targowski T, Rózyk J. Immunomodulatory properties of macrolides. Pol merk lek. 2008; 25(149): 408-11.
Autores
Dra. Karen Moreno Cedeño
- Dra. Karen Moreno Cedeño#molongui-disabled-link
- Dra. Karen Moreno Cedeño#molongui-disabled-link

