Criteriología aplicada a vasculitis
Definición de vasculitis
Son condiciones patológicas que se caracterizan por inflamación y necrosis de las paredes de los vasos sanguíneos de diferente calibre. Sus causas y sus mecanismos etiopatogénicos no han sido aún claramente establecidosl.
¿Para qué sirven los criterios y cuáles son sus problemas cuando se aplican en condiciones diferentes a las originales?
Los criterios de clasificación pretenden facilitar la comunicación entre aquellos investigadores que estudian la taxonomía de las enfermedades, sin embargo, los criterios no son suficientemente detallados como para establecer el estado del arte de la investigación en una patología determinada1·2. En principio, ellos son desarrollados utilizando tres métodos fundamentales: 1) consenso entre expertos; 2) métodos estadísticos y, 3) la combinación de ambos2.
Cualquiera que sea el método empleado, una vez desarrollados los criterios, se cae en la tentación de utilizarlos con distintas intenciones, como por ejemplo: diagnóstico, pronóstico o para definición de casos en estudios de población; sin embargo, ninguno de estos usos estaban implícitos en los objetivos originales que llevaron al desarrollo de los mismos.
En el primer caso, el diagnóstico tiene implicaciones pronósticas y de tratamiento para el paciente. Se debe considerar que el diagnóstico es un medio y no un fin en sí mismo.
Usualmente se plantea la necesidad de ofrecer un diagnóstico a todos los pacientes que consultan al sistema de salud con una queja o conjunto de síntomas.
Subyace a esta necesidad el compromiso de mejorar la salud del individuo que consulta3. Cuando el paciente consulta a centros de salud que son de referencia y donde existen consultas especializadas, en un caso individual, existe mayor probabilidad de que éste sea diagnosticado correctamente, ya que la prevalencia en esta circunstancia es mayor. Sin embargo, puede ser que el paciente no reúna todos los criterios necesarios para formular el diagnóstico y se le pueda considerar sano o que no padece la enfermedad, cuando éstos se aplican de forma estricta con fines diagnósticos. Es en estos casos, cuando el juicio clínico y la experiencia permiten hacer diagnósticos de enfermedad, aunque no se cumplan los criterios definidos para ella. Ejemplos de esto son los diagnósticos de Escleroderma sin Escleroderma, Reiter Incompleto y CREST Incompleto entre otros.
En ocasiones se confunde el criterio de clasificación con parte de la historia natural del proceso o con un factor de riesgo, como por ejemplo: la “Espondilitis Anquilosante” es un “factor de riesgo” para desarrollar sacroilitis o la “Espondilitis Anquilosante” representa un conjunto de signos y síntomas que se pueden presentar en personas portadoras del HLA-B27. En el primer caso, la Espondilitis es un factor de riesgo, en el segundo caso es la consecuencia de tener el antígeno HLA-B27 presente. Por otro lado, estas asociaciones no necesariamente tienen relación con el pronóstico del paciente o el grado de actividad de la enfermedad4.
Cuando se pretenden usar los criterios de clasificación, para la definición de casos en una investigación epidemiológica y no se conocen sus características de reproductibilidad y precisión, su sensibilidad se ve afectada por la prevalencia de la enfermedad o enfermedades en la población general y el costo de algunas pruebas necesarias para completar los criterios, hacen su uso prohibitivo al tratar de emplearlos en una muestra amplia de población.2-3
¿Cómo se desarrollaron los criterios de vasculitis en 1990?1-5.
- Participaron 48 Centros de Reumatología distribuidos en Canadá, México y los Estados Unidos.
- Se incluyeron para el análisis solamente aquellos casos con diagnóstico de vasculitis (N= 1877).
- Se recogieron 500 variables en cada paciente.
- Se procedió a establecer los criterios utilizando dos formas de aproximación metodológica.
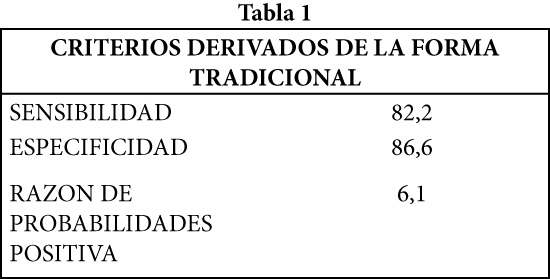
A.- Tradicional: Una vez completado el consenso entre los miembros del comité para el desarrollo de los criterios de clasificación, se elaboró una lista de todas las variables que a juicio de éste eran las más importantes para establecer el diagnóstico, es decir, se elaboró una larga lista de variables. Esta permitió hacer a su vez una lista corta a partir de una segunda revisión y consenso entre los expertos, en la cual se incluyeron aquellas variables más frecuentemente encontradas en el grupo de “enfermos” y las consideradas como más características de la enfermedad de acuerdo al panel de expertos, aunque su frecuencia fuera baja. Esta última, se utilizó para clasificar a un grupo de pacientes como “enfermos” ya que eran portadores de la vasculitis para la cual se habían elaborado los criterios y diferenciarla así de los “no enfermos” (aquellos con otras vasculitis diferentes a la que era objeto del estudio, se consideraron como no enfermos). Completada esta fase, se calculó la sensibilidad y la especificidad de los criterios desarrollados. Esta metodología explica el porque la alta sensibilidad y especificidad de estos criterios, ya que se estudiaron y desarrollaron en una población con alta prevalencia de la enfermedad.
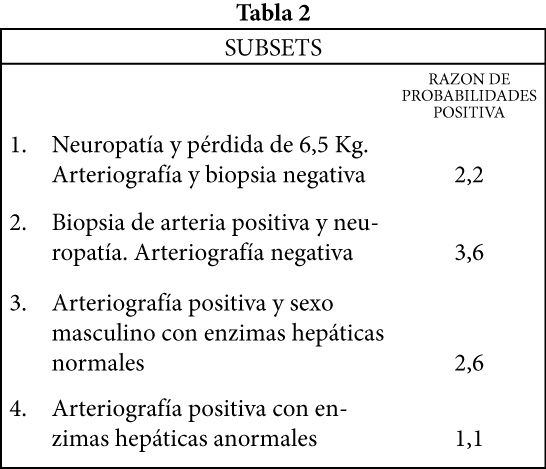
B. – Árbol de partición recursiva: Se encuentra la variable que mejor divide al grupo de los “enfermos” del de los “no enfermos” con la vasculitis objeto de estudio, luego se trata con la próxima de estas variables que luzca más adecuada, y así sucesivamente, hasta completar la clasificación del grupo de pacientes.
Sensibilidad, especificidad, valores predictivos y razón de probabilidades (razón de verosimilitud)6.
Se entiende por sensibilidad la correcta identificación de los “enfermos” con un test positivo (verdaderos positivos). La especificidad es la correcta clasificación de los no enfermos porque dicho test es negativo en ellos (verdaderos negativos).
La razón de probabilidades o de verosimilitud positiva expresa cuantas veces mas a 1 tiene el paciente de tener la enfermedad cuando el test es positivo. Por ejemplo: si la razón de verosimilitud positiva es de 4,0 para el test X, quiere decir que la persona que lo tenga positivo, tiene 4 veces más de posibilidades estar verdaderamente enfermo que no estarlo.
[su_spacer size=”30″]
Criterios de clasificación derivados de la forma tradicional y subsets identificados con el árbol de partición recursiva.
En la Tabla 1, se muestra la sensibilidad y especificidad de los criterios derivados de la forma tradicional en la poliarteritis nodosa y su valor predictivo.
[su_spacer size=”30″]
[su_spacer size=”30″]
En la Tabla 2, se muestran los distintos subsets identificados con el árbol de partición recursiva y su razón de probabilidades (verosimilitud) cuando cada uno de estos requisitos son positivos.
[su_spacer size=”30″]
[su_spacer size=”30″]
El árbol de decisión para demostrar el uso de los criterios en la correcta clasificación del paciente.
Si construimos un árbol de decisión con la sensibilidad y especificidad para cada nodo del árbol de partición recursiva, obtendríamos algo parecido al que se muestra en la Figura 1. Para efectos de la ilustración sólo se muestra el segmento o rama del árbol que correspondería a los resultados de la arteriografía. En esta rama del árbol, se utilizaron además, los datos derivados del trabajo de Albert et al (7-8), donde se consideran los valores correspondientes a la biopsia de nervio cuando había síntomas. La utilidad de la biopsia neural cuando no había síntomas era menor a la obtenida cuando la misma se practicaba en sujetos sintomáticos.
[su_spacer size=”30″]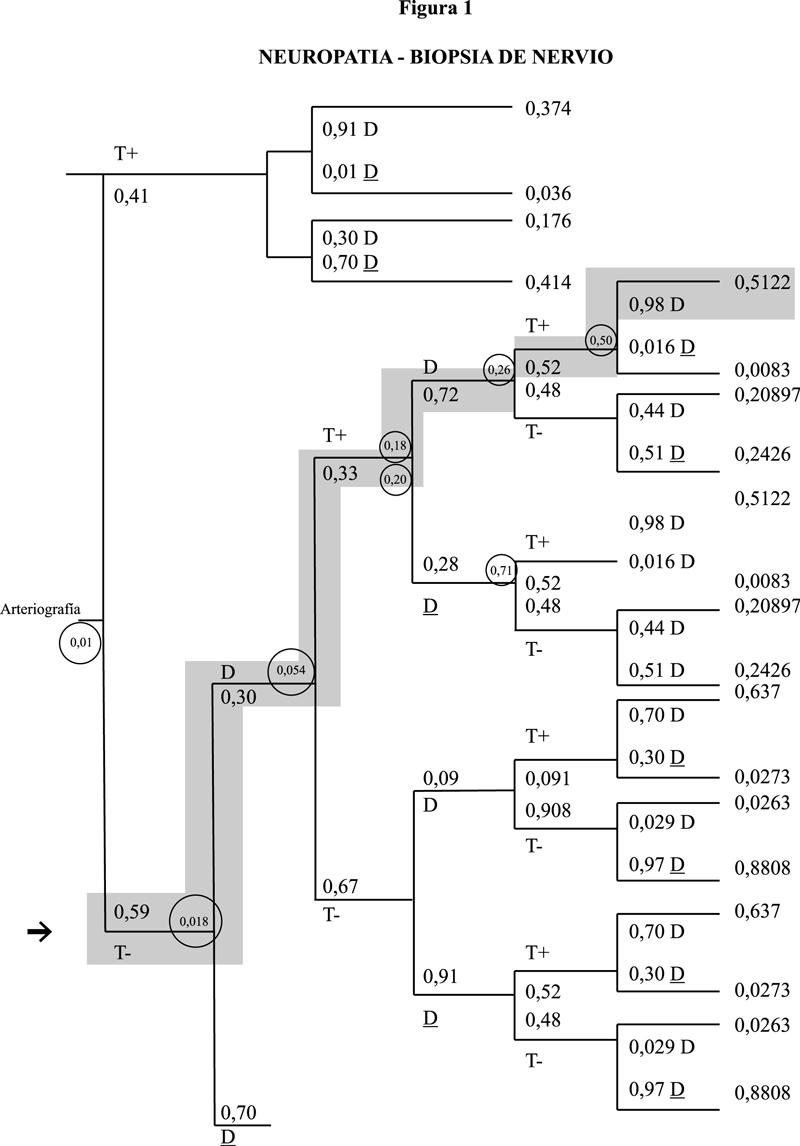 [su_spacer size=”30″]
[su_spacer size=”30″]
En este modelo esquematizado como se dijo en la figura 1, la D corresponde a la presencia de enfermedad de acuerdo a la sensibilidad/especificidad en el nodo y la D la ausencia de enfermedad, T+ y T- corresponden a la presencia o no de cambios bien en la arteriografía, o en la biopsia de nervio o la presencia o no de neuropatía. Para obtener la probabilidad del nodo, se multiplica el número de la última columna por el valor de la rama inmediatamente precedente y se suman los productos de las ramas que convergen en el nodo y así sucesivamente en sentido de derecha a izquierda9.
Por ejemplo: Si partimos de un paciente masculino, con vasculitis que ha perdido aproximadamente 6,5 Kg de peso, durante el último mes y además se queja de dolor testicular, debido a la sospecha clínica de una poliarteritis nodosa se le practica una arteriografía abdominal. Si el resultado de la arteriografía es negativo, pero el examen físico u otra prueba sugiere la presencia de neuropatía y la biopsia de nervio resulta positiva, la posibilidad de tener una poliarteritis nodosa sería igual a 0,5122 (final de la rama que corresponde a este caso). La rama sería la que comienza en 0,59 (T-); 0,30 (D); (0,33) (T+ para neuropatía); 0,72 (D); 0,52 (T+ para biopsia); 0,98 (D). La probabilidad del nodo, es decir, de la primera división del árbol, sería igual a 0,01. Esto quiere decir, que si aplicamos el árbol antes de hacer la biopsia de nervio, en este paciente, las probabilidades serían muy bajas para el diagnóstico, por lo tanto lo más probable es que no se hubiese procedido a realizar dicha biopsia.
¿Cómo se obtuvo este valor y cuál es la utilidad del mismo? Se multiplicó el 0,5122 que corresponde al número final de la rama que representa el caso anteriormente ejemplificado, por 0,98 que corresponde a la posibilidad de ser diagnosticado con la biopsia de nervio positiva. Esto da un valor de 0,50 que representa la probabilidad de este primer nodo. Este valor se multiplica a su vez por 0,52 que viene siendo el valor de T+ del examen físico para neuropatía y así sucesivamente hasta llegar al punto de donde partimos para crear el árbol, y cuyo valor como ya comentamos era de sólo 0,01.
Podemos resumir lo antes dicho de la siguiente manera: si tenemos un paciente masculino con una vasculitis pero con arteriografía abdominal negativa la posibilidad de que se trate de una poliarteritis nodosa es de sólo 0,01, pero en caso de que tenga neuropatía y además con biopsia neural positiva, esta posibilidad aumenta a 0,5122.
Finalmente, es importante recordar que los criterios son para uso temporal y para facilitar la discusión, estudiar la etiología, tratamiento y pronóstico de estas enfermedades2. La técnica de análisis de decisión ayuda al clínico a tomar decisiones conociendo de antemano lo que puede ocurrir una vez tomada (resultados previsibles). Son guías útiles y que se modifican al cambiar los objetivos que se perseguían originalmente al desarrollarlos■
Referencias
-
Hunder G, Arend W, B loch D, Calabrese L, Fauci A, Fries J, Leavitt R, Lie J, Lightfoot R, Masi A, McShane D, Michel B, Mills J, Stevens M, Wallace S, Zvaifler N. The American College of Rheumatology 1990, Criteria for Classification of Vasculitis. Introduction. Arthritis and Rheumatism 1990, 33 (8): 1065-1067.
-
Katz J, Liang M. Classification Criteria Revisited. Arthritis and Rheumatism 1991, 34 (10): 1229-1230.
-
Sackett D. Controversy in the Detection o f Disease. The Lancet 1975, JI: 357-359.
-
Edwards J, Snaith M. Different Criteria for Different Purposes. J. Rheumat. 1988, 15 (4): 537-538.
-
Bloch D, Michel B, Hunder G, McShane D, Arend W, Calabrese L, Edworthy S, Fauci A, Fries J, Leavitt R, Lie J, Lightfoot R, Masi A, Mills J, Stevens M, Wallace S, Zvaifler N. The American College of Rheumatology 1990, Criteria for Classification of Yasculitis. Patients and Methods. Arthritis and Rheumatism 1990, 33(8): 1068-1073.
-
Griner P, Panzer R, Greenland P. Clinical and The Laboratory: Logical Strategies for Common Medical Problems. Year Book Medical Publishers, Inc. : Chicago, 1986.
-
Albert D, Rimon D, Silverstein M. The Diagnosis of Polyarteritis Nodosa. I. A Literature-Bassed Decision Analysis Approach. Arthritis and Rheumatism 1988, 31(9): 1117-1127.
-
Lightfoot R, Michel B, B loch D, Hunder G, Zvaifle N, McShane D, Arend W, Calabrese L, Leavitt R, Masi A, Mills J, Stevens M, Wallace S. The American College of Rheumatology 1990 Criteria for Classification of Polyarteritis Nodos a. Introduction. Arthritis and Rheumatism 1990, 33(8): 1089-1093.
-
Weinstein M. Fieberg H, Elstein A, Frazier H, Neuhauser D, Neutra R, McNeil B. Clinical Decision Analysis. W. B. Saunders, Philadelphia, 1980. Quito, 27 de Mayo de 1995
[su_spacer size=”25″]
Revista Archivos de Reumatología VOL 6 N° 1 /1995
Se publica con autorización de la
Sociedad Venezolana de Reumatología
[su_spacer size=”5″]