Alergia Ocular
La alergia ocular es un proceso inflamatorio inmunológico de la superficie ocular. Es frecuente y motivo de consulta a pediatras, internistas y médicos generales. Es importante recalcar que muchos casos son autodiagnosticados y tratados con medicamentos adquiridos por el propio paciente y en frecuentemente, tratados inadecuadamente por personal de salud no oftalmólogo.
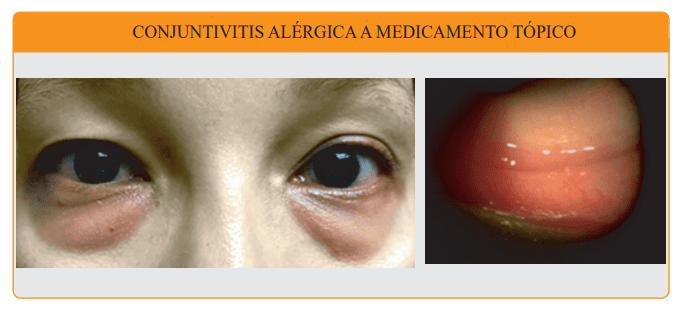
Esta entidad, que engloba una diversidad de procesos inflamatorios que pueden comprometer la conjuntiva y párpados, es producto de una exposición a un agente externo que se denomina alérgeno. Ante la noxa de este agente, los tejidos oculares, a través de la estimulación y degradación de los mastocitos producen sustancias denominadas histamina, lo que desencadena una cascada de eventos que culminan en una respuesta inflamatoria específica para combatir dicho alérgeno. Como consecuencia los párpados y conjuntiva se enrojecen, edematizan y se asocia a lagrimeo y escozor o picazón que es la característica más relevante de este cuadro clínico.
Dentro de las conjuntivitis alérgicas se describen varios tipos con distintas características. Podemos englobarlas en cuatro entidades, las dos primeras: la conjuntivitis estacionaria, también llamada primaveral, y la perenne cuyas respuestas inflamatorias son agudas y mediadas por inmunoglobulina E derivados de los mastocitos, que desencadenan una respuesta inflamatoria aguda de los componentes de la superficie ocular. Recientemente, en un consenso publicado en 2019, se establece que estas dos entidades podrían denominarse intermitentes con duración de menos de 4 semanas y persistentes con duración mayor de 4 semanas.
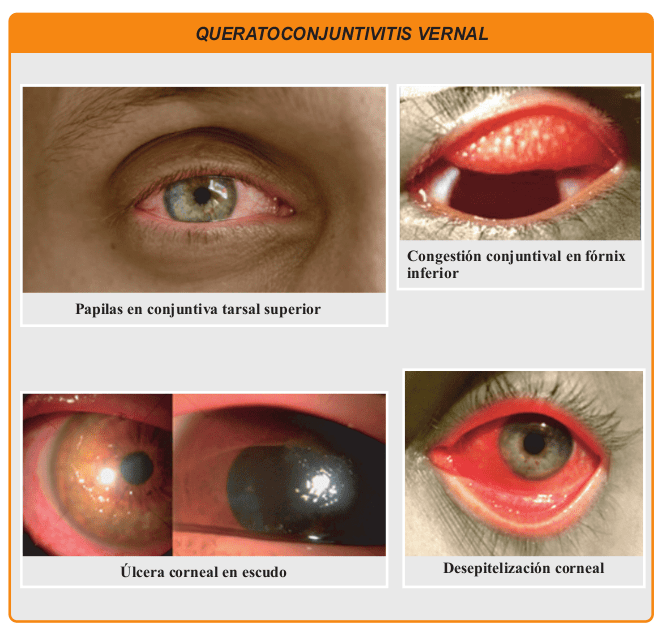
Luego, dos categorías más que se denominan queratoconjuntivitis vernal, la cual se caracteriza por el desarrollo de papilas gigantes en la conjuntiva tarsal que afectan mayormente a varones en las dos primeras décadas de la vida, y pueden presentar nódulos de Trantas que corresponden a infiltrados limbares de linfocitos y complicarse con lesiones epiteliales y úlcera en escudo y, por último, la queratoconjuntivitis atópica.
Estas dos últimas entidades están mediadas por una respuesta inmunológica tipo I y IV que se caracteriza por una respuesta celular de linfocitos T. El diagnóstico es sumamente importante para poder realizar una terapéutica adecuada y evitar consecuencias con daño severo de la superficie ocular. Se debe descartar la presencia de un cuadro infeccioso o de la presencia o coexistencia de ojo seco.
En casos resistentes o recurrentes es útil la valoración por el alergólogo o inmunólogo para identificar el alérgeno y establecer un plan terapéutico adecuado. El tratamiento se debe instaurar, en forma progresiva, acorde a la severidad del cuadro clínico..
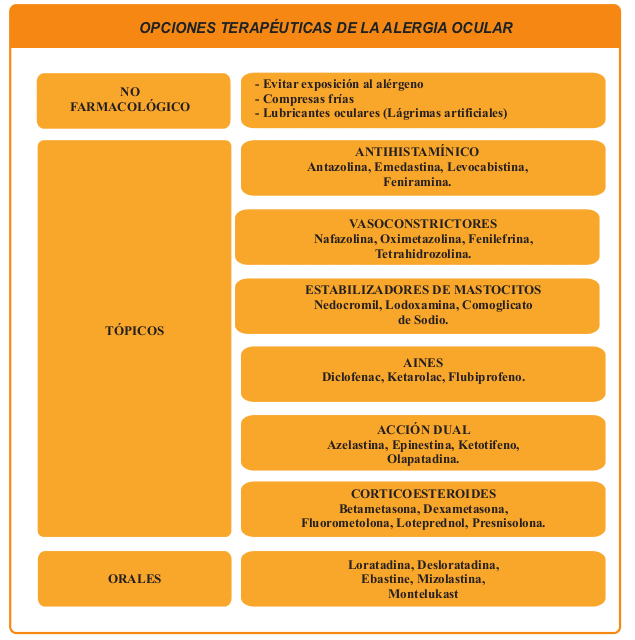
Tratamiento
En primer lugar, medidas generales como evitar o disminuir la exposición al alérgeno, tratando de modificar las condiciones ambientales, cambiando o eliminando las cortinas y alfombras o al menos recomendado limpieza de las mismas. Así mismo, evitar contacto con mascotas que pudiesen contener ácaros o alérgenos. El uso de compresas frías y lubricantes oculares como lágrimas artificiales pueden ser de gran utilidad en esta etapa.
En el segundo nivel tenemos el empleo de antihistamínicos tópicos, estabilizadores de mastocitos, entre los cuales podemos mencionar el cromoglicato de sodio, así como también otros medicamentos de múltiple acción que tienen una actividad inhibidora de la histamina y también actúan estabilizando las paredes de los mastocitos.
Los descongestionantes y antiinflamatorios no esteroideos pueden ser de ayuda. Como tercer eslabón, podemos hacer uso de los corticoesteroides, tomando en cuenta que deben usarse por tiempo limitado por sus efectos adversos como glaucoma y catarata cuando son empleados por largos períodos y en forma indiscriminada. También podemos usar inmunomoduladores como la ciclosporina y tacrolimus.
Referencias:
1-Bielory L, Delgado L, Katelaris CH, Leonardi A, Rosario N, Vichyanoud P. ICON: Diagnosis and management of allergic conjunctivitis. Ann Allergy Asthma Immunol. 2020 Feb;124(2):118-134. doi: 10.1016/j.anai.2019.11.014. Epub 2019 Nov 21. PMID: 31759180.
2-Sánchez-Hernández MC, Montero J, Rondón C, Benitez del Castillo JM, Velázquez E, Herreras JM, Fernández-Parra B, Merayo-Lloves J, Del Cuvillo A, Vega F, Valero A, Panizo C, Montoro J, Matheu V, Lluch-Bernal M, González ML, González R, Dordal MT, Dávila I, Colás C, Campo P, Antón E, Navarro A; SEAIC 2010 Rhinoconjunctivitis Committee; Spanish Group Ocular Surface-GESOC. Consensus document on allergic conjunctivitis (DECA). J Investig Allergol Clin Immunol. 2015;25(2):94-106. PMID: 25997302.

Autores
Dr. Oscar V. Beaujon Balbi
-Médico Cirujano egresado de la Universidad Central de Venezuela.
-Especialista en Oftalmología del Hospital Francisco A. Rísquez
-Sub especialista en Glaucoma, Bascom Palmer Eye Institute, University of Miami, USA
-Sub especialista en Cornea y Cirugía Refractiva, Escola Paulista de Medicina, Universidade Federal de Sao Paulo, Brasil
-Instructor de la Cátedra de Anatomía, Escuela de Bioanálisis
de la Universidad Central de Venezuela
- Dr. Oscar V. Beaujon Balbi#molongui-disabled-link

