Varicela en pediatría, una infección potencialmente grave
La varicela es una enfermedad exantemática infecciosa altamente contagiosa que representa la manifestación inicial de la infección por el virus varicela-zoster. Clásicamente es considerada una enfermedad pediátrica, sin embargo existen diferencias en relación con su incidencia máxima por edad según las diferentes regiones geográficas; en países tropicales, aproximadamente entre el 15% y 20% de los adultos sigue siendo susceptible a padecer la infección.
El virus se adquiere fundamentalmente en forma directa por inhalación de secreciones respiratorias de un paciente con varicela, que habla, tose o estornuda. No obstante, también es posible adquirirlo en forma indirecta mediante contacto con objetos contaminados por dichas secreciones o por líquido de las vesículas. La infección ocurre en más del 90% de las personas susceptibles que han estado en contacto cercano en sitios cerrados con algún paciente durante el período de transmisión.
El tiempo de incubación usualmente va de 10 a 21 días, pero puede ser más corto en pacientes inmunocomprometidos y puede llegar a 28 días en pacientes que recibieron inmunoglobulina. Por otro lado, el período de transmisión va desde 1 o 2 días antes del inicio del exantema y se mantiene hasta 5 y 7 días después, generalmente hasta que la totalidad de las lesiones cutáneas se encuentran en la fase de costra. El virus también puede ser adquirido por transmisión vertical en un neonato de una madre que cursa con infección aguda al final del embarazo o en los primeros días del nacimiento.
Desde el punto de vista patogénico, los pacientes con infección de transmisión horizontal tienen una primera viremia de poca cuantía que se inicia el tercer o cuarto día de la infección de las células del tracto respiratorio superior y conduce a la diseminación a ganglios linfáticos regionales, hígado y bazo. Luego de 10 a 12 días se produce una segunda viremia de mayor magnitud que afecta fundamentalmente la piel, con la consecuente aparición del exantema, pero cuando la enfermedad cursa con complicaciones también se afectan otros órganos. (Figura 1)
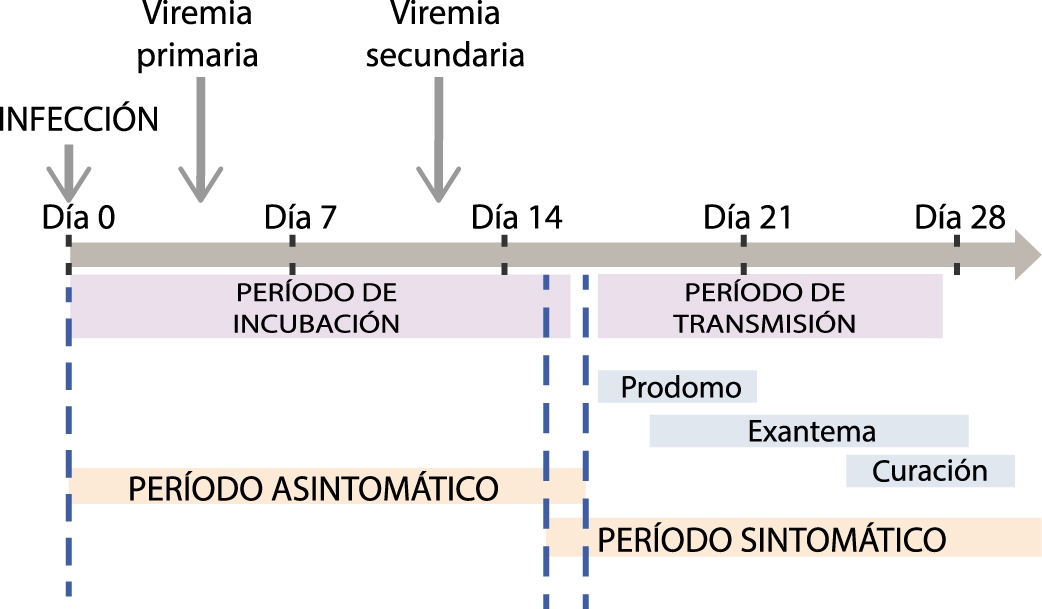
Figura 1.- Evolución natural de la varicela de transmisión horizontal
[su_spacer size=”25″]
Por mucho tiempo la varicela fue considerada una infección benigna, a tal grado que existía la tendencia popular de promover el contacto con personas enfermas con la finalidad de lograr inmunidad contra el virus durante los primeros años de vida. Sin embargo, la realidad es que la enfermedad puede cursar con múltiples complicaciones e incluso puede ser causa de muerte, situaciones también descritas en pacientes inmunocompetentes.
[su_spacer size=”25″]
Diagnóstico
Desde el punto de vista clínico se señalan tres etapas de la enfermedad: fase de prodromo, fase de exantema y fase de curación. El período prodrómico es más frecuente en pacientes adolescentes y adultos; usualmente dura menos de 3 días y cursa con síntomas inespecíficos, entre ellos fiebre (generalmente baja), malestar general, hiporexia, dolor de garganta, cefalea y tos. Estos hallazgos pueden persistir cuando aparece el exantema, que se inicia con lesiones tipo máculas y pápulas que en horas evolucionan a vesículas tensas, de tamaño y forma variable que contienen un líquido claro (denominadas gotas de rocío), el cual en menos de 24 horas se torna opaco y se rodea de una pequeña aureola rosada. Las vesículas se rompen fácilmente y se empiezan a formar costras. Los diferentes tipos de lesiones se encuentran simultáneamente en una determinada área corporal, lo cual se denomina polimorfismo regional. (Figura 2)
[su_spacer size=”25″]
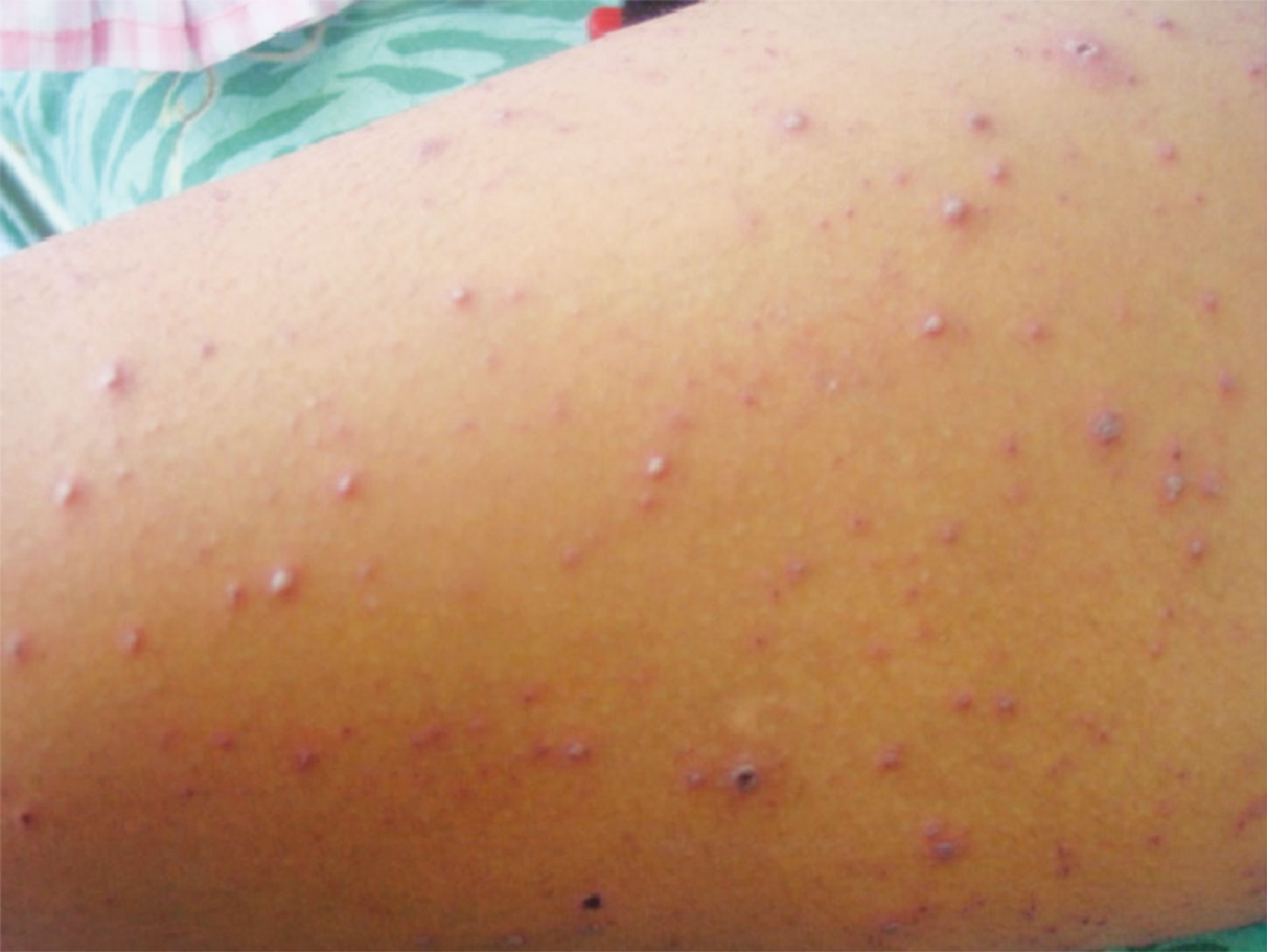
Figura 2.- Lesiones cutáneas en paciente con varicela no complicada (Fase de exantema)
[su_spacer size=”25″]
El tiempo de evolución de una lesión de pápula hasta costra es de 8 a 12 horas. El exantema se caracteriza por ser pruriginoso y comprometer fundamentalmente el tronco y la cabeza (incluido el cuero cabelludo), aunque también se afectan en menor grado las extremidades (distribución centrípeta). Las lesiones de la fase exantemática siguen apareciendo por 5 a 7 días; posteriormente cuando todas las lesiones se encuentran en fase de costra se considera que el paciente se encuentra en fase de curación. (Figura 3)
[su_spacer size=”25″]
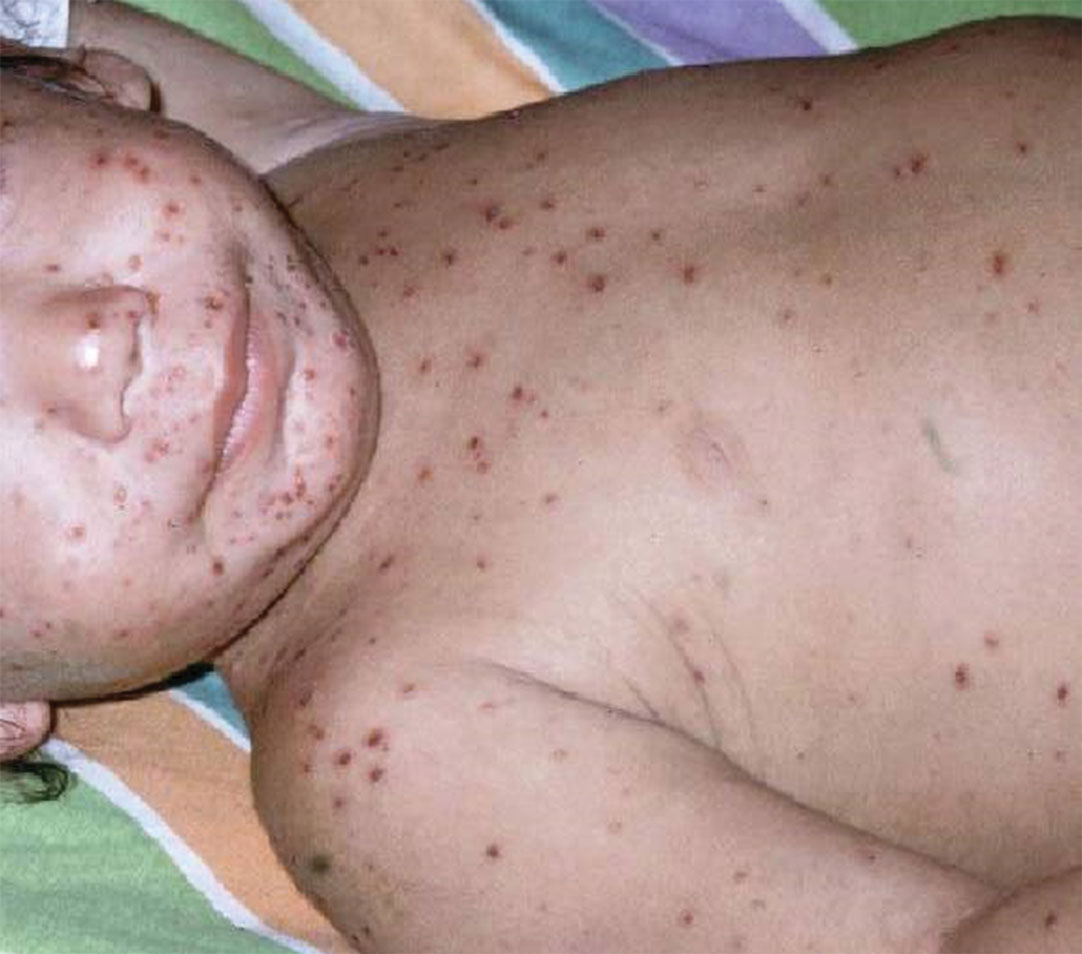 Figura 3.- Lesiones costrosas en paciente con varicela no complicada (Fase de curación)
Figura 3.- Lesiones costrosas en paciente con varicela no complicada (Fase de curación)
[su_spacer size=”25″]
Las complicaciones de la varicela pueden ser clasificadas según el mecanismo patogénico involucrado y pueden ser por infección bacteriana asociada, por replicación viral y por reacción inmunológica. (Cuadro 1)
[su_spacer size=”25″]

Cuadro 1.- Algunas complicaciones de varicela según patogenia
[su_spacer size=”25″]
Las complicaciones en los pacientes pediátricos inmunocompetentes generalmente se relacionan con infección bacteriana asociada (generalmente en piel), las cuales se presentan después de 4 o 5 días del inicio de exantema (cuando ha disminuido significativamente la replicación viral). Entre las infecciones se encuentran fundamentalmente impétigo (Figuras 4, 5, 6 y 7), celulitis (Figura 8), absceso (Figura 9) y ectima (Figura 10); entre las infecciones más graves se encuentran fascitis necrotizante (Figura 11 y 12), neumonía bacteriana y sepsis bacteriana de origen piel y partes blandas.
[su_spacer size=”25″]
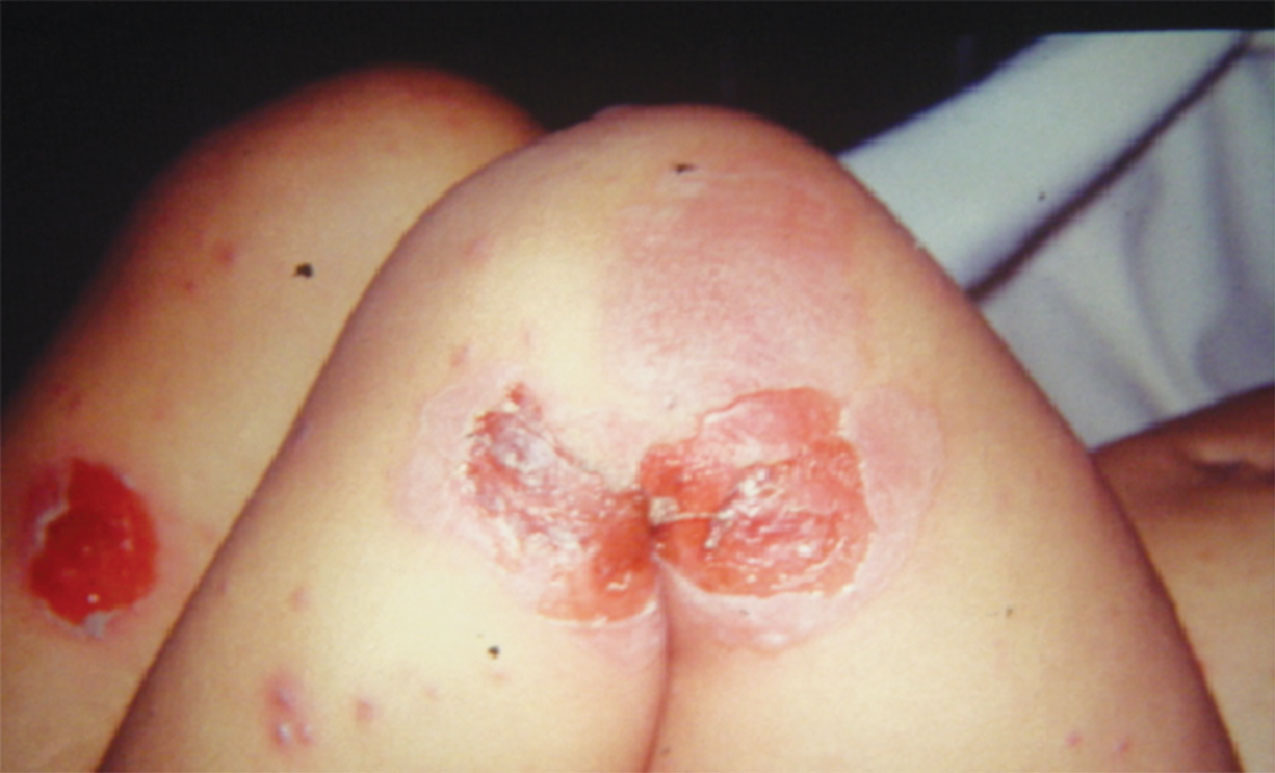 Figura 4.- Lesiones de impétigo ampollar de reciente ruptura en paciente con varicela
Figura 4.- Lesiones de impétigo ampollar de reciente ruptura en paciente con varicela
[su_spacer size=”25″]
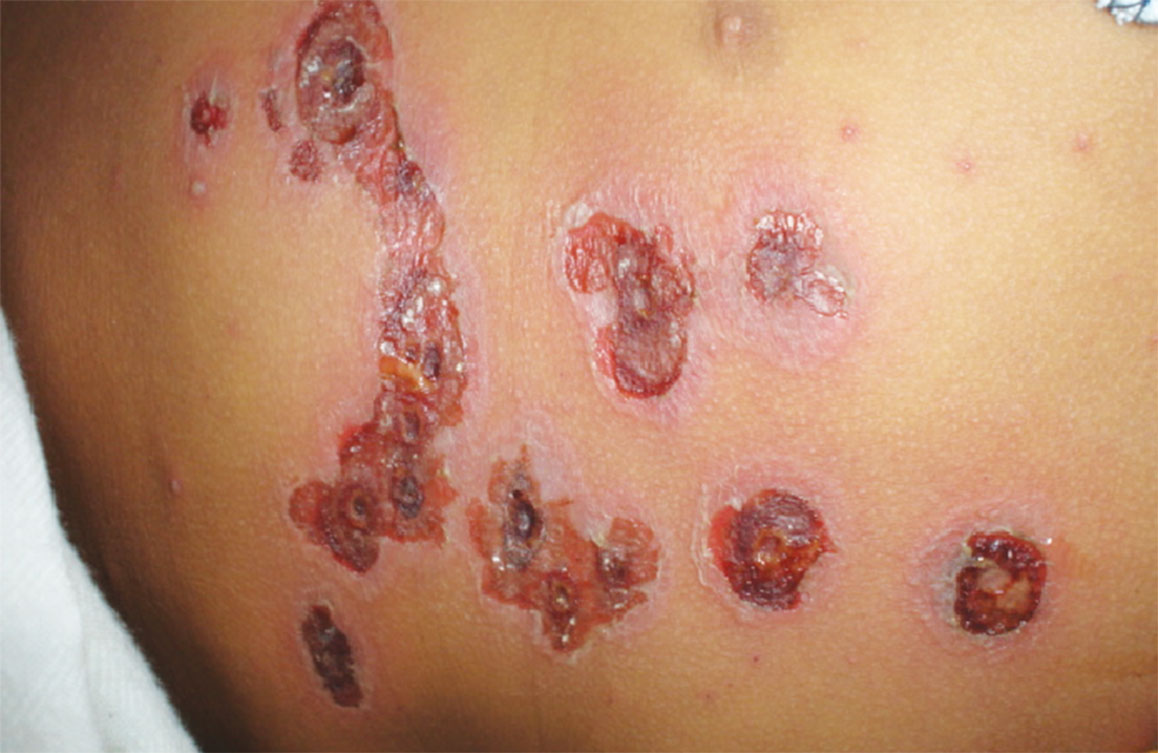 Figura 5.- Lesiones de impétigo ampollar en fase costrosa en paciente con varicela
Figura 5.- Lesiones de impétigo ampollar en fase costrosa en paciente con varicela
[su_spacer size=”25″]
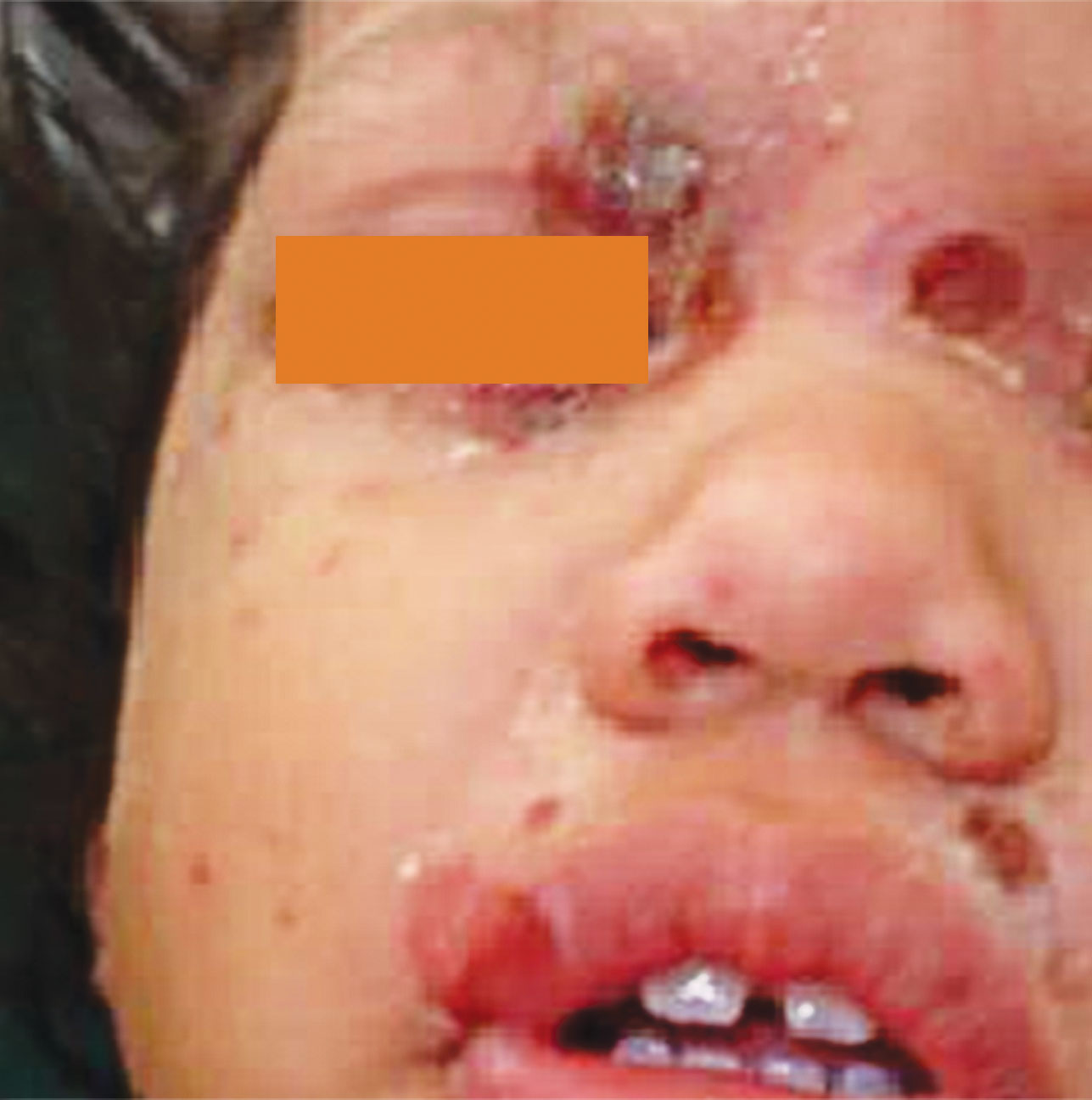 Figura 6.- Lesiones de impétigo ampollar y celulitis periorbitaria en paciente con varicela
Figura 6.- Lesiones de impétigo ampollar y celulitis periorbitaria en paciente con varicela
[su_spacer size=”25″]
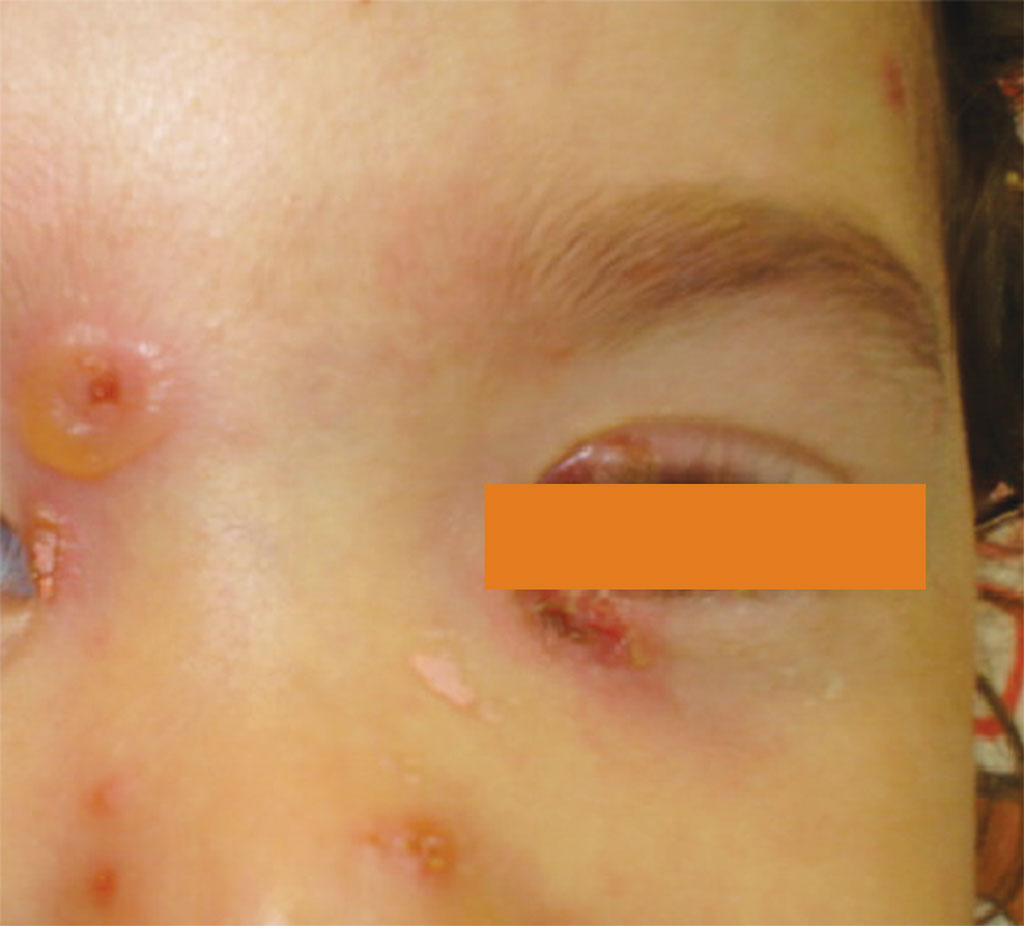 Figura 7.- Lesiones de varicela ampollar y celulitis periorbitaria
Figura 7.- Lesiones de varicela ampollar y celulitis periorbitaria
[su_spacer size=”25″]
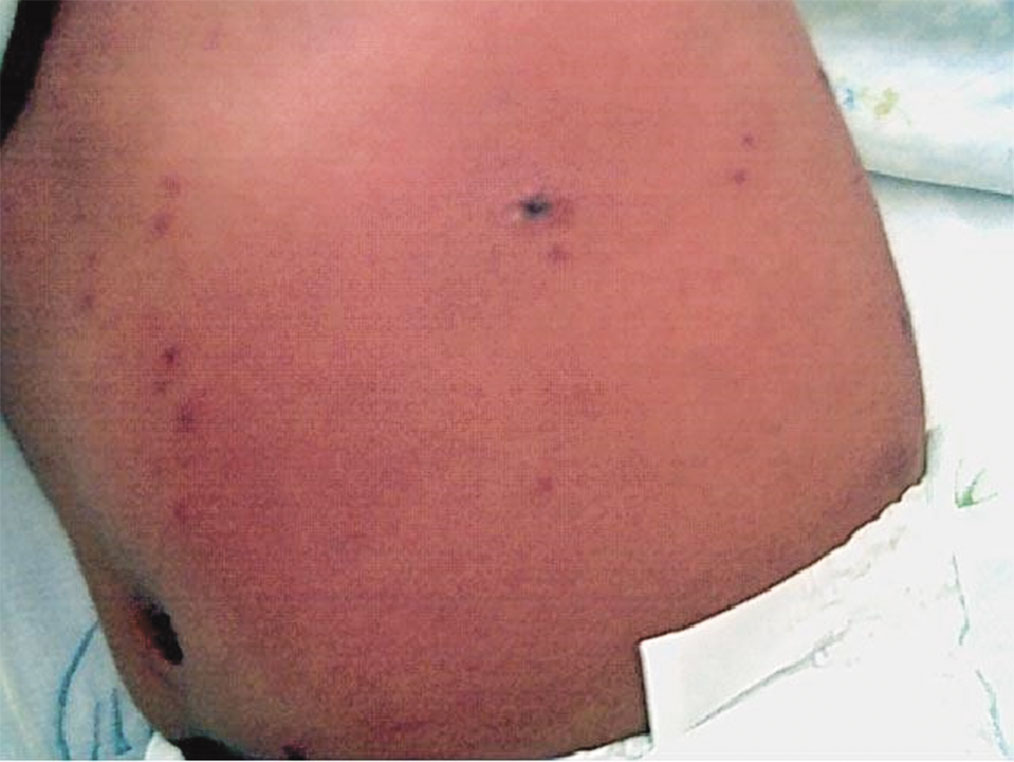 Figura 8.- Celulitis extensa en paciente con varicela
Figura 8.- Celulitis extensa en paciente con varicela
[su_spacer size=”25″]
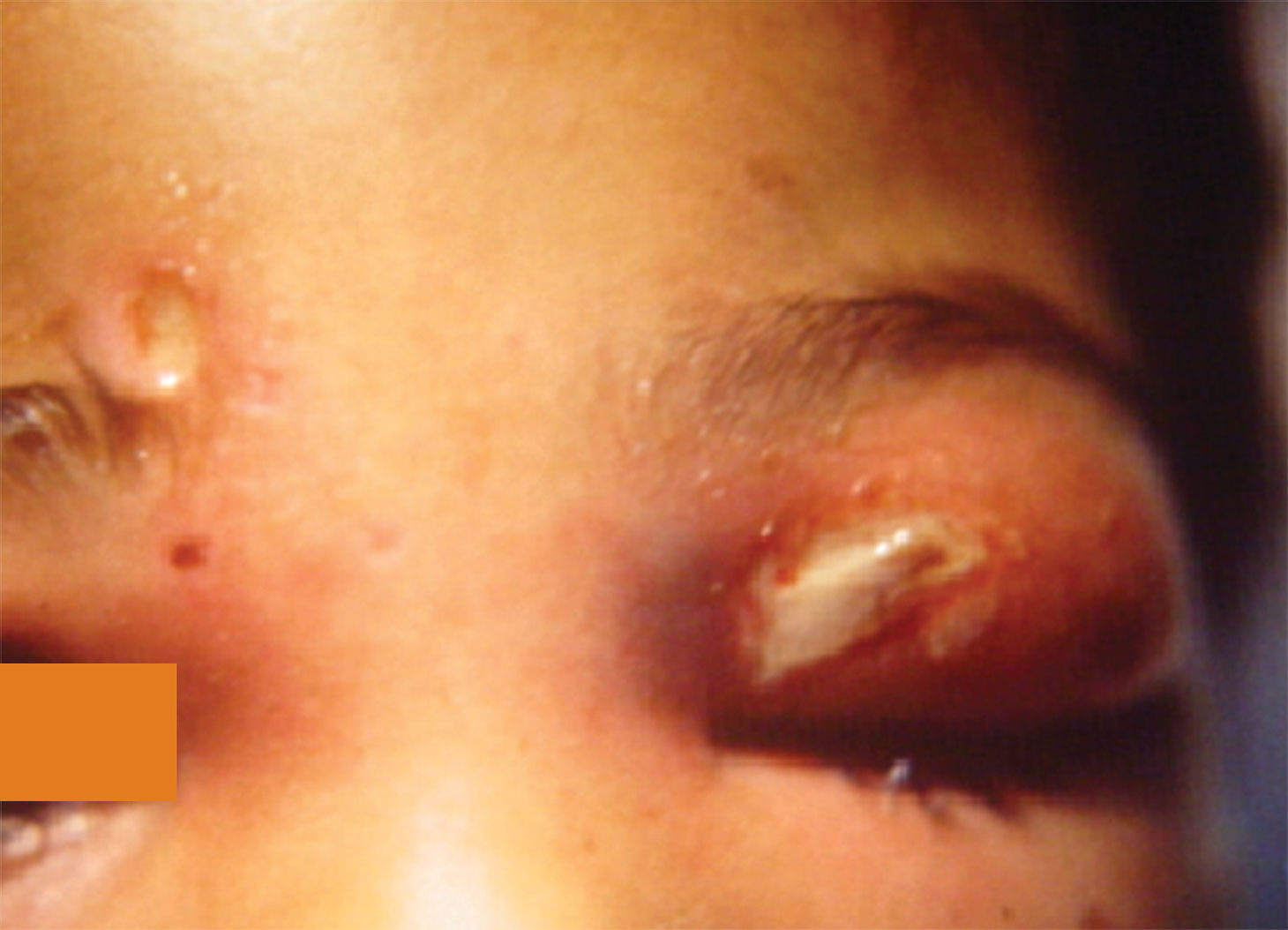 Figura 9.- Abscesos en cara en paciente con varicela
Figura 9.- Abscesos en cara en paciente con varicela
[su_spacer size=”25″]
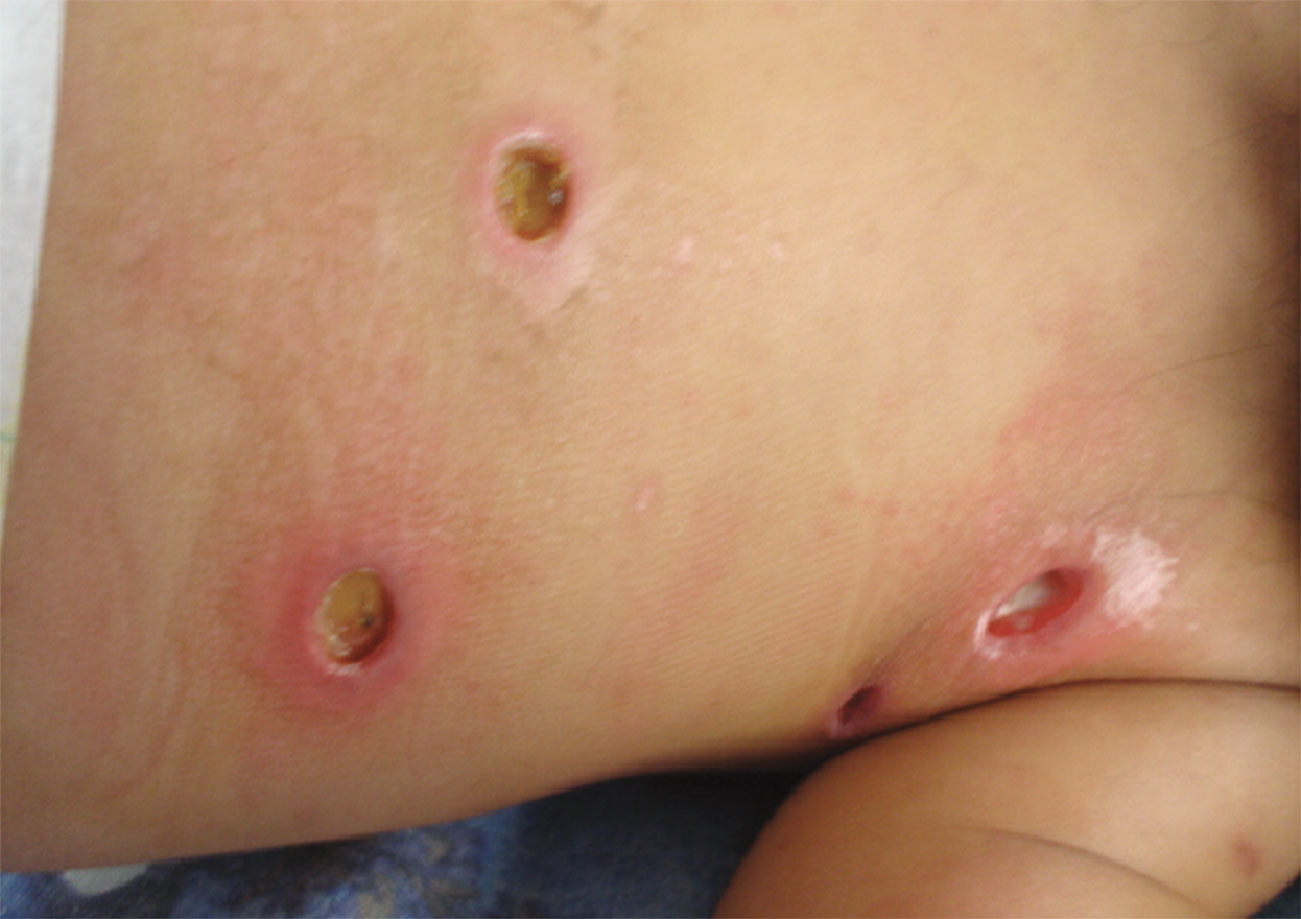 Figura 10.- Lesiones de ectima de paciente con varicela
Figura 10.- Lesiones de ectima de paciente con varicela
[su_spacer size=”25″]
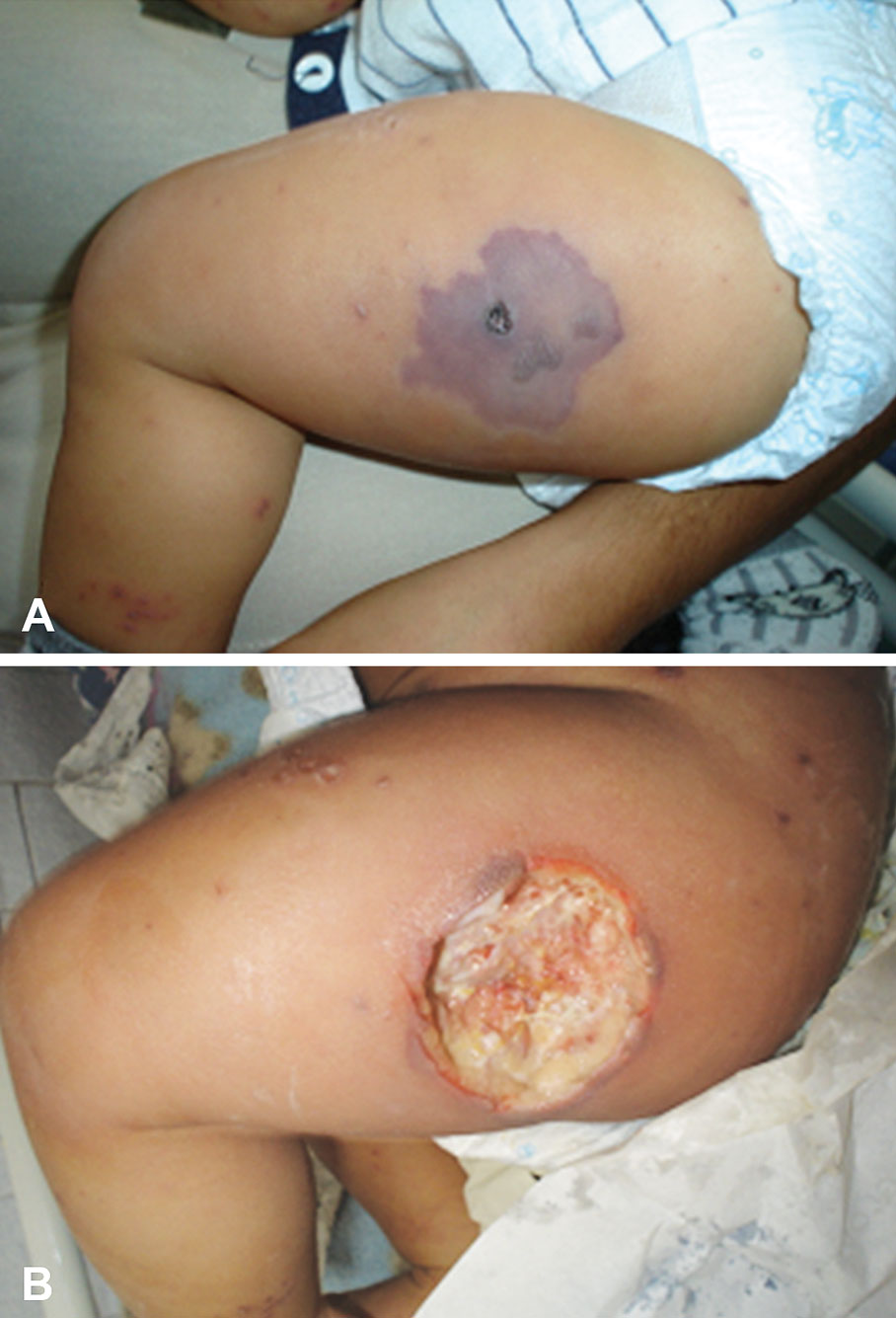 Figura 11.- Fascitis necrotizante en muslo en paciente con varicela: antes de la cirugía (A) y después de la cirugía (B)
Figura 11.- Fascitis necrotizante en muslo en paciente con varicela: antes de la cirugía (A) y después de la cirugía (B)
[su_spacer size=”25″]
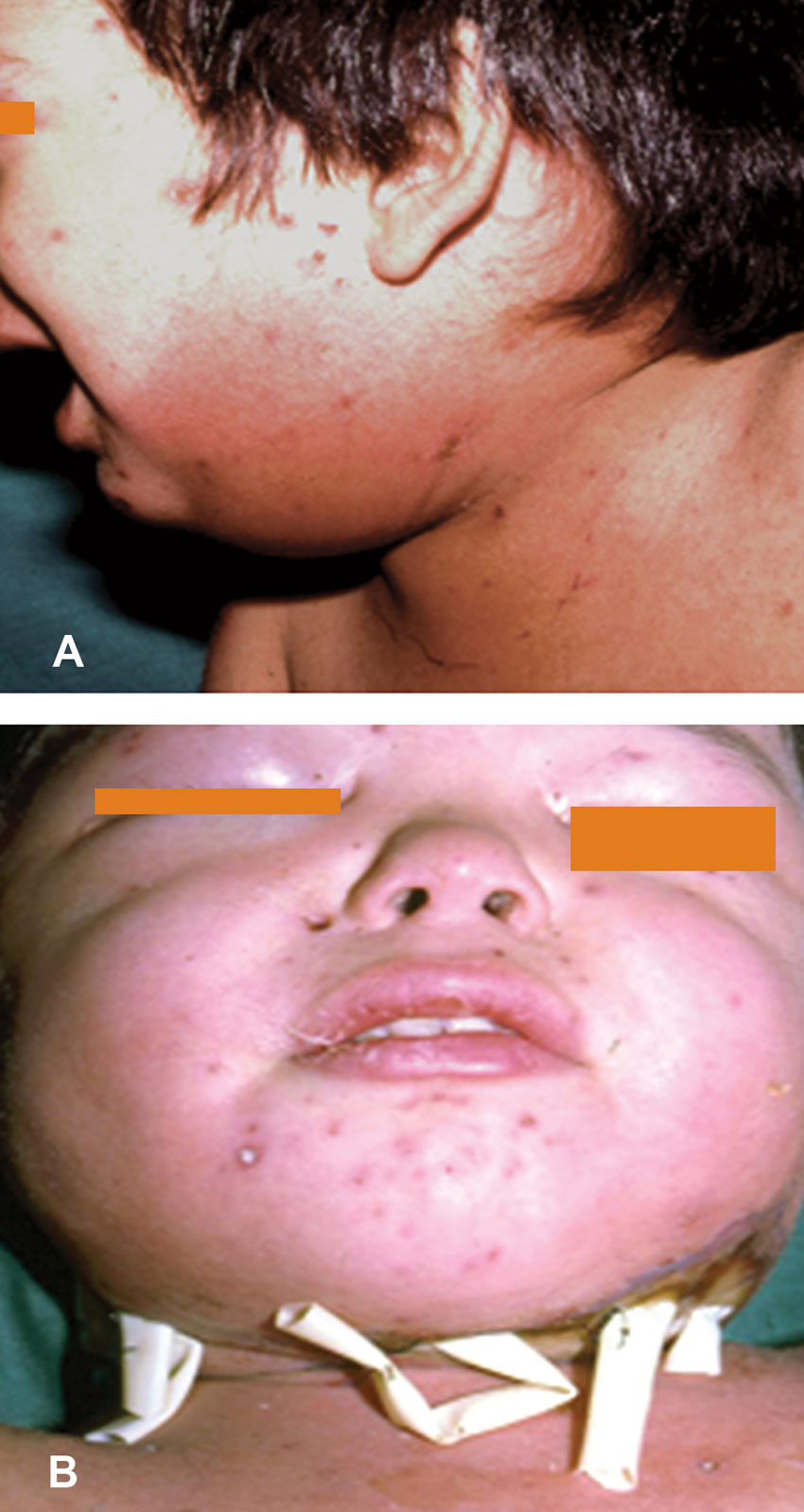 Figura 12.- Fascitis necrotizante en cuello en paciente con varicela: antes de la cirugía (A) y después de la cirugía (B)
Figura 12.- Fascitis necrotizante en cuello en paciente con varicela: antes de la cirugía (A) y después de la cirugía (B)
[su_spacer size=”25″]
Por otro lado, las complicaciones más frecuentes en pacientes inmunocomprometidos se relacionan con diseminación visceral del virus (fundamentalmente en pulmón y en sistema nervioso central).
Entre los hallazgos clínicos inespecíficos que deben sugerir algún tipo de complicación son fiebre alta por más de 2 o 3 días, vómitos persistentes y dolor abdominal, este último considerado como un signo de alarma de diseminación visceral del virus.
Los pacientes inmunocompetentes con mayor riesgo de complicación son neonatos (Figura 13), adolescentes, adultos, pacientes con enfermedades cutáneas crónicas (como dermatitis atópica o psoriasis) o enfermedades pulmonares crónicas (como fibrosis quística o displasia broncopulmonar) y pacientes contactos secundarios en el hogar o en guarderías (estos últimos debido al mayor inóculo viral transmitido de pacientes que conviven en espacios cerrados).
[su_spacer size=”25″]
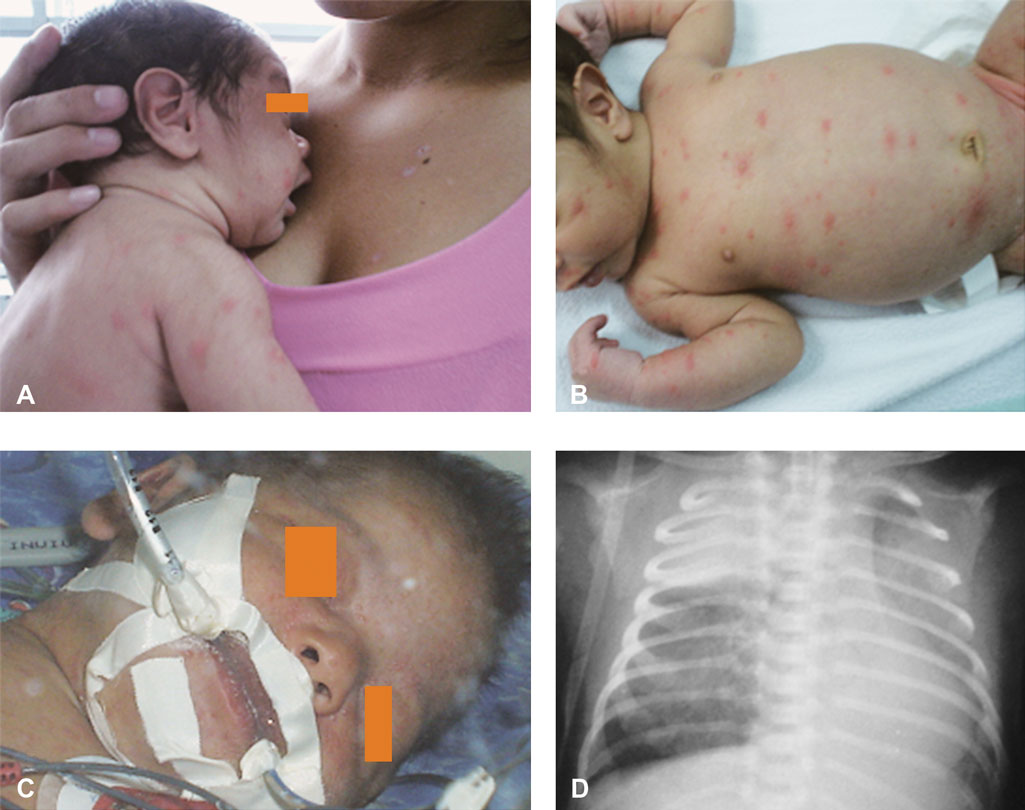 Figura 13.- Neonato con varicela nacido de madre con exantema desde 4 días previos al nacimiento. Condiciones al ingreso (A y B); Neumonitis viral con insuficiencia respiratoria y atelectasia derecha desde las 24 horas del ingreso (C y D)
Figura 13.- Neonato con varicela nacido de madre con exantema desde 4 días previos al nacimiento. Condiciones al ingreso (A y B); Neumonitis viral con insuficiencia respiratoria y atelectasia derecha desde las 24 horas del ingreso (C y D)
[su_spacer size=”25″]
Los pacientes con problemas inmunológicos como enfermedad oncológica, con infección por el virus de inmunodeficiencia humana o tratamiento con inmunosupresores o esteroides a dosis altas tienen mayores probabilidades de complicaciones debido a replicación viral, en particular neumonitis (Figura 14) o varicela progresiva con aparición de nuevos brotes lesiones por tiempo prolongado. (Figura 15)
[su_spacer size=”25″]
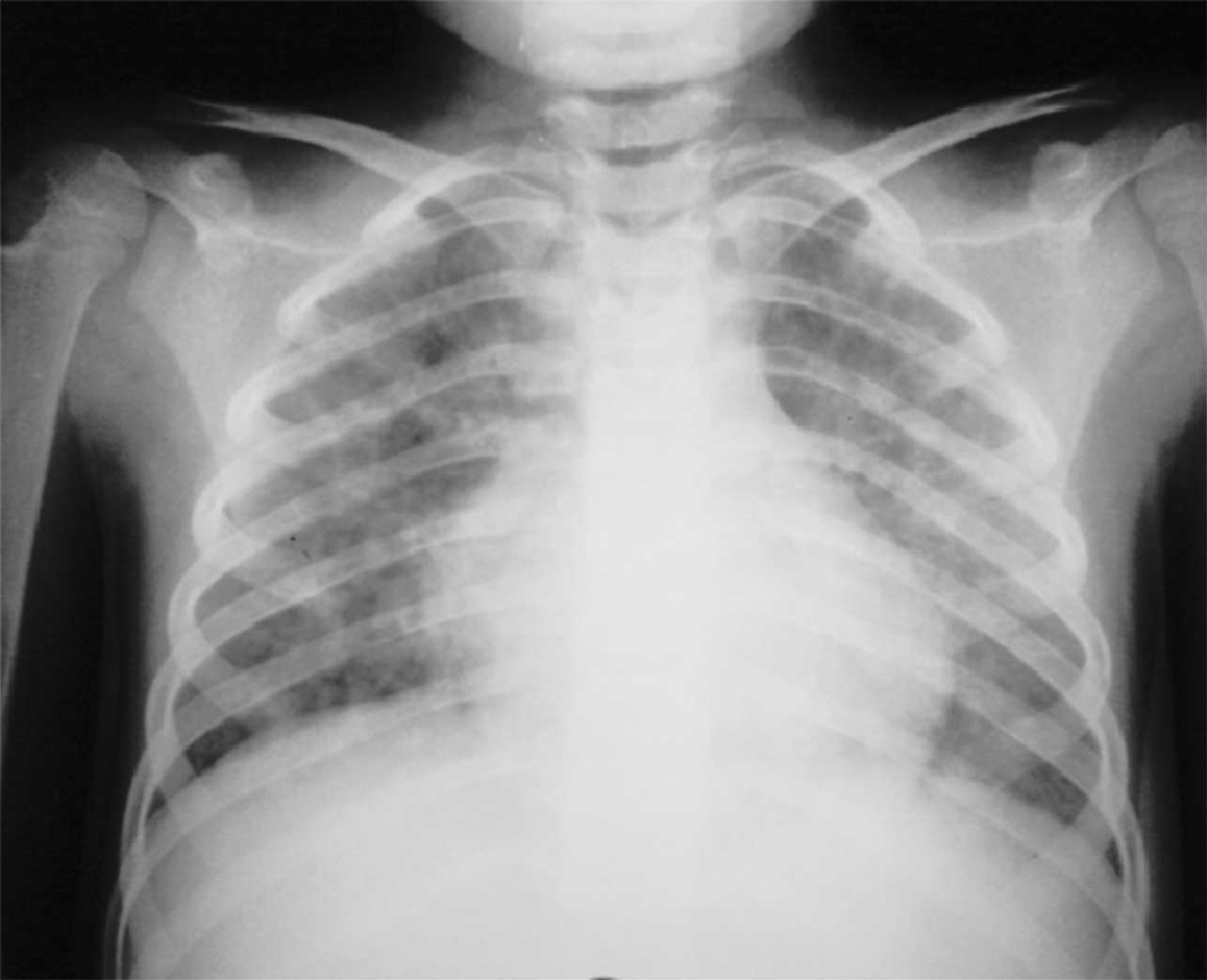 Figura 14.- Neumonitis por varicela en un paciente con leucemia
Figura 14.- Neumonitis por varicela en un paciente con leucemia
[su_spacer size=”25″]
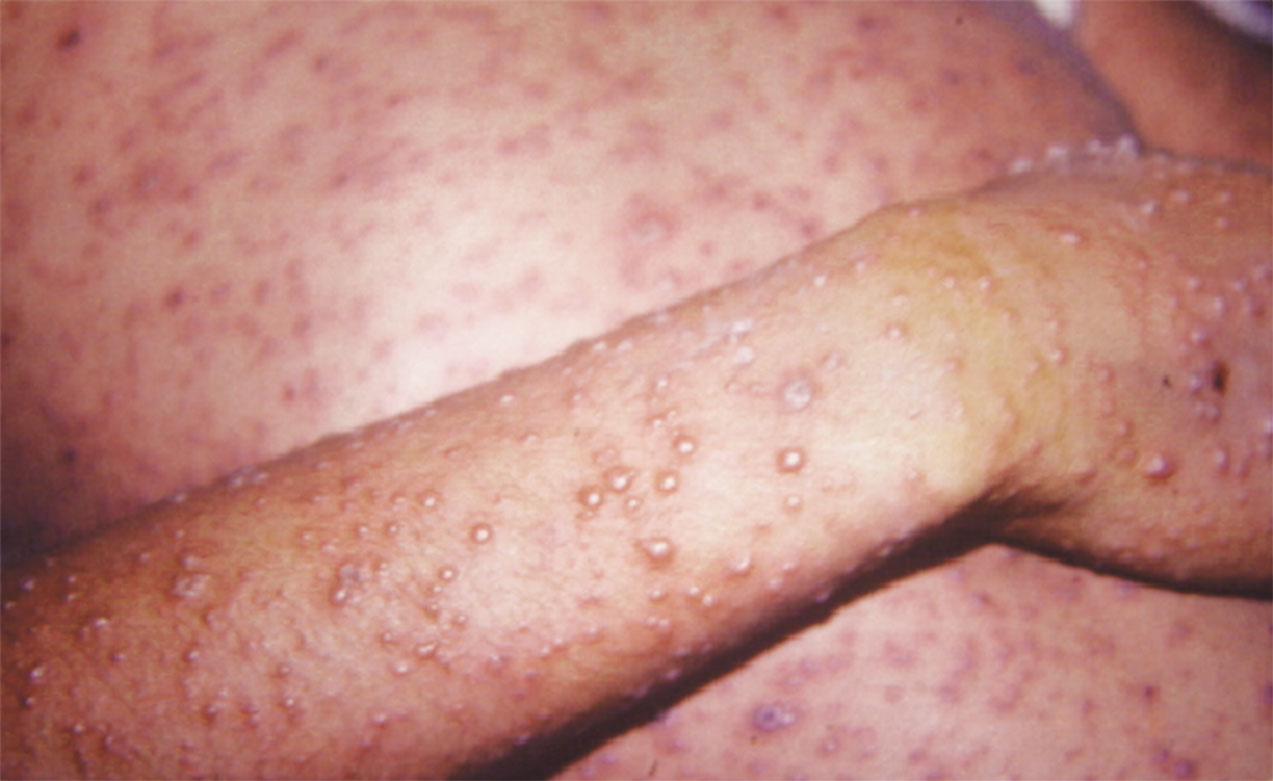 Figura 15.- Varicela progresiva en un paciente con trasplante de médula ósea
Figura 15.- Varicela progresiva en un paciente con trasplante de médula ósea
[su_spacer size=”25″]
Tratamiento
La mayoría de los pacientes inmunocompetentes con varicela no requieren terapia antiviral específica. En estos casos las medidas más importantes van dirigidas a disminuir el riesgo de complicación bacteriana.
Se recomiendan medidas de higiene básica con baño diario (preferiblemente en ducha), mantener manos limpias y uñas cortas (para evitar lesiones por rascado).
Por la presencia de prurito se puede indicar antihistamínicos y otras medidas caseras como aplicación de compresas de avena o de agua de manzanilla colocadas sobre las lesiones. Se debe evitar exposición al sol, ya que exacerba la replicación viral. Para el control de la fiebre se prefiere acetaminofen (se debe evitar ácido acetilsalicílico por su relación con el síndrome de Reye y también ibuprofeno, ya que se ha sugerido su asociación con fascitis necrotizante).
Cuando existen criterios de infección bacteriana asociada debe indicarse tratamiento antibiótico dirigido básicamente a Staphylococcus aureus y Streptococcus pyogenes, microorganismos más frecuentes en infecciones con punto de partida en piel, no obstante siempre que sea factible se requiere tomar cultivos. La modalidad terapéutica tópica, oral o parenteral va a depender de la magnitud del proceso infeccioso. En casos leves con compromiso muy superficial y en ausencia de fiebre se puede indicar localmente mupirocina o bacitracina.
Las infecciones bacterianas más graves o de ubicación en cara o región genital requieren hospitalización para terapia intravenosa. Para el tratamiento sistémico de enfermedad leve o moderada se puede indicar cefalosporinas de primera generación, oxacilina, ampicilina/sulbactam, amoxicilina/clavulánico o clindamicina.
En infecciones graves o sistémicas se recomienda la indicación de glucopéptidos, ya que se requiere incluir cobertura para Staphylococcus aureus resistente a oxacilina; el esquema terapéutico se debe ajustar de acuerdo con los resultados microbiológicos.
La indicación de antiviral, la vía de administración y la duración del tratamiento están determinadas por factores relacionados con el huésped, la extensión de la infección y la presencia de complicaciones. (Cuadro 2)
[su_spacer size=”25″]

Cuadro 2.- Indicaciones de tratamiento antiviral en pacientes pediátricos con varicela
[su_spacer size=”25″]
Cuando se indica el antiviral oral en pacientes inmunocompetentes con riesgo de complicación se recomienda iniciar en las primeras 24 a 48 horas de la aparición del exantema y luego mantener por 5 días. El aciclovir oral constituye la droga de elección (80 mg/kg/día por 4 dosis con máximo 800 mg/dosis o 3200 mg/día); como alternativa se recomienda valaciclovir.
Debido a la elevada replicación viral por limitada capacidad para controlar la viremia en pacientes inmunocomprometidos se recomienda la indicación del antiviral por terapia parenteral. En infecciones complicadas e independientemente del estado inmunológico, el antiviral debe indicarse por vía intravenosa y mantenerse por tiempo más prolongado, variable según el tipo de infección y la evolución de la enfermedad, pero puede variar entre 10 y 21 días. La dosificación de aciclovir intravenoso en pacientes mayores de 3 meses de edad es 1500mg/m2/día cada 8 horas (dosis máxima 1500 mg/día).
[su_spacer size=”25″]
Prevención
La estrategia preventiva de mayor importancia constituye la aplicación de la vacuna de la varicela antes de la exposición al virus salvaje (prevención pre-exposición).
Los pacientes inmunocompetentes sin antecedente de enfermedad tienen indicación universal de aplicación de vacuna entre 12 y 18 meses. Todas las personas mayores de esa edad, no vacunadas previamente y sin antecedente de enfermedad, igualmente deben recibir la vacuna.
Esta recomendación se extiende a adultos con énfasis en trabajadores de la salud, madres lactantes y contactos de pacientes inmunocomprometidos. La vacuna está contraindicada durante el embarazo y en pacientes inmunocomprometidos, con algunas excepciones puntuales.
Una persona que no ha recibido la vacuna y tampoco ha padecido la enfermedad se considera susceptible al virus; cuando dicha persona, que no tiene evidencia de inmunidad protectora, se expone o tiene contacto con algún paciente con varicela presenta alto riesgo de infectarse y de enfermarse. (Cuadro 3)
[su_spacer size=”25″]
 Cuadro 3.- Criterios de susceptibilidad y exposición al virus de la varicela
Cuadro 3.- Criterios de susceptibilidad y exposición al virus de la varicela
[su_spacer size=”25″]
Luego de la exposición y antes de que ocurra la enfermedad, es posible evitarla con algunas medidas aplicadas posterior a la exposición al virus (prevención post-exposición).(Cuadro 4)
[su_spacer size=”25″]

Cuadro 4.- Medidas de prevención postexposición al virus de la varicela en personas susceptibles
[su_spacer size=”25″]
Dentro de las recomendaciones en estos casos se encuentran la aplicación de vacuna (post-exposición), la inmunización pasiva con inmunoglobulina específica contra el virus, el uso de antivirales y el aislamiento. Cada caso debe ser individualizado.
En los casos de mujeres embarazadas que al final de la gestación presentan varicela, se debe diferir en lo posible el nacimiento (a menos que exista indicación obstétrica para interrupción del embarazo); esto permitiría alcanzar la respuesta inmunológica materna con producción de IgG que al pasar por vía placentaria permitirían inmunidad pasiva que atenuaría la replicación viral y evitaría enfermedad grave en el neonato.
La prevención de la varicela mediante vacuna tiene implicaciones significativas favorables tanto en salud individual como en salud pública. Adicionalmente también contribuiría a evitar la repercusión relacionada con el ausentismo laboral y escolar■
[su_spacer size=”25″]
Bibliografía
-
American Academy of Pediatrics. Varicella-Zoster infections. En: Pickering LK, ed. Red Book 2012: Report of the committee on infectious diseases. 29th ed. Elk Grove Village (IL): American Academy of Pediatrics; 2012. p. 774-89
-
Pérez JC, González, N, Ávila FJ, Hernández L. Varicela. En: González N, Torales A, Gómez D eds. Infectología clínica pediátrica. 8ª ed. México DF: McGraw-Hill Interamericana; 2011.p.395-420
-
Siberry G. Varicela. En: McInerny T, Adam H, Campbell D, Kamat D, Kelleher K, eds. Tratado de Pediatría (American Academy of Pediatrics). 1a ed. Buenos Aires Argentina: Médica Panamericana 2011: 2755-64
-
Villaseca K, Soza G. Infecciones por el virus varicela zoster. En: París E, Sánchez I, Beltramino D, Copto A, eds. Pediatría Meneghello. 2° ed. Buenos Aires
[/su_animate]

