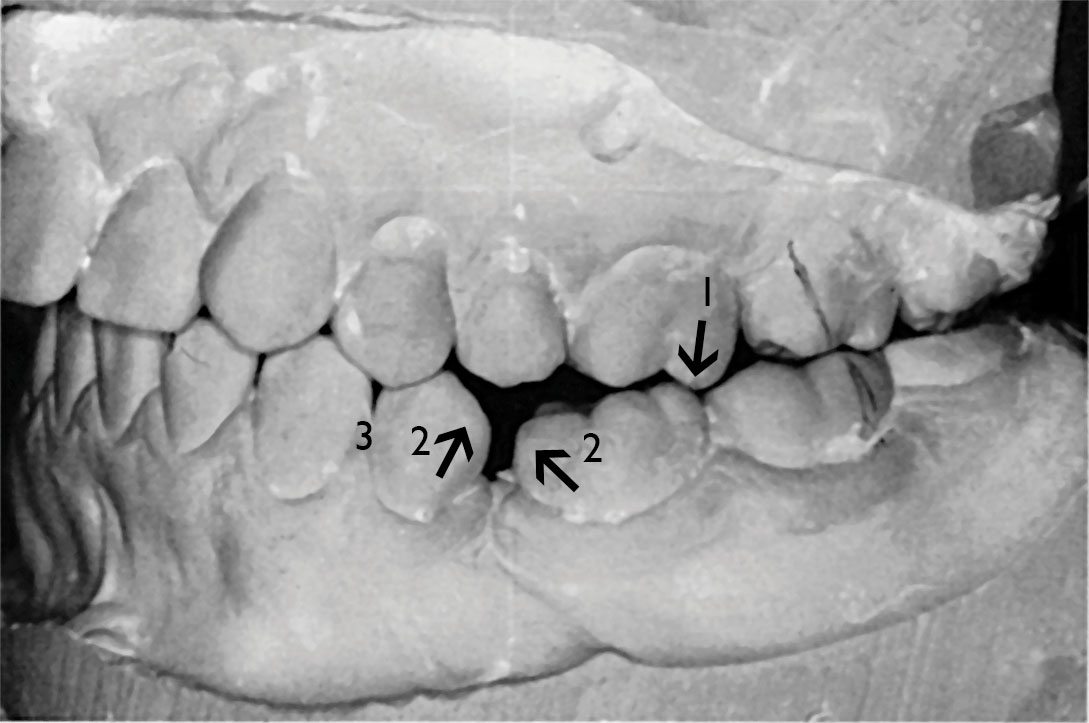
Dolor durante la rehabilitación con prótesis fija
El tratamiento con la prostodoncia fija puede aportar grandes satisfacciones tanto al paciente como al profesional. Para alcanzar dichos éxitos se requiere dedicar una atención meticulosa a todos los detalles desde la entrevista inicial al paciente y durante todas las fases de tratamiento activo.
La planificación del tratamiento se define como la formulación de una secuencia lógica y ordenada de las etapas o fases del tratamiento que se realiza a un paciente de manera de lograr éxito en la restauración de la salud bucal con una función y apariencia óptima. Los procedimientos clínicos que deben coordinarse en secuencia ordenada exigen que se valoren cuidadosamente todos los aspectos relacionados con el tratamiento de manera que cada etapa se pueda coordinar con el programa global.
Frecuentemente los problemas que se encuentran durante el tratamiento pueden atribuirse a errores y omisiones al momento de la elaboración de la historia clínica y de la exploración clínica inicial o cuando el profesional se involucra en las fases de tratamiento antes de recolectar suficiente información diagnóstica para predecir los probables obstáculos.
Una vez que se recolecten los datos de manera ordenada, conjuntamente con el examen clínico inicial, análisis radiográfico y de los modelos correctamente montados en articulador, se le deberá presentar al paciente de forma escrita y detallada un plan de tratamiento para su discusión.
Para lograr un buen tratamiento es preciso llevar a cabo un diagnóstico exacto del estado dental del paciente, teniendo en cuenta los tejidos blandos y duros, esto se debe relacionar con la salud física general y sus necesidades psicológicas. Tabla 1
[table id=32 /]
Durante las últimas décadas, las Prótesis Parciales Fijas PPF, también conocidas como coronas individuales y puentes fijos, han sido el tipo de rehabilitación oral más satisfactoria debido a su longevidad y capacidad para crear armonía funcional y estética. Sin embargo, su confección exige un amplio e irreversible desgaste de los tejidos dentales (esmalte y dentina), y en casos muy específicos su uso resulta injustificado. Por ello, la ciencia se ha visto obligada a avanzar en el área de la implantología bucal. Figura 2
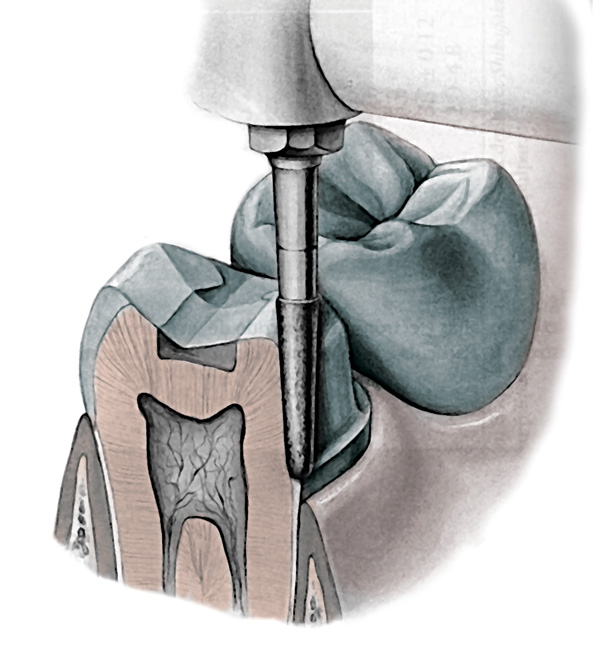
Preparación dental para prótesis parcial fija. Figura 2
En la mayoría de los pacientes se indica una PPF por la pérdida avanzada de los tejidos dentinarios, lo cual deteriora su anatomía y por ende su función dentro de la arcada bucal. El daño provocado al órgano dentino-pulpar debe ser estudiado exhaustivamente para minimizar las complicaciones durante el tratamiento. Los diagnósticos que señalen pulpitis reversibles pueden ser manejados con analgésicos y rehabilitaciones conservadoras; sin embargo, signos y síntomas que apunten a una situación de pulpitis irreversible o necrosis pulpar exigen tratamientos endodónticos previos a la rehabilitación.
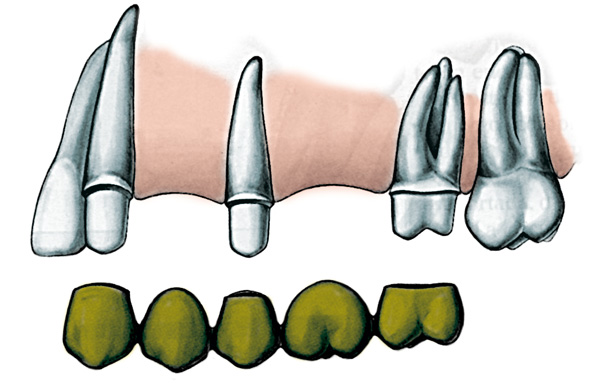
PPF de recubrimiento total. Figura 3
Indicaciones
- En dientes que exhiben una destrucción coronal extensa por caries, traumatismos o restauraciones muy grandes y/o defectuosas.
- Cuando se requiere restaurar como retenedor de PF o DPR.
- Dientes con gran destrucción coronaria tratado endodónticamente
Contraindicaciones
- Cuando los objetivos terapéuticos se puedan cumplir con una restauración más conservadora
- En los casos donde no se necesite de una retención, resistencia máxima y se pueda realizar una preparación más conservadora.
PPF de recubrimiento parcial. Figura 4
Indicaciones
- Dientes intactos, con una restauración mínima o con lesiones incipientes de caries en proximal, lingual o palatino.
- Dientes con longitud de corona que se encuentre dentro del promedio o que excede el promedio.
- Dientes con forma anatómica normal, por ejemplo, sin excesiva constricción a nivel del tercio cervical.
- Dientes con grosor vestíbulo lingual adecuado, de manera de poder acomodar las características retentivas necesarias.
- Dientes que han perdido cantidades moderadas de estructura dental, siempre que la pared vestibular esté intacta y sea sostenida por estructura dentaria sana.
- En restauraciones de dientes individuales (coronas) o como retenedor de PF.
Contraindicaciones
- Pacientes con alta incidencia de caries y /o enfermedad periodontal. Por lo general este tipo de restauración está contraindicado cuando existe una alta tasa de caries o pacientes con malos o deficientes hábitos de higiene.
- Dientes que tienen una corona clínica corta y forma triangular, debida a que no tendrá una adecuada retención y forma de resistencia apropiada.
- Utilización de pilares como retenedores de PF largas (brecha edéntula larga).
- Raramente son indicadas en dientes tratados endodónticamente, sobre todo en dientes anteriores, debido a que no queda suficiente soporte de tejido dentario sano que permita crear los detalles retentivos.
- Dientes en con forma acampanada. Los dientes severamente reducidos en cervical requieren una mayor reducción de sus paredes axiales para proporcionar una longitud adecuada de las rieleras. La profundidad adicional por dicha constricción cervical puede comprometer la salud pulpar.
- Dientes delgados en sentido vestibulo-lingual debido a la dificultad que se presenta cuando se preparan las ranuras o rieleras de longitud apropiada.
- Abrasión cervical profunda, en las caras que serán cubiertas por la restauración.
- Cuando existan dientes pilares mal alineados para una restauración de recubrimiento parcial, puesto que estas preparaciones deben prepararse paralelas al eje longitudinal del diente y pueden aparecer problemas de esmalte sin soporte.
- Pacientes jóvenes con pulpas de gran tamaño.
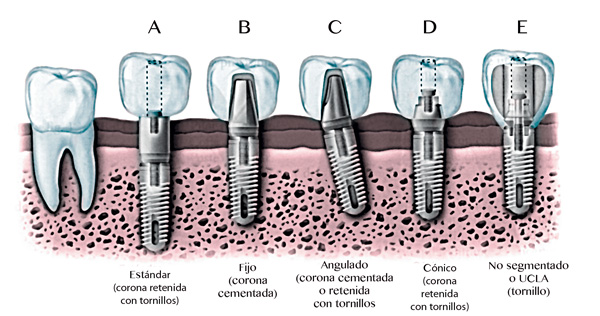
Indicaciones de PPF implantosoportadas. Figura 5
Indicaciones
- Imposibilidad de utilizar una PPR o una dentadura total.
- Necesidad de una PPF en extensión con prognosis cuestionable.
- Número y localización desfavorable de los posibles pilares de dientes naturales.
- Pérdidas de piezas unitarias que exigirían la preparación de dientes mínimamente restaurados.
Contraindicaciones
- Enfermedad grave.
- Enfermedad terminal.
- Embarazo.
- Enfermedad metabólica no controlada.
- Irradiación tumoral de la zona del implante.
- Expectativas no realistas del paciente.
- Motivación no adecuada del paciente.
- Falta de experiencia laboral.
- Imposibilidad de restaurar con una prótesis.
Dolor
El dolor es una sensación desagradable, un fenómeno complejo que involucra no sólo la respuesta sensorial sino también la carga emocional que le imprime el paciente, así como la representación social y la valoración de experiencias previas.
Una vez iniciada la rehabilitación, existen tres escenarios posibles para aliviar el dolor:
Dolor de origen dental. Dependiendo del diseño de la prótesis, la preparación dental será más o menos agresiva, lo cual puede ocasionar sensibilidad dentaria transitoria las primeras 24 horas. De acuerdo al umbral del dolor que presente el paciente, puede ser tratado con una terapia de analgésicos recomendada por el odontólogo. Por otra parte, todo tratamiento con PPF requiere de prótesis parciales fijas provisionales confeccionadas generalmente con resinas acrílicas que se asemejan en morfología, textura y color a las prótesis definitivas. Sin embargo, las PPF provisionales pueden presentar fallos en el adaptado durante las primeras sesiones del tratamiento, lo cual deja expuesto al medio bucal a una gran cantidad de canalículos dentinarios y terminaciones nerviosas. Este escenario puede llegar a ser muy doloroso para el paciente, quien debe de informar de inmediato a su tratante para evitar una irritación irreversible del órgano dentino-pulpar. En este caso, se procederá a reparar la prótesis para proteger el área subextendida.
Dolor de origen periodontal. Los tejidos adyacentes al diente como la encía (tejido gingival) y el ligamento periodontal están altamente inervados, lo cual puede producir un estímulo doloroso incluso mayor que el de origen dental. Entre las causas de este padecimiento figura la falta de control de irritantes locales en la zona, como lo son la placa dental y los empaquetamientos de restos alimenticios en los espacios interdentales. Es conveniente señalar al paciente las deficiencias en su higiene bucal y enseñarle las técnicas más eficientes que se ajusten a su caso. Otras razones que pueden originar dolor a nivel de los tejidos gingivales son fallas relacionadas con el contorno de la prótesis. Cuando existe un sobrecontorno se produce una sensación inflamatoria crónica muy molesta. Por el contrario, cuando se registra un infracontorno, la masticación del bolo alimenticio impacta directamente en la encía y produce igualmente molestias. En ambos escenarios, el contorno protésico debe ser corregido por el odontólogo.
Dolor de origen oclusal. Al recuperar su morfología, el diente vuelve a iniciar su función masticatoria y fonética. Para ello, debe interactuar con los dientes del maxilar antagonista. En este período se pueden originar puntos de contacto inadecuados en las diferentes posiciones maxilares. El odontólogo debe diseñar una relación armoniosa a lo largo del tratamiento pues es una de las claves del éxito protésico. De no ser controlado, el dolor puede propagarse a través del tiempo hasta la articulación temporomandibular (ATM). Cabe destacar que el estímulo doloroso puede ser percibido de tres maneras diferentes: La hiperalgesia o aumento de la magnitud percibida ante una estimulación dolorosa; la analgesia o dolor disminuido ante el mismo estímulo; y en tercer lugar, como un dolor referido, cuya localización es confusa. Se cree que el dolor referido se debe a la convergencia de los impulsos aferentes sobre la misma neurona de proyección. Aproximadamente 50% de las neuronas del subnúcleo caudal reciben impulsos sensoriales convergentes de estructuras cutáneas y profundas.
El manejo y el diagnóstico del dolor son habilidades básicas en la práctica clínica odontológica. Incluso muchos pacientes asocian la odontología con la palabra dolor, más aún cuando se trata de endodoncia o procedimientos que involucran la pulpa por la cantidad de nociceptores existentes en este tejido. La pulpa dental se puede considerar como un tejido generador de dolor, donde cualquier estímulo será interpretado como dolor. Otros tejidos similares son la córnea y la membrana timpánica. El dolor odontogénico puede generarse por dos mecanismos:
La activación de las fibras aferentes terminales sensitivas o de los nociceptores dados por mediadores de la inflamación.
En segundo lugar, puede activarse por estímulos físicos que intervienen directamente sobre el fluido contenido en los túbulos dentinarios, lo cual resiente los nociceptores que inervan estos túbulos.
Algunos estudios indican que la pulpa dental puede generar una sensación de predolor cuando se hacen pruebas de vitalidad pulpar. Figura 6
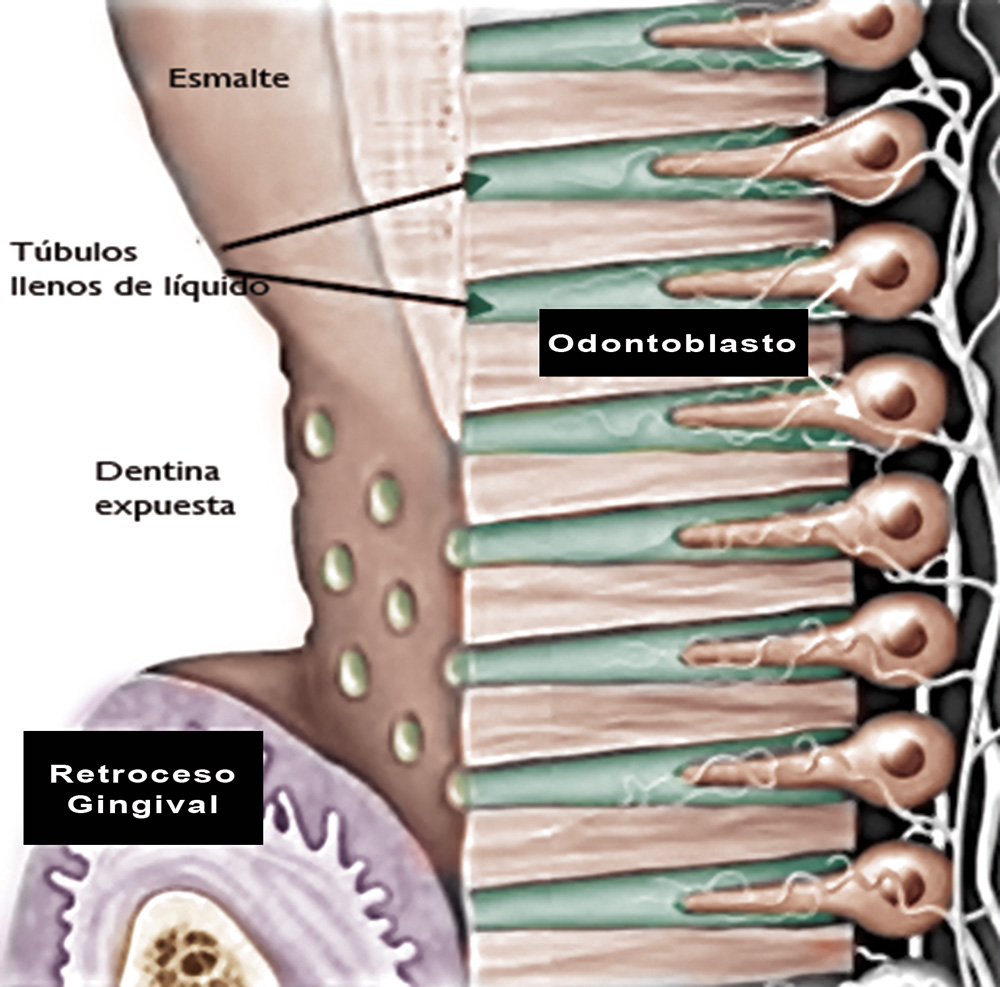
Figura 6
Es necesario que el paciente esté consciente de que en la boca existen fuerzas que tienden a desplazar los dientes a diversas posiciones y que el mantenimiento de los mismos se debe a un sinnúmero de fuerzas iguales pero en sentido contrario, las cuales se anulan unas a otras constituyendo el paralelogramo de la fuerza.
En sentido antero-posterior los dientes se mantienen en su sitio por el área de contacto. En sentido inciso u ocluso- gingival la posición es dada por la oclusión con los dientes antagonistas y en sentido buco-lingual por la presencia de labios, carrillos y lengua. Así que la ruptura de dicho paralelogramo de la fuerza por la pérdida de dientes traerá como consecuencia a corto, mediano o largo plazo el cambio de posición de los dientes vecinos y antagonistas.
Los hallazgos clínicos como consecuencia de ésta pérdida dentaria generalmente son los siguientes: la supra-erupción (extrusión) del diente(s) antagonista(s), inclinación y/o migración de los dientes adyacente y la pérdida del contacto proximal (con los trastornos resultantes en la salud de las estructuras de soporte y de la oclusión) y pérdida del espacio original.
Frecuentemente estos dientes muestran signos de trauma de la oclusión y en algunos casos sacos periodontales profundos en su lado mesial. Por otra parte, esta inclinación mesial da lugar a interferencias en el lado de balance. Figura 7A -7B
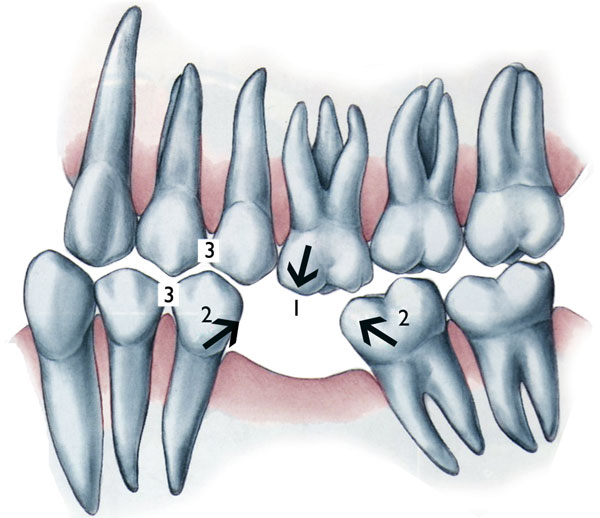
Figura 7A
Figura 7B
Todos estos escenarios pueden llegar a presentar una amplia gama de síntomas acompañados generalmente de dolor crónico y, aunque la sustitución simple de un diente ausente en dichas etapas tardías puede prevenir mayor alteraciones, puede ser insuficiente para restaurar el sistema estomatognático a un estado de salud total. En la mayor parte de los casos clínicos, se hacen necesarios los planes de tratamientos prolongados, que incluyen la ayuda de las otras especialidades de la odontología, como la ortodoncia, con la finalidad de lograr un reposicionamiento de los dientes (rotados, extruidos), además de la posibilidad de requerir restauraciones coladas adicionales (para corregir el plano oclusal alterado) con el objeto de compensar la ausencia de tratamiento en el momento de la extracción dental. El potencial de movimiento de los dientes, refuerza la importancia de colocar puentes o restauraciones definitivas o provisionales para evitas consecuencias desfavorables para el sistema estomatognático
Se puede concluir que el dolor es un estado complejo que involucra muchas variables. Por ello, es importante que el paciente esté consciente de todo lo que involucra el plan de tratamiento protésico: Desde los riesgos biológicos del procedimiento hasta su duración y la longevidad de la rehabilitación. De igual manera, debe existir una comunicación fluida y honesta entre el paciente y el odontólogo para que el profesional pueda tomar las medidas pertinentes en el momento oportuno de la planificación y no en escenarios más avanzados en los que el dolor es mayor■
Bibliografía
- Shillingburg; Hobo; Whitsett. Fundamentos de prostodoncia fija. 1981
- Tylman´s. Teoría y práctica en prostodoncia fija. Octava edición. 1990
- Rosenstiel, Land, Fujimoto. Prótesis fija contemporánea. Cuarta edición. 2009
- Glosario de términos prostodónticos. The journal of prosthetic dentestry, vol 94 N°1. Pp 10-81. 2005
- Fisiología humana, Ira Fox
- Seltzer Dental Pulp
Fotografías tomadas de Rosenstiel, Land, Fujimoto. Prótesis fija contemporánea. Cuarta edición. 2009