Pautas y guías para el diagnóstico y el tratamiento de tuberculosis en pacientes con artritis reumatoide a ser tratados con agentes biológicos (anti-TNF)
Introducción
A pesar de grandes esfuerzos a nivel mundial, el número de casos de tuberculosis (TB) está aumentando. En tal sentido, diferentes factores pueden estar involucrados, pero uno de los que debe considerarse es el uso de medicamentos, que potencialmente pueden interferir con los mecanismos inmunológicos envueltos en la defensa del hospedero. En el caso de las enfermedades reumáticas, por ejemplo, debe considerarse el uso de agentes tales como los esteroides, los inmunosupresores y, presumiblemente, en el marco de los denominados terapia biológica, los inhibidores del factor de necrosis tumoral (TNF).
La OMS estima que en el año 2001 hubo alrededor de 8,46 millones de nuevos casos, mientras que para Venezuela la estimación fue de 10.337 pacientes.1,2 Sin embargo, de acuerdo a datos oficiales venezolanos3, la cifra de casos notificados de TB en todas sus formas clínicas para el mismo año fue de 6.110, lo que corresponde a una tasa de 24,8 por 100.000 habitantes, situando al país entre aquellos de “mediana incidencia” de acuerdo a la categorización hecha por la Organización Panamericana de Salud (OPS/OMS). Aunque el 58,3% de todas las formas de TB corresponde a personas menores de 44 años, el grupo de mayor riesgo está representado por aquel de mayores de 64 años, con una tasa de 91,7 por 100.000 habitantes. A su vez, el 84,8% del total de casos, está constituido por la forma pulmonar de la enfermedad, con 67,1 % de éstos siendo bacilíferos.
Este mismo Informé recalca el hecho de que ”…si bien la tendencia de la incidencia notificada se mantiene lineal en los últimos años… esto no implica un verdadero descenso en las fuentes de infección, sino más bien una declinación en el nivel de detección con la consecuente demora en el diagnóstico” por lo que se considera a Venezuela en “… una situación de riesgo que impone limitaciones al optimismo” reflejado en las cifras de incidencia general.3 Se considera que aproximadamente 1,9 millardos de personas a escala mundial (1/3 de la población global) están infectadas por el Mycobacterium tuberculosis;2 así mismo, la OMS estima en aproximadamente 3 millones el número de muertes anuales atribuibles a esta enfermedad. Para Venezuela la tasa de mortalidad para el año 2000 fue de 2,7 por 100.000 habitantes, ocupando el 19no lugar entre las primeras 25 causas de muerte registradas en el país, siendo el grupo etario más afectado el de más de 74 años con una tasa de 46,4 por 100.000 habitantes3.
En la mayoría de las personas, la infección por M. tuberculosis es controlada inicialmente por las defensas del hospedero, y la infección permanece latente; sin embargo, la infección tuberculosa latente (también conocida como TB latente) tiene el potencial de transformarse en enfermedad TB activa en cualquier momento, pudiendo representar una fuente de contagio para individuos susceptibles.
De acuerdo a estas premisas surge la necesidad de evaluar la presencia de infección tuberculosa latente en personas que, debido a su mayor riesgo para el desarrollo de la enfermedad activa, se beneficien del tratamiento de dicha infección ; existen dos amplias categorías de candidatos para ser sometidos a pruebas de tamizaje para infección tuberculosa latente: Personas con probabilidad de haber sido infectadas recientemente y personas con riesgo aumentado para TB activa por la coexistencia de ciertas condiciones clínicas y/o epidemiológicas (Tabla 1, modificado de Jasmer RM et al).
[su_spacer size=”30″]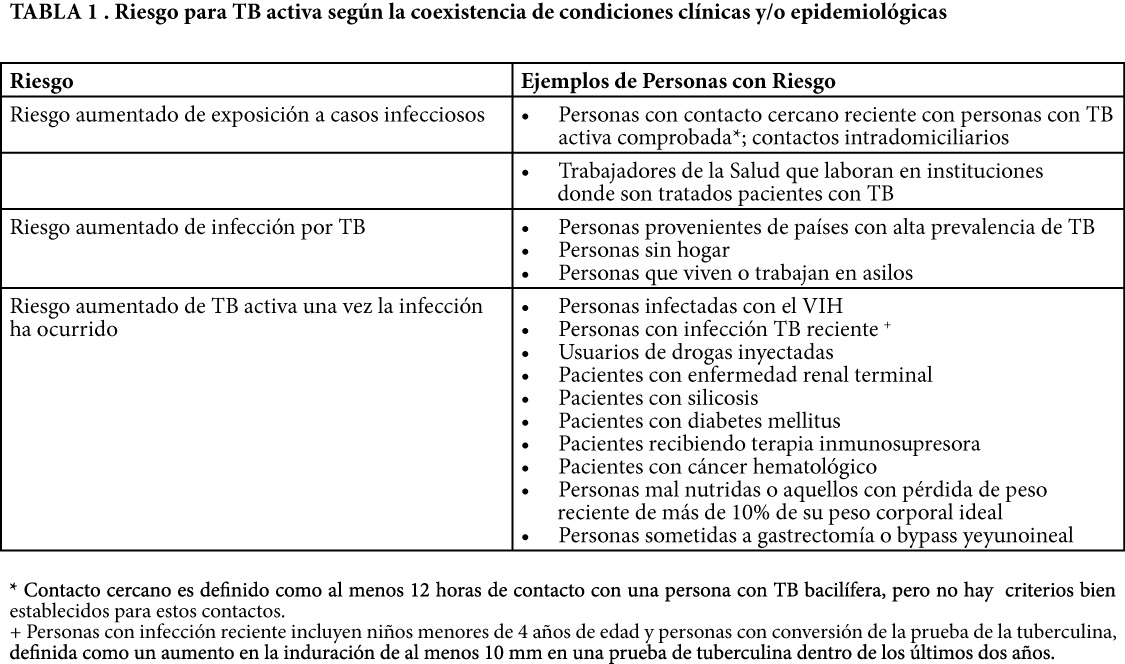 [su_spacer size=”30″]
[su_spacer size=”30″]
En nuestro país, al igual que en gran parte del mundo, la única prueba disponible para identificar infección tuberculosa latente es la prueba de la Tuberculina o PPD. El PPD es un derivado proteínico purificado de bacilos de la tuberculosis, el cual administrado por vía intradérmica determina una reacción local que indica infección por micobacterias. La “prueba” del PPD o Tuberculina es un examen para detectar infección por tuberculosis; no indica enfermedad activa. Se administra mediante la Técnica de Mantoux con jeringa de Tuberculina a una dosis de 0,1 mL, ó 2 unidades tuberculínicas del PPD-RT23 (correspondientes a 5 U.T. del PPDS), usualmente en la superficie anterior del antebrazo izquierdo.
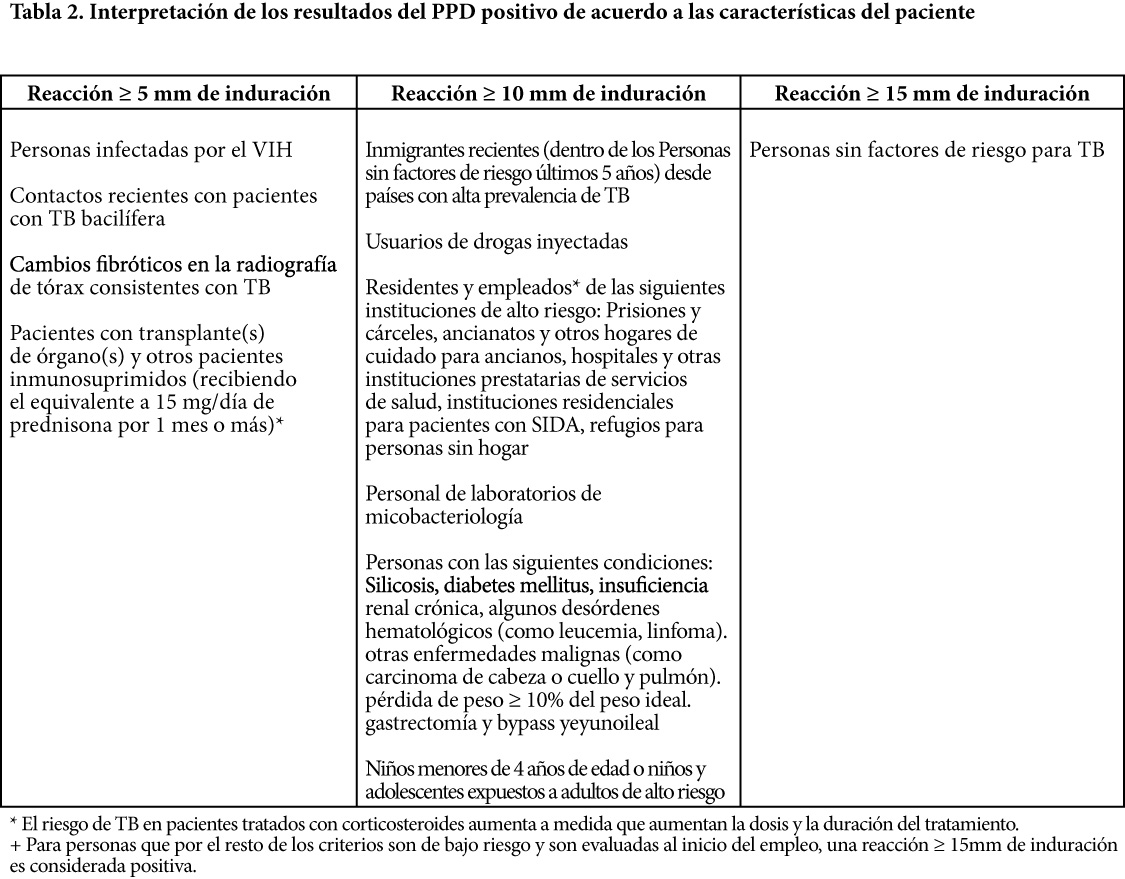
Esta reacción puede ser leída a las 48 horas, aunque existen controversias sobre su conveniencia con relación a lecturas realizadas a las 72 horas5. El criterio para interpretar la reacción como positiva, indicando la presencia de infección tuberculosa, varía dependiendo de ciertas características de la persona evaluada (Tabla 2, modificado de Jasmer RM et al4) Según ello, una lectura de 5 mm puede ser positiva o negativa, de acuerdo a las características y factores de riesgo del paciente.
[su_spacer size=”30″]
[su_spacer size=”30″]
Como se observa, cuando se considera que la probabilidad pre estudio para obtener una prueba de PPD “positiva verdadera” y el riesgo de reactivación de la TB son altos, se debe considerar indicativa de infección tuberculosa latente una induración ≥ 5mm. Como ha sido descrito para otros agentes biológicos para el tratamiento de la artritis reumatoide6, aún no ha sido establecido el riesgo específico asociado al uso de los fármacos anti-TNF pero debido a los informes publicados y su farmacodinamia, sería una actitud prudente asumir que los pacientes a ser tratados con ellos pertenecerán a este grupo de alto riesgo, por lo que igualmente será válido establecer el punto de corte para interpretar como positiva una reacción de PPD ≥ 5mm. Asumir responsablemente esta conducta luce razonable, más aún si consideramos que la TB es medianamente prevalente en nuestro país, en especial en pacientes de mayor edad, y que algunos de los fármacos usados para el tratamiento de los pacientes con artritis reumatoide (como los corticosteroides y el metotrexate) tienen efecto inmunosupresor conocido.
Por otra parte, la sensibilización al PPD también puede ser inducida por infección con microbacterias no tuberculosas, incluyendo el BCG, el cual forma parte del esquema de inmunizaciones obligatorio en nuestro país Si bien no es posible distinguir entre una reacción al PPD causada por una infección verdadera y una reacción causada por el BCG, estudios han demostrado que sólo alrededor del 8% de las personas que recibieron la vacuna BCG al nacer mostraban positividad al PPD 15 años después.7 En el caso particular del paciente con diagnóstico de artritis reumatoide, si se considera su edad promedio, es válido asumir que los resultados de la intradermoreacción con el PPD no estarán afectados por la inmunización previa con BCG y, por lo tanto, una prueba ≥ 5mm puede ser atribuida a infección TB.
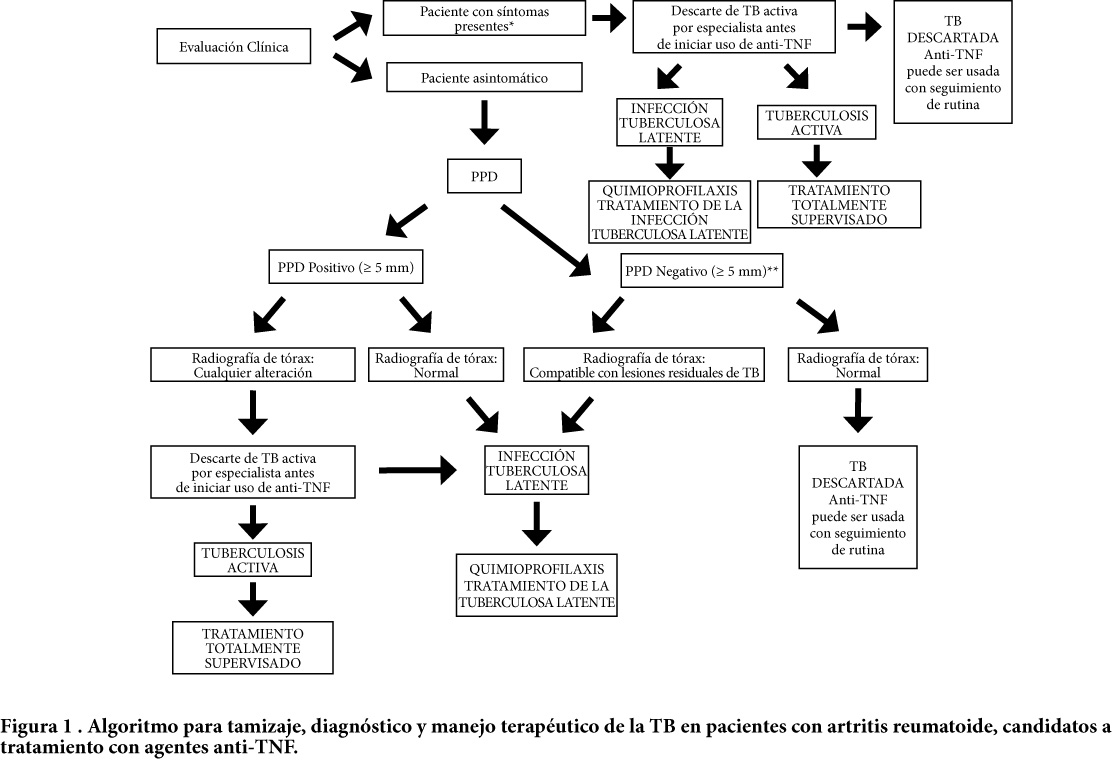
Una vez hechas estas consideraciones, se plantea el siguiente algoritmo como sugerencia inicial para el manejo del tamizaje, diagnóstico y conducta terapéutica de la tuberculosis en pacientes con diagnóstico de artritis reumatoide que recibirán agentes biológicos del tipo anti-TNF, ya sea para su participación en protocolos clínicos o en su plan de tratamiento: (Figura 1).
[su_spacer size=”30″]
[su_spacer size=”30″]
De acuerdo al algoritmo mostrado se proponen las siguientes guías preliminares:
1. Historia médica completa de cada paciente: incluyendo anamnesis detallada sobre posibles contactos de alto riesgo con pacientes con TB activa (ver Tabla 1 para su definición), especialmente en los últimos 3 meses, examen funcional y examen físico detallados por sistemas. Si luego de esta evaluación se hallan síntomas y/o signos sugestivos de TB activa (tos con esputo por más de 2 semanas, fiebre al comienzo de la noche, sudoración nocturna, hemoptisis, pérdida de apetito y/o pérdida de peso ≥ 10% del peso corporal ideal), el paciente debe ser referido prontamente a la Coordinación de Tuberculosis correspondiente al Distrito o Municipio Sanitario participante en el Programa Nacional de Tuberculosis del MSDS, del área geográfica respectiva, para ser evaluado por el médico especialista, quien deberá descartar el diagnóstico de TB antes del inicio de la terapia con el agente anti-TNF.
Si el paciente no refiere síntomas, o al examen físico detallado no hay signos, sugestivos de TB activa, será referido al ambulatorio o establecimiento asignado por la Coordinación de Tuberculosis correspondiente al Distrito o Municipio Sanitario del Programa Nacional de Tuberculosis del MSDS del área geográfica respectiva, para ser incluido en estas Guías y sometido a intradermoreacción con PPD, de acuerdo a las normas del Programa.
2. Prueba de PPD: El PPD a ser utilizado será exclusivamente aquel suplido por el MSDS, estandarizado en 2 U. T. (PPD RT23, Statens Serum lnstitut, Dinamarca; página web: http://www.ssi.dk/sw794.asp) en 0,1mL, quedando descartado el uso de PPD de otras fuentes comerciales, y será aplicado por personal entrenado y con suficiente experticia en la colocación de la prueba Esta prueba será interpretada a las 72 horas luego de colocada, por personal de dicha Coordinación de Tuberculosis igual mente entrenado y con suficiente y comprobada experticia; por tal motivo se deberá evitar la colocación del PPD los días miércoles y jueves de cada semana, así como 72 horas antes de cualquier otra fecha no laborable. Como parte de la atención de rutina de estos pacientes en la Coordinación de Tuberculosis del Distrito o Municipio Sanitario correspondiente, se indicará y realizará una radiografía de tórax en proyección PA para la evaluación de las imágenes pulmonares La interpretación será hecha por el médico especialista del Programa Nacional de Tuberculosis asignado a dicha Coordinación.
3. Conducta ante una prueba positiva de PPD: El punto de corte para la intradermoreacción por PPD, como ya fue definido arriba, será de ≥ 5mm de induración para la interpretación de la prueba como positiva, sin importar el estatus de inmunización con BCG del paciente. En aquellos casos en que el resultado del PPD sea positivo l a conducta variará dependiendo de la interpretación de las imágenes radiológicas del tórax, así:
3.1. Radiografía de tórax normal: En estos casos se considerará al paciente asintomático como portador de infección tuberculosa latente y por lo tanto el médico especialista del Pro grama Nacional de Tuberculosis de la Coordinación de Tuberculosis correspondiente indicará tratamiento quimioprofiláctico con una droga. Para todos los casos, la quimioprofilaxis (denominada igualmente “Tratamiento de la Infección Tuberculosa Latente”, o “TITL” por sus siglas) se efectúa con isoniazida (INH), a menos que exista contraindicación absoluta para su uso, en cuyo caso indicará un esquema terapéutico diferente, de acuerdo a lo establecido en el Programa. La duración de la quimioprofilaxis con INH será de un año, según lo establecen las pautas señaladas por el Programa Nacional de Tuberculosis, a dosis de 5 mg/kg de peso corporal/día (máximo: 300mg diarios), autoadministrada, con entrega quincenal del medicamento, pudiendo comenzar la terapia anti-TNF luego de como mínimo 1 mes de tratamiento con INH o la droga indicada, de común acuerdo entre el médico especialista del Programa y el médico reumatólogo tratante.
3.2. Radiografía de tórax anormal: El médico especialista del Programa Nacional de Tuberculosis adscrito a la Coordinación de Tuberculosis del Distrito o Municipio Sanitario respectivo determinará la presencia de lesiones radiológicas torácicas, al mismo tiempo definiendo su compatibilidad con infección latente o con enfermedad activa. En el primero de estos casos (infección tuberculosa latente) indicará quimioprofilaxis (TITL), tal y como está descrito en la sección 3.1. En caso de lesiones sugestivas de TB activa el médico especialista procederá a realizar la rutina diagnóstica respectiva, incluyendo demostración microbiológica del BK, para una vez confirmada su presencia iniciar el esquema terapéutico adecuado y recomendado por el Programa Nacional de Tuberculosis del MSDS, que para casos nuevos y recaídas contempla el uso del régimen de tratamiento totalmente supervisado con cuatro fármacos (isoniazida, rifampicina, pirazinamida y etambutol o estreptomicina), en 48 tomas, seguida por un régimen de dos drogas (isoniazida y rifampicina) por 54 tomas adicionales para un total de 26 semanas de acuerdo a los criterios de frecuencia semanal y dosificación establecidos en el Programa. Para los casos de re-tratamiento por fracaso del tratamiento previo (persistencia de bacteriología positiva durante el tratamiento de acuerdo a los criterios del Programa Nacional de Tuberculosis) o de TB en situaciones especiales (insuficiencia renal, insuficiencia hepática) el médico especialista usará las drogas antituberculosas de acuerdo a los esquemas de dosificación específicos establecidos en el Programa Nacional de Tuberculosis. Igualmente, en todo caso se recomienda realizar el cálculo de dosis de las drogas antituberculosas de acuerdo al peso corporal del paciente, respetando las dosis máximas permitidas para cada una.
En casos de enfermedad TB activa se podrá iniciar tratamiento con el agente anti-TNF sólo una vez final izado el período de tratamiento indicado, de común acuerdo entre el médico especialista del Programa de Tuberculosis correspondiente, quien deberá corroborar los criterios de curación de TB activa de acuerdo al Programa Nacional de Tuberculosis, y el médico reumatólogo tratante, siempre y cuando la relación riesgo: beneficio así lo indique.
NOTA: En aquel los casos de pacientes que manifiesten haber recibido terapia completa para enfermedad TB activa, se solicitará la Ficha de Tratamiento oficial expedida por el Programa Nacional de Tuberculosis a través de la Coordinación de Tuberculosis correspondiente al Distrito o Municipio Sanitario en donde haya sido suplido y supervisado este tratamiento, o en su defecto se realizará la revisión de la Ficha Epidemiológica que reside en los archivos del Programa. En cualquier caso, una vez evaluado por el médico especialista de la Coordinación de Tuberculosis y corroborada la validez del tratamiento recibido y/o la curación clínica de la TB, podrá ser iniciada inmediatamente la terapia con el agente anti-TNF de acuerdo al criterio del médico reumatólogo tratante. En caso de tratamiento previo inadecuado y/o sospecha o confirmación clínica y/o paraclínica de infección TB latente o enfermedad TB activa, el médico especialista del Programa indicará tratamiento pertinente según el caso, difiriendo el médico reumatólogo el inicio de la terapia anti-TNF según se trate de quimioprofilaxis (TITL) o terapia curativa contra el M. tuberculosis de acuerdo a los criterios establecidos en las secciones 3.1 y 3.2.
4. Conducta ante una prueba negativa de PPD: En aquellos casos en que el resultado del PPD sea negativo (PPD < 5mm de induración a las 72 horas luego de aplicada) la conducta igualmente variará dependiendo de la interpretación de las imágenes radiológicas del tórax, así:
4.1. Radiografía de tórax normal: En estos pacientes se podrá iniciar inmediatamente, de acuerdo al criterio del médico reumatólogo tratante, la terapia anti-TNF, previo acuerdo con el médico especialista del Programa Nacional de Tuberculosis evaluador Será responsabilidad del médico reumatólogo tratante realizar el seguimiento clínico y paraclínico estándar del paciente, con especial énfasis en signos y/o síntomas sugestivos de tuberculosis emergentes durante la terapia anti-TNF, incluyendo pero no limitados a aquellos relacionados con el sistema respiratorio y/o gastrointestinal (como dispepsia y/o dolor abdominal).
NOTA: Aquellos pacientes con PPD negativo pero con contacto cercano (definido de acuerdo a los criterios establecidos en la Tabla 1 ) con pacientes con enfermedad TB activa dentro de los últimos 3 meses, antes de iniciar la terapia anti-TNF, deberán ser evaluados por el médico especialista del Programa Nacional de Tuberculosis de la Coordinación de Tuberculosis respectiva, quien de acuerdo a su criterio realizará las recomendaciones con relación a la pertinencia o no del inicio de la terapia anti-TNF, una vez determinado el estatus del paciente con respecto a la posibilidad de infección TB y la conducta médica a seguir.
4.2. Radiografía de tórax anormal: Independientemente del hecho de que la intradermoreacción haya sido negativa, si el médico especialista del Programa Nacional de Tuberculosis determina la presencia de lesiones torácicas sugestivas de TB, definirá si el paciente es portador de infección latente o de enfermedad activa. En el primero de estos casos (infección tuberculosa latente) indicará quimioprofilaxis (TITL), tal como está descrito en la sección 3.1. Pudiendo iniciar la terapia con el agente anti-TNF después de un mínimo de 1 mes de iniciada dicha terapia, previo acuerdo con el médico especialista del Programa. En caso de lesiones sugestivas de TB activa el médico especialista procederá igual mente a realizar la rutina diagnóstica respectiva, incluyendo demostración microbiológica del BK para, una vez confirmada su presencia, iniciar el esquema de tratamiento que corresponda según el caso, de acuerdo a los criterios establecidos en el Programa Nacional de Tuberculosis del MSDS como ya fue especificado en la sección 3.2. Así mismo, y como también fue descrito en la sección 3.2., en casos de enfermedad TB activa se recomendará iniciar tratamiento con el agente anti-TNF una vez finalizado el período de tratamiento con drogas antituberculosas y corroborados los criterios de curación de la TB, siempre y cuando la relación riesgo: beneficio así lo indique y de común acuerdo entre el médico especialista de la Coordinación de Tuberculosis correspondiente y el médico reumatólogo tratante.En aquellos casos en que durante el seguimiento del paciente en tratamiento con un agente anti-TNF se sospeche o confirme enfermedad TB activa, se suspenderá en el menor lapso posible dicha terapia y si es pertinente, luego de la evaluación por el médico especialista de la Coordinación de Tuberculosis, se iniciará el esquema de tratamiento combinado con drogas anti-TB de acuerdo a lo establecido en las secciones 3.2. y 4.2., siguiendo las pautas y recomendaciones del Programa Nacional de Tuberculosis del MSDS. Así mismo, la decisión sobre el reinicio de la terapia anti-TNF se basará en lo especificado en las secciones mencionadas.
Observaciones Finales
En aquellos casos en que se inicie quimioprofilaxis (TITL) con INH, especialmente cuando el paciente esté recibiendo metotrexate como parte de su esquema d e tratamiento para la artritis reumatoide, deberán ser realizadas pruebas de función hepática, incluyendo transaminasas (SGOT y SGPT), basal y al menos cada 4 semanas. Se considerará criterio de toxicidad hepática en pacientes en tratamiento con INH y metotrexate una elevación de al menos 2 veces por encima de los valores normales de referencia de una o ambas transaminasas.
Igual mente, deberán ser evaluados posibles síntomas y/o signos de toxicidad hepática como: Anorexia, náuseas, vómitos, orina, mocura, ictericia, erupción cutánea, fatiga persistente, debilidad, fiebre de más de 3 días de duración, sensibilidad abdominal (especial mente en el hipocondrio derecho), tendencia al sangramiento en mucosas o aparición de petequias y/o hematomas cutáneos y/o mucosos o parestesias persistentes en manos y pies4. En cualquiera de estos casos el paciente deberá ser evaluado por un equipo multidisciplinario incluyendo al médico especialista del Programa Nacional de Tuberculosis adscrito a la Coordinación de Tuberculosis respectiva, al médico reumatólogo tratante y a un gastroenterólogo especializado en enfermedades hepáticas con suficiente y reconocida experiencia, dentro del menor lapso posible. Este equipo multidisciplinario será el responsable, luego de una completa evaluación del caso, de decidir el (los) cambio(s) pertinente(s) en el esquema de tratamiento con drogas anti-TB, el (los) cambio(s) que considere pertinente(s) en el esquema de tratamiento para la artritis reumatoide, así como cualquier otra indicación que considere necesaria.
Como parte importante de las responsabilidades de las Sociedades Médicas, Instituciones y Programas de Salud participantes en la elaboración de estas Guías y Recomendaciones, y de acuerdo a sus políticas y procedimientos particulares, se estimulará la educación médica continua con relación al potencial de toxicidad hepática y de otro tipo, particularmente en pacientes en riesgo (como aquellos recibiendo tratamiento con droga(s) con potencial hepatotóxico conocido), especialmente en cuanto a la monitorización, conducta terapéutica y reporte adecuados de este tipo de eventos adversos.
Estas recomendaciones aplican específicamente para pacientes que recibirán tratamiento con agentes biológicos (anti-TNF) y serán revisadas anualmente, o antes si es considerado pertinente por el grupo asesor encargado de su elaboración y publicación■
[su_spacer size=”30″]
Bibliografía
-
Global TB Control, WHO report 2003, WHO/CDS/TB/2003.316, www.who.int/gtb/publications/globreplindex.html, accesado el 16/05/03.
-
Dolin PJ. et al. Bull World Health Organ 1994; 72: 2 13-20.
-
Guilarte Al . España MF, et al; Evaluación del Programa Nacional de Control de la Tuberculosis año 2002 – Año Evaluado 2001. MSDS. de la República Bolivariana de Venezuela, Dirección General de Salud Poblacional, Programa Nacional integrado de Control de la Tuberculosis, 13 y 14 de Junio de 2002.
-
Jasmer RM et al, N Engl J Med 347(23): 1860-66: CDC-MMWR, Recommendations and Reports) une 09, 2000 149(RR06): 1-54.
-
Kendig EL, et al; CHEST 1998, 113: 1175-77.
-
Long R, Gardam M. CMAJ Apr 29, 2003; 168 (9): 1153-6.
-
Menzies R, Vissandjee B. Am Rev Respir Dis 1992: 145 : 621-5

