Trastorno depresivo mayor
[su_animate type=”fadeInDown” delay=”0″]
Depresión es una enfermedad compleja, de disfuncionalidad del sistema nervioso central donde la percepción del individuo (el mundo, sí mismo y el futuro) es con un prisma oscuro. Son comunes sentimientos de desesperanza, culpa y pesimismo. Se ha descrito desde todos los tiempos (teoría de los humores Hipócrates) y se ha considerado como una entidad mórbida que amerita cuidados médicos ya que no es novedad que complica otras condiciones médicas asociadas. Hay varios tipos de depresión como lo refleja los manuales de clasificación de las enfermedades mentales. Una de ellas es el DSM 5. (Diagnostic and Statistical Manual of mental disorders 5th edition)(2) Tabla 1
[su_spacer size=”30″]
Tabla 1. Trastornos Depresivos para DSM 5

[su_spacer size=”30″]
En esta revisión vamos a focalizarnos en el Trastorno Depresivo Mayor.
Epidemiología
Para el Trastorno Depresivo Mayor (TDM) las estadísticas son impresionantes. Para el año 2000 se ubicó en el cuarto lugar de morbilidad para las mujeres y en el séptimo lugar para los hombres, y se proyecta para el año 2020 como la segunda causa de morbilidad, seguido de las enfermedades cardiovasculares.(3, 4) Cuando el paciente presenta un primer episodio, se ha observado que solo el 30% presenta otro episodio después de haberse recuperado. Si presenta un segundo episodio, la probabilidad de recaer aumenta a un 70% y si presenta un tercero episodio, aumentará a un 90%. (2,3) Esto es importante para observar el comportamiento de la enfermedad en ese individuo.
Se ha estimado que aproximadamente el 30% de los pacientes que acuden a la atención primaria presentan TDM.(7)
Prevalencia: Es una condición altamente prevalente. Corresponde al 15% de la población a lo largo de la vida(1) y en pacientes con co morbilidad con enfermedades médicas (diabetes, enfermedades cardiovasculares o neurológicas) sobrepasa en 25% a la población general.
La depresión es una de las mayores causas de disfuncionalidad a nivel mundial y aumenta las tasas de mortalidad al complicar muchas causas médicas co mórbidas, además que los pacientes se suicidan. (Diabetes, asma, enfermedad cardiovascular, artritis). Causa alteración en la función social y laboral del individuo. Además, los pacientes con depresión presentan 1,8 veces mayor posibilidad de desarrollar otra enfermedad. Es más frecuente en las mujeres que en los hombres (2:1). La edad oscila entre 24-35 años. Se ha visto que 40% de los individuos presentan un episodio depresivo antes de los 20 años, 50% entre los 20 y 50 años y 10% después de los 50 años.
Etiología y Fisiopatología
La etiología es multicausal. Causas genéticas, neurobiológicas, ambientales se han estudiado y tienen relación con la depresión.
La fisiopatología exacta no se conoce, sin embargo, adelantos en genética, estudios en imágenes y biología molecular, han dado algunas respuestas al papel del estrés en los eventos vitales y su modulación en procesos genéticos y neurobiológicos. Hay un aumento en el estudio de los endofenotipos. También se la conoce como una enfermedad de origen inflamatorio, varios estudios apuntan hacia este sentido.
Genética. Estudios en familias de pacientes con depresión indican un riesgo aumentado de dos o tres veces en relación a la población general. (15-25%). No hay genes específicos para depresión, sino polimorfismos funcionales.
Neurobiología. La hipótesis monoaminérgica ha sido el fundamento de la teoría neurobiológica para la depresión en los últimos 50 años, explicado por el mecanismo de acción de los antidepresivos. Los modelos nuevos han incorporado aproximaciones interdisciplinarias en neurociencias que han ido más allá de la sinapsis, estudiando a los receptores pre y post sinápticos y los procesos involucrados.
Además de las monoaminas, se ha visto que aminoácidos exitatorios como el Glutamato está involucrado en la depresión. Los receptores de melatonina y la cascada de efectos bioquímicos ocurren posterior a la activación de receptores post sinápticos que envuelven proteínas G y estimulan el AMPc o Calcio, lleva a aumentar la expresión de BDNF que promueve la plasticidad celular. También se han visto alteraciones en el eje Hipotálamo hipófisis adrenal y de los ritmos circadianos y del sueño, relacionados con la depresión.
Gracias a los estudios de neuro imágenes se ha podido comprender cómo la alteración funcional existe y cuáles son algunas anormalidades neuroanatómicas que se presentan en la depresión. Esquema 1
[su_spacer size=”30″]
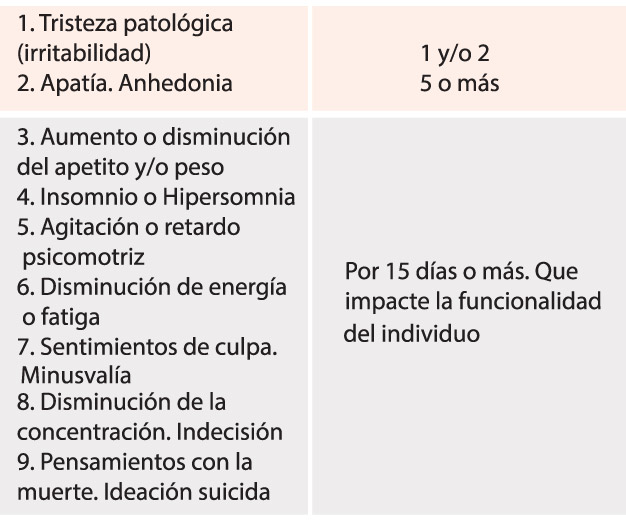
Esquema 1. Criterios Clínicos para
[su_spacer size=”30″]
Síntomas
Un número de dominios sintomáticos (emocionales, somáticos y conductuales) forman la constelación de un Trastorno Depresivo Mayor (TDM). Los pacientes no tienen que presentar todos los síntomas. Algunos pueden presentarse en aumento o disminución (ej.: apetito, sueño) además debe haber un impacto en la funcionalidad, rendimiento laboral y social y esto debe mantenerse al menos por dos semanas continuas. Sin embargo, la presencia de al menos uno de dos síntomas centrales nos dan una idea bastante cercana que estamos ante un paciente con depresión. Estos síntomas centrales son: humor deprimido y ausencia de placer por hacer las cosas (Anhedonia).
Diagnóstico
El diagnóstico es clínico. Dos preguntas son indispensables: ¿Se ha sentido triste o irritable en los últimos 15 días? o ¿en los últimos 15 días ha dejado de sentir placer por hacer cosas que antes disfrutaba?. Si ambas son negativas, es poco probable que el paciente presente un episodio depresivo. Esto es así, ya que se ha visto que estos dos síntomas son los centrales de la enfermedad y debe estar presente al menos uno de los dos para hacer el diagnóstico. Posteriormente se exploran los otros síntomas para completar la presencia de al menos 5 de 9 síntomas.
No existen estudios paraclínicos, sin embargo, los criterios clínicos son claros y con conocerlos y hacer una buena historia clínica, estableciendo diagnósticos diferenciales podemos llegar al diagnóstico con bastante certeza.
En psiquiatría, también contamos con guías de diagnóstico y de tratamiento para las diferentes patologías. Fundamentalmente tenemos dos. ICD 10(8) y DSM 5.(2) (Mostraremos DSM 5). En ambas guías las enfermedades psiquiátricas, se clasifican de acuerdo a la presentación de los síntomas, tiempo de duración y severidad de los mismos. Para depresión en la DSM 5 deben presentarse 5 de 9 criterios, por más de 15 días y debe ser de tal severidad que altere la función normal del individuo.
Es importante descartar dos condiciones en esta patología: que no sea secundaria a una causa médica, por ejemplo; endocrinólogica, hipotiroidismo medicamentoso o que forme parte de otra enfermedad psiquiátrica, trastorno bipolar, para esto se realizan algunas preguntas fundamentales. Aprender a usar una escala clínica autoadministrada, MDQ, validada en nuestro país(9) es de alta sensibilidad y especificidad para hacer el diagnóstico diferencial.
En cualquiera de estos casos, la recomendación es referir al paciente a un psiquiatra.
Tratamiento
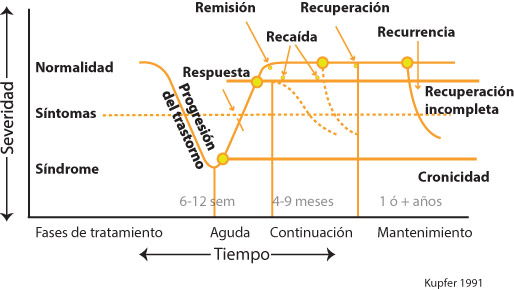
Si ya conocemos que el paciente presenta en un Episodio Depresivo Mayor, debemos saber en qué fase se encuentra de tratamiento. Si es el inicio, si está recuperándose, si presenta otro episodio, ya que el tiempo de duración de tratamiento podría cambiar, además de permitirnos familiarizarnos mejor con la enfermedad.
Estas fases se conocen como:
- Respuesta: Han mejorado el 50% de los síntomas en el lapso de 6-12 semanas.
- Remisión: el paciente no experimenta síntomas posterior a 6 meses de tratamiento.
- Recaída: Los síntomas reaparecen en el periodo de remisión.
- Recurrencia: Ocurre en el periodo de mantenimiento, que es el periodo posterior a la remisión. (1 año)
- Recuperación: Paciente sin síntomas posterior a un año o más de tratamiento.(Graficado en el cuadro Kupfer 10)
Estos conceptos son muy importantes a la hora de indicar el tratamiento.
Estrategias
El tratamiento de la depresión es con antidepresivos en primera instancia. El error más usual es indicar benzodiacepinas para tratar la depresión. Los antidepresivos se indican a la dosis que permita que el cuadro remita y se mantiene por el tiempo que sea necesario (al menos por un año) a la dosis que el paciente logró estar asintomático. Posteriormente se disminuye la dosis hasta suspenderlo. Si hay una recaída, se reinstala el tratamiento a la dosis que hubo remisión completa y se mantiene por dos años. El fundamento del tratamiento es el mismo a cualquier patología medica funcional de cualquier otro órgano o sistema que esté afectado. (Cardiovascular, respiratorio, otros)
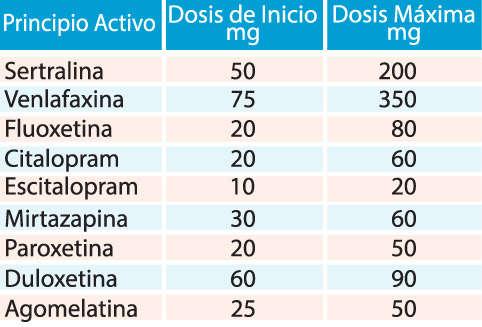
Comenzamos con monoterapia. Siempre individualizando al paciente. Los medicamentos más estudiados son los Inhibidores selectivos de la recaptura de Serotonina (ISRS), fluoxetina, sertralina, paroxetina, citalopram, escitalopram. Luego contamos con los inhibidores selectivos de la recaptura de serotonina y noradrelanina (ISRNA), llamados Antidepresivos Duales (inhibidores mixtos) venlafaxina, duloxetina, Antagonistas alfa 2 (Mirtazapina) y agomelatina, como los más conocidos. (Tabla Nombres y dosis)
No todos los antidepresivos les sirven a todas las personas. Como premisa, la evidencia nos señala que hay una respuesta entre el 50-70% y que hay un periodo de latencia de 4 semanas para lograr obtener los efectos esperados. Hay errores también en el manejo de estos medicamentos que tienen que ver con la sub dosificación, el poco tiempo de indicación del tratamiento y la baja adherencia a los mismos. Por lo tanto, debemos aprender a manejar al menos dos clases de antidepresivos, a dosis adecuadas y saber cómo indicarlos. Si a las 3 semanas no vemos mejoría en el paciente, aumentamos la dosis y si no responde a las dos semanas, referimos al especialista. (11, 12)
Recapitulando
La depresión es una enfermedad compleja, que todos los médicos debemos aprender a conocer, diagnosticar y bien tratar ya que es cada vez más frecuente, complica otras enfermedades de base que puede tener el paciente.
Otros síntomas en depresión importantes en la consulta
Psicológicos: Irritabilidad, Ansiedad y nerviosismo, disminución de la libido. Hipersensibilidad o baja tolerancia a la crítica, perfeccionismo u obsesividad; Indecisión; preocupación exagerada.
Conductuales: llanto incontenido, fricción interpersonal o confrontación; ataques de agresividad; evitación de situaciones generadoras de ansiedad; disminución de productividad, abstinencia social (aislamiento); evitación de intimidad emocional o sexual; disminución de actividades de placer o entretenimiento; desarrollo de compulsiones o rituales; conductas adictivas al trabajo; uso o abuso de sustancias (licitas o ilícitas); victimización o auto sacrificio; mutilación; conductas violentas.
Físicos: Dificultades en la esfera sexual; disfunción eréctil; retardo en el orgasmo o eyaculación precoz; dolores; cefalea; tensión muscular; alteraciones gastrointestinales; palpitaciones; sensaciones de calor, frío, parestesias.
[su_spacer size=”30″]
Anormalidades Neuroanatómicas
en Depresión Mayor
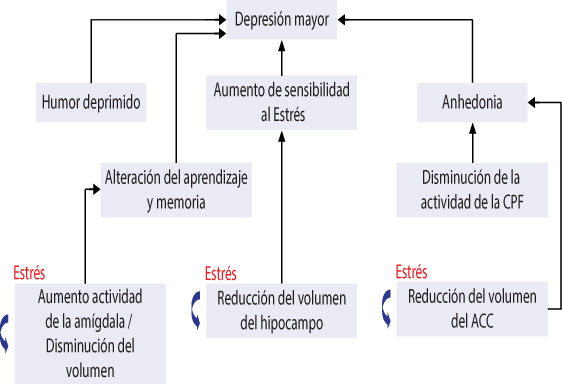
Bifano. Modificado de Macmillan Publishers LTD, Hasler G, Drevets WC, Manji, HK et al. Discovering endophenotypes for depression. Neuropsychopharmacology 2004. 29:176-81 en referencia 1.
[su_spacer size=”30″]
Depresión Mayor según la DSM 5
Criterios Diagnósticos para Trastorno Depresivo
Mayor. DSM 5. 2013
A. Cinco (o más) de los siguientes síntomas deben estar presentes durante las últimas dos semanas y representar un cambio en el funcionamiento del individuo; humor deprimido(1) o ausencia de placer(2) debe estar presente.
Nota: No incluye síntomas atribuible a otra condición médica.
- Humor deprimido la mayor parte del día,todos los días (ej. sensación de vacío o tristeza) u observado por otros. (En niños o adolescente podría ser humor irritable.
- Marcada disminución o interés del placer o deseo por todas o casi todas las actividades la mayoría de los días o todos los días (referido por el paciente o por otros).
- Pérdida significativa de peso sin dieta o aumento de peso (una cambio mayor del 5% en un mes) o aumento /disminución de apetito casi todos los días.
- Insomnio o hipersomnia casi todos los días.
- Agitación psicomotriz o retardo casi todos los días.
- Fatiga o pérdida de energía casi todos los días.
- Sensación de culpa o minusvalía (casi delirante) casi todos los días.
- Disminución de la habilidad para concentrarse o indecisión casi todos los días.
- Pensamientos recurrentes de muerte, ideación suicida sin plan específico o gestos suicidas o plan suicida específico para intentarlo.
B. Los síntomas causan un distress clínicamente significativo o impacto en la función social, ocupacional.
C. El episodio no se atribuye a efectos psicológicos de una sustancia u otra condición médica.
Nota: los criterios A y C representan un Episodio Depresivo Mayor.
Nota: la respuesta a una pérdida significativa (duelo, quiebra financiera, pérdidas por un desastre natural, una enfermedad seria o desestabilidad), puede incluir sensaciones de tristeza intensa, rumiación por la pérdida, insomnio, poco apetito, pérdida de apetito notado en el criterio A, que recuerda al Episodio Depresivo Mayor. Esta decisión debe ser tomada por el clínico dependiendo de la cultura y la expresión del destrés en el contexto de la pérdida.
D. La ocurrencia del Episodio Depresivo Mayor no es mejor explicado por un desorden esquizoafectivo, esquizofrenia, desorden esquizofreniforme, desorden delirante, u otra enfermedad del espectro esquizofreniforme o desordenes psicóticos.
E. No ha habido antecedentes de episodios maníacos o hipomaníacos.
Nota: esta exclusión no aplica a todos los episodios parecidos a manía o hipomanía inducido por sustancias o atribuido a efecto fisiológicos o alguna condición médica.
[su_spacer size=”30″]
Las fases del tratamiento para depresión.
La curva de Kupfer
[su_spacer size=”30″]
Se clasifica según:
- La intensidad en:
- leve
- moderada
- severa
- con síntomas psicóticos
- en remisión parcial
- en remisión total.
- Se toman en cuenta algunas especificaciones clínicas:
- Síntomas ansiosos
- Síntomas mixtos
- Síntomas melancólicos
- Hallazgos atípicos
- Con hallazgos psicóticos congruentes con el humor
- Con hallazgos psicóticos incongruentes con el humor
- Con catatónica
- De instalación en el periparto
- Con patrón estacional.
[su_spacer size=”30″]
Tabla de antidepresivos
[su_spacer size=”30″]
Referencias
-
Raymond W Lam: Depresión. Oxford psychiatry Library. Oxford University press. Second edition. 2012. pag. 1
-
Depressive disorders. Desk reference to the Diagnostic Criteria from DSM 5.Desk reference to thediagnostic Criteria from DSM 5. American Psychiatric Association. 2013. Washington DC. London England.pp.93-114
-
Ustun TB, Ayuso-Mateos JL,Chatterju S, Mathers C,Murry CJL: Global burden of depressive disorders in the year 2000. Br J Psychiatry 2004;184:386-392.
-
Murria CJL,Lopez A: Global Health Statistics: A Compendium of Incidence,Prevalence, and Mortality Estimates for over 2000 Conditions. Cambridge, mass, Harvard Scholl of Public Health
-
Kupfer DJ: Long term treatment of depression. J Clinical of psychiatry 1991; 52 (suppl):28-34.
-
(Judd LL Akiskal HS, Maser Jd, Zeller PJ,EndicottJ;Coryell W,Paulus MP, Kunovac JL, Leon AC,Mueller TI,Rice JA,Keller MB: A prospective 12 –year study of subsindromal and sindromal depressive symptoms in unipolar mayor depressive disorders. Arch Gen Psychiatry 1998:55:694-700.
-
Cassano P ;Fava M: Depresión and Public health: an overview. J Psychosom Res 2002; 53:849-857.
-
World Health organization (2005) International Statistical Classification of Diseases and health Related problems (The) ICD-10 Second Edition Geneva: World Health Organization.
-
Gonzalez A, Arias A,Mata, Lima L. Validez de la versión venezolana del cuestionario del estado de animo (MDQ) para detectar al trastorno bipolar II en pacientes con depresión mayor. Inv Clin 50 (2);163-171. 2009
-
Kupfer DJ. Long term treatment of depression. J Clin Psychiatry. 1991;52 (suppl) 28-34.
-
Lam RW, Kennedy SH,Grigoriadis S, et al (2009). Canadian Network for mood and Anxiety Treatments (CANMAT) clinical guidelines paper for the management of mayor depressive disorder in adults III. Pharmacotherapy. J Affec Disord. 117. S26-S43.
-
Cipriani A, Furukawa TA, Salanti G, et al (2009) Comparative efficacy and acceptability of 12 new –generation antidepressants: a multiple-treatmentes meta analysis, Lancet 373:746-58.
[/su_animate]

