Dolor Abdominal
Trastornos de la Interacción Intestino-Cerebro y la Trimebutina
El dolor abdominal es el síntoma gastrointestinal más común de la consulta médica, y caracteriza a muchos trastornos de la interacción intestino-cerebro, antes denominados trastornos gastrointestinales funcionales1. Entre ellos, el síndrome de intestino irritable (SII), la dispepsia funcional y el dolor abdominal de mediación central son altamente prevalentes, lo que resulta en un deterioro de la calidad de vida relacionada con la salud y una mayor utilización de la atención médica.
Los síntomas de dolor abdominal en estos trastornos suelen tratarse con agentes antiespasmódicos, los cuales incluyen una amplia gama de clases terapéuticas con diferentes mecanismos de acción.
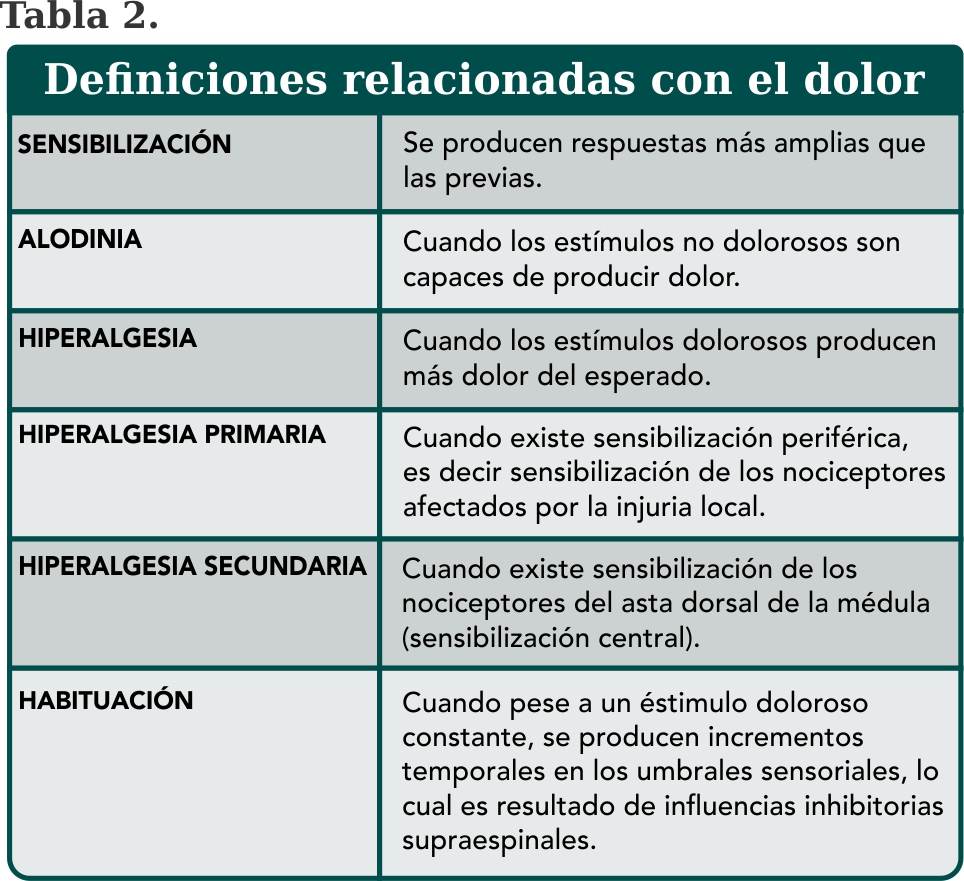
El dolor abdominal es una experiencia subjetiva, sensorial y emocional, desagradable y compleja asociada a un daño tisular real o potencial que usualmente comprometen la calidad de vida y que ocurre en el abdomen.
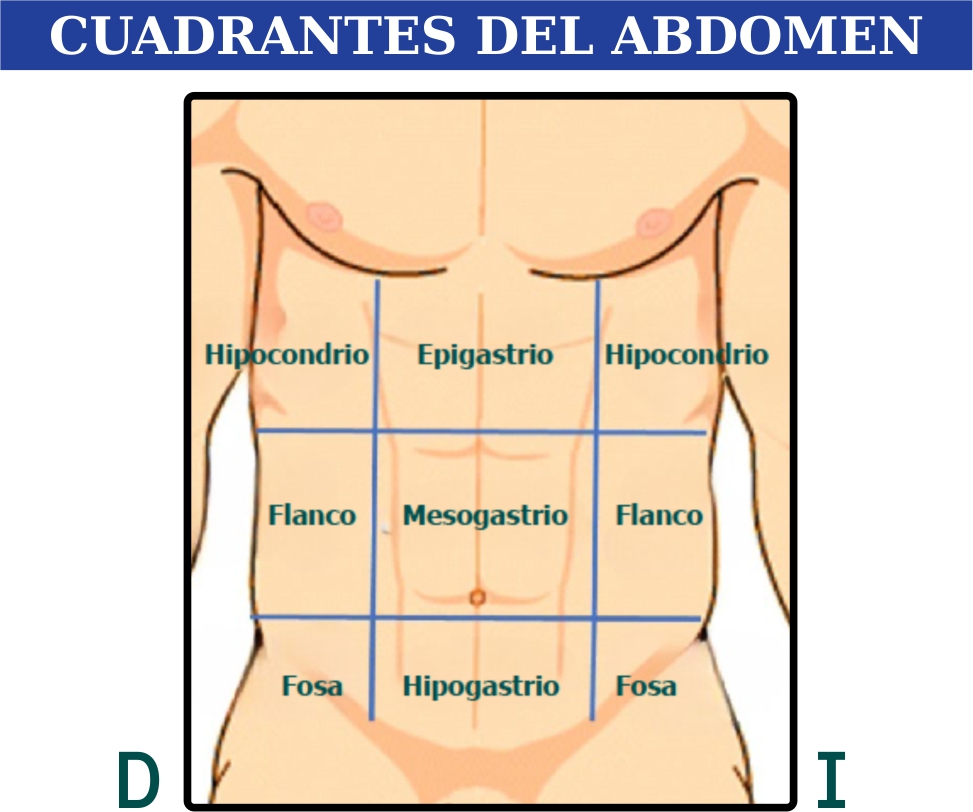
Topográficamente el abdomen se divide en 9 cuadrantes, pudiéndose entonces proyectar que órganos se encuentran en cada cuadrante. Figura 1.
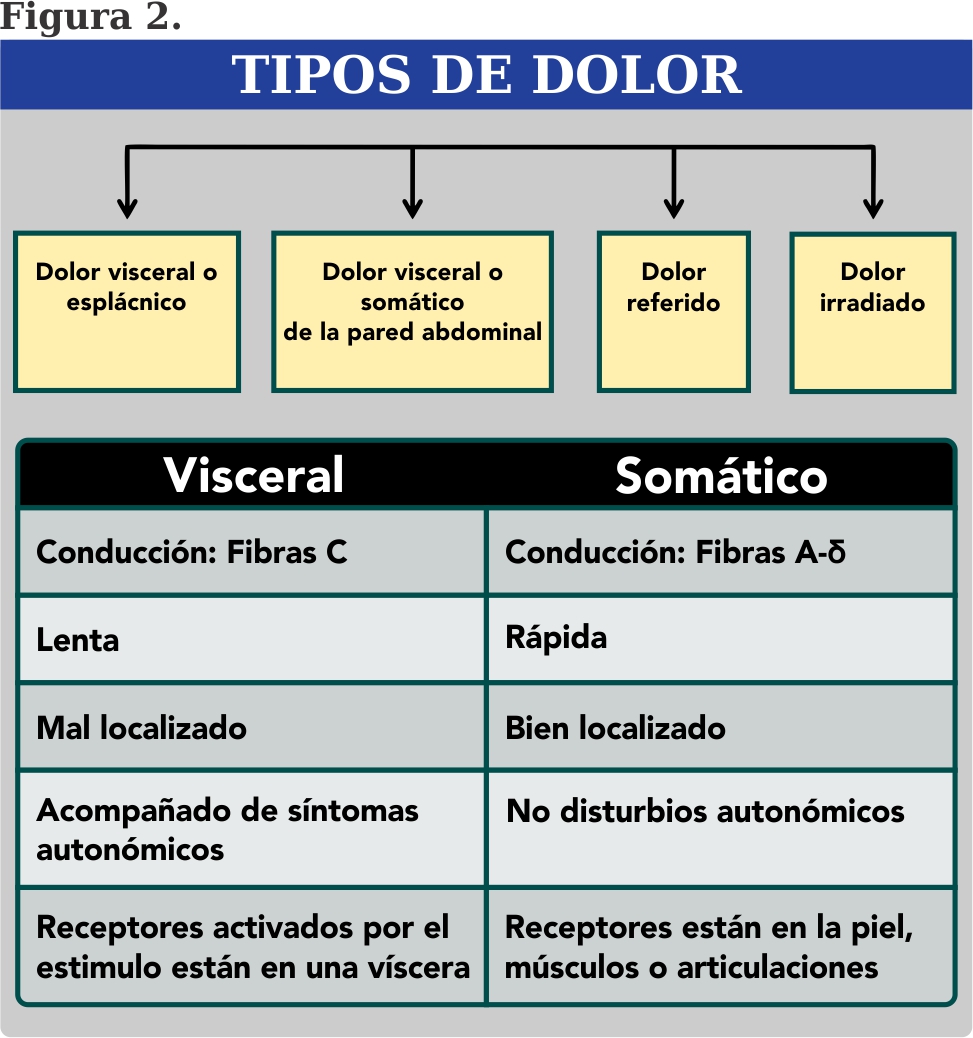
Clínicamente el dolor puede ser clasificado como dolor visceral, somático, irradiado o referido2.
Dolor visceral o esplácnico: Se origina en vísceras. Estos órganos (estómago, vesícula, hígado, páncreas, intestino delgado y grueso) están inervados por fibras nerviosas autónomas (Fibras C) y responden, principalmente, a sensaciones de distensión y contracción muscular (estiramiento). El dolor es mal localizado, y generalmente acompañado de síntomas autonómicos (náuseas, vómitos, mareos, hipotensión, sudoración, etc.).
Dolor somático o parietal: Se origina en la hoja parietal del peritoneo, la raíz del mesenterio y el retroperitoneo, al igual que se origina de la piel y músculo del abdomen (inervados por fibras A-δ). Está bien localizado, se exacerban con los movimientos y se puede acompañar de contractura muscular del abdomen. Figura 2.
Dolor irradiado: es cuando topográficamente el órgano se proyecta en más de un cuadrante, y estos deben ser contiguos, ejemplo, dolor en epigastrio que se irradia a hipocondrio derecho.
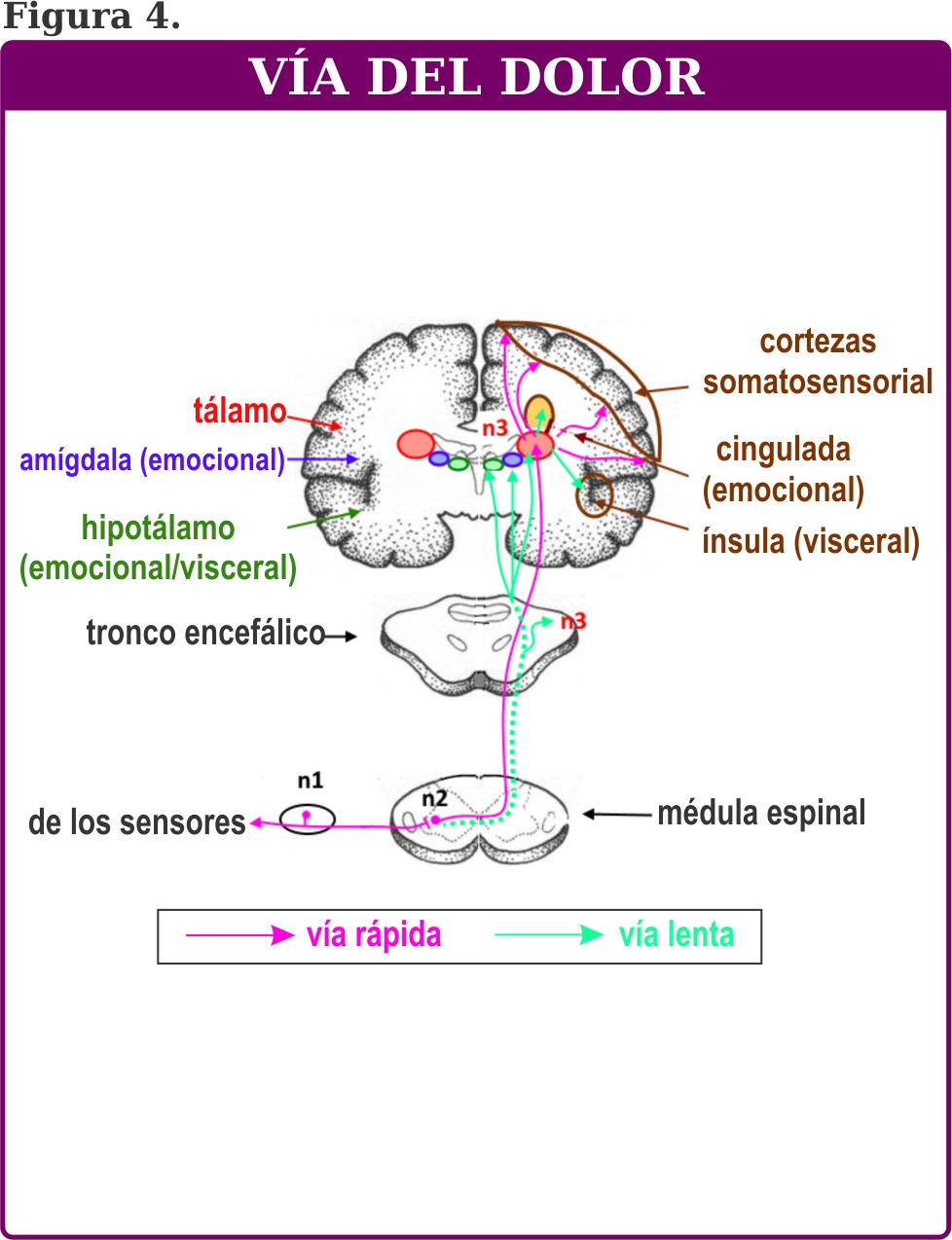
Dolor referido: Se localiza en un sitio de la superficie corporal, alejado de la víscera que lo originó. Esto se debe a que el sitio de dolor tiene un alta densidad de inervación aferente nociceptiva, que converge en la misma neurona de segundo orden (n2) del asta dorsal (lámina 5 de Rexed) que el tejido de la nocicepción real.
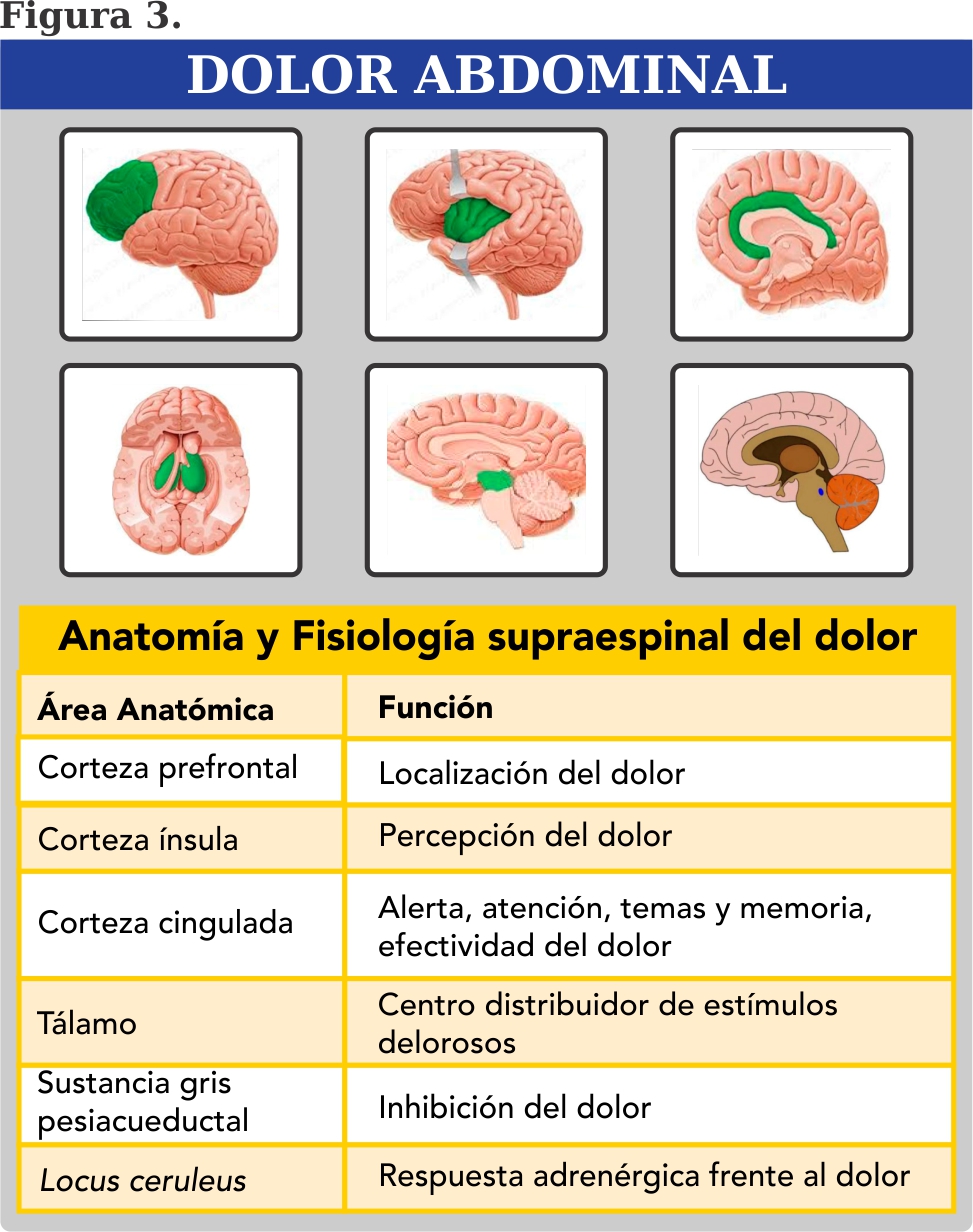
Entonces esta información se transmite a la corteza somatosensorial (prefrontal) y al tálamo a través de los tractos espinotalámico. Entonces la corteza somatosensorial tiene que localizar el origen de la entrada nociceptiva, y en este caso, comete un error de proyección y decide proyectar el dolor al sitio más distal con mayor densidad de inervación aferente nociceptiva.
El aspecto emocional del dolor ocurre como consecuencia de las conexiones establecidas entre las neuronas talámicas, corteza prefrontal y el sistema límbico. Figura 3, 4.
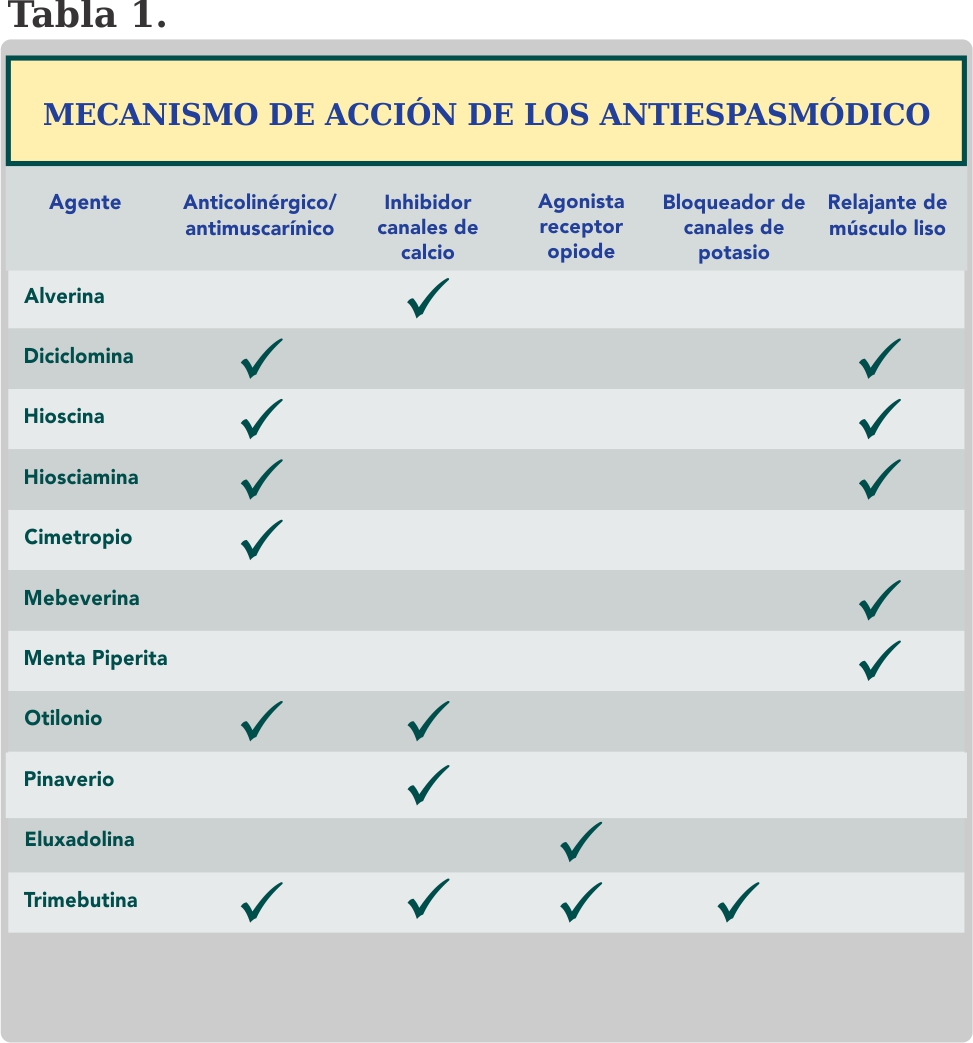
El dolor abdominal crónico es muy complejo y se han propuesto múltiples términos que aluden a que la experiencia del dolor puede modificarse en periodos temporales, pese a que la lesión que lo desencadena se mantenga sin cambios. Los impulsos responsables de las experiencias del dolor pueden ser alterados en diferentes niveles del sistema nervioso. Tabla 1.3
Síndrome de intestino irritable
Es un trastorno crónico del intestino que cursa con episodios recurrentes de dolor abdominal, acompañado de alteraciones en la frecuencia evacuatoria y/o consistencia de las heces, sin causa orgánica que lo justifique.
El diagnóstico se realiza basado en criterios, conocidos como criterios de Roma IV, a saber, presencia de dolor abdominal al menos 1 día por semana en los últimos 3 meses asociado a dos de esta tres características: relacionado con la defecación, cambios en la frecuencia evacuatoria y cambios en la consistencia, con síntomas seis meses antes del diagnóstico1. Figura 5.
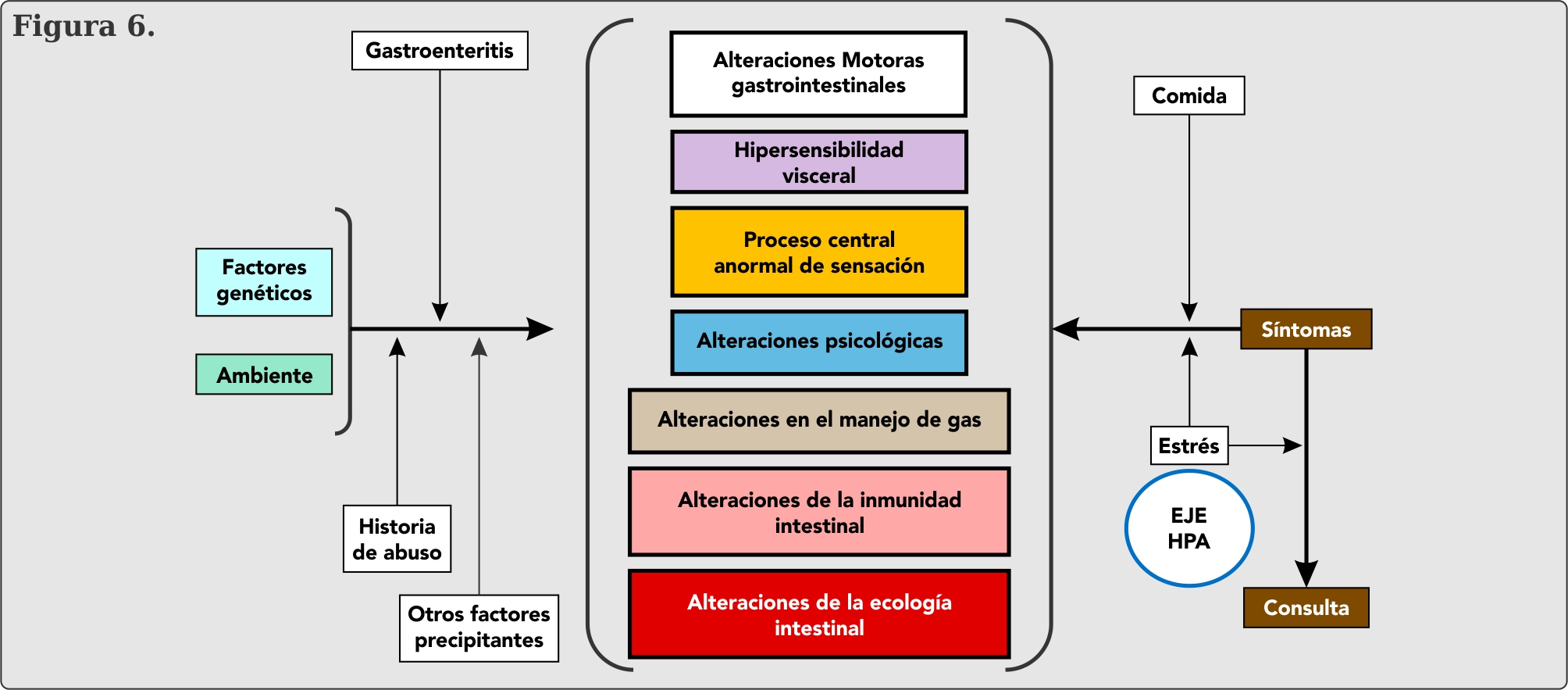
La fisiopatología es común en estos trastornos (Figura 6), siendo la hipersensibilidad visceral la principal.

Antiespasmódicos
Los antiespasmódicos se consideran una opción de tratamiento fundamental para los pacientes con SII. Incluyen una amplia gama de clases terapéuticas con diferentes mecanismos de acción, incluidos agentes anticolinérgicos/ antimuscarínicos (inhibición de la contracción del músculo liso gastrointestinal), estos agentes disminuyen la motilidad del colon; inhibidores de los canales de calcio (inhibición del transporte de calcio al músculo liso gastrointestinal) y relajantes directos del músculo liso (inhibición del transporte de sodio y calcio) todo lo cual conduce a la inhibición de las vías duodenales y contracción del colon4.
Entre ellos tenemos: alverina, diciclomina, hioscina, hiosciamina, cimetropio, mebeverina, aceite de menta, otilonio, pinaverio, eluxadolina y trimebutina5,6. Tabla 2.
Trimebutina
La trimebutina reduce la sensibilidad visceral y tiene una acción moduladora del hábito intestinal, pudiendo emplearse en hipomotilidad e hipermotilidad. Esto es debido a su mecanismo de acción inigualable y polivalente7,8.
-Es agonista débil de los receptores opiodes: kappa, mu y delta (κ, μ, δ). La motilidad es favorecida con la estimulación de los receptores mu y delta, e inhibida por la estimulación de los receptores kappa.
-Por otro lado a dosis mayores inhibe la entrada de calcio extracelular en células de músculo liso a través de los canales de Ca2+ tipo L dependiente de voltaje, lo que disminuirá la peristalsis, pero al inhibir las corrientes de K+ salientes en respuesta a la despolarización de la membrana en células del músculo liso gastrointestinal, a través de la inhibición de los canales de K+ rectificadores retardados y los canales de K+ dependientes de Ca²⁺, resultando en contracciones musculares inducidas7.
Se han observados otros efectos farmacológicos como los siguientes:
-
- Promover la liberación de motilina en condiciones de ayuno y alimentación, mientras que afecta el aumento postprandial de gastrina, glucagón, polipéptido pancreático, insulina y péptido intestinal vasoactivo.
-Actividad antimicrobiana contra: Staphylococcus aureus, Escherichia coli, Pseudomonas aeruginosa, Enterococcus faecalis.
- Promover la liberación de motilina en condiciones de ayuno y alimentación, mientras que afecta el aumento postprandial de gastrina, glucagón, polipéptido pancreático, insulina y péptido intestinal vasoactivo.
Conclusión
El efecto individual de los antiespasmódicos ha sido difícil de interpretar, dado que existe un pequeño número de estudios con limitaciones metodológicas, sin embargo se han realizado algunos metaanálisis 5 importantes, que evidencian la mejoría global y la mejoría del dolor, comparada con placebo en pacientes con síndrome de intestino irritable.
Referencias bibliográficas
- Drossman DA. Functional gastrointestinal disorders: History, pathophysiology, clinical features and Rome IV. Gastroenterology 2016; 150:1262–79.}
- Cid J., Andrés J. De, Díaz L., Parra M., Leal F. Dolor abdominal crónic (1ª parte). Rev. Soc. Esp. Dolor 2005;12(8):505-524.
- Grundy D, Al-Chaer ED, Aziz Q, Collins SM, Ke M, Taché Y, Wood JD. Fundamentals of neurogastroenterology: basic science. Gastroenterology 2006 Apr;130(5):1391-411.
Brenner DM, Lacy BE. Antispasmodics for Chronic Abdominal Pain: Analysis of North American Treatment Options. Am J Gastroenterol. 2021 Aug 1;116(8):1587-1600. - Poynard T, Regimbeau C, Benhamou Y. Meta-analysis of smooth muscle relaxants in the treatment of irritable bowel syndrome. Aliment Pharmacol Ther. 2001 Mar;15(3):355-61.
- Salvioli B. Trimebutine: a state-of-the-art review. Minerva Gastroenterol Dietol. 2019 Sep;65(3):229-238.
- Delvaux M, Wingate D. Trimebutine: mechanism of action, effects on gastrointestinal function and clinical results. J Int Med Res. 1997 Sep-Oct;25(5):225-46.
- Kang SH, Jeen YT, Koo JS, Koo YS, Kim KO, Kim YS, Kim SY, Moon JS, Park JJ, Baek IH, Park SC, Lee SJ, Lee JH, Choung RS, Choi SC. [Efficacy of fenoverine and trimebutine in the management of irritable bowel syndrome: multicenter randomized double-blind non-inferiority clinical study]. Korean J Gastroenterol. 2013 Nov;62(5):278-87.

Autor
Dr. Cesar E. Louis P.
Neurogastroenterólogo
Hospital de Clínicas Caracas
Centro Médico Docente la Trinidad
@Dr.CesarLouis /

