Obesidad y riesgo cardiovascular.
La obesidad se ha convertido en un importante problema de salud en el mundo. La prevalencia ha aumentado en prácticamente todos los continentes y probablemente en casi todos los países desarrollados y en muchos en vías de desarrollo. La obesidad y el sobrepeso son ahora los factores de riesgo cardiovascular más prevalentes en personas con enfermedad coronaria.(1)
Los obesos tienen un esperanza de vida más corta y una calidad de vida menor. La obesidad es considerada hoy en día un factor de riesgo mayor para enfermedad cardiovascular. También se le considera factor causal de hipertensión arterial, diabetes mellitus tipo 2, enfermedad osteoarticular degenerativa, dislipidemias, apnea obstructiva de sueño, hígado graso no alcohólico y muchas formas de cáncer.(2)
Los costos generados por esta epidemia han alertado a funcionarios de salud pública, epidemiólogos y economistas, por los grandes gastos que acarrea a las personas y a los sistemas de salud.
Este año la Organización Mundial de la Salud ha difundido que las tasas de obesidad en el mundo se han duplicado en todas las regiones del mundo entre 1998 – 2008. Hoy hay 500 millones de personas obesas en el mundo, eso es 12% de la población mundial.
Los mayores niveles de obesidad se registran en el continente americano, donde un 26% de los adultos son obesos. Venezuela figura como el 5° país con mayor prevalencia de obesidad en el mundo y uno de los de mayor incremento de esta condición.
El informe reveló que las mujeres de todas partes del mundo son más propensas que los hombres a ser obesas y que por lo tanto corren más riesgo de desarrollar diabetes, enfermedad cardiovascular y algunos cánceres.(3)
La Organización Mundial de la Salud define a la obesidad como la acumulación anormal o excesiva de grasa que causa trastorno a la salud.
La obesidad puede clasificarse según propósitos epidemiológicos ateniéndose al Índice de Masa Corporal (IMC). Definiéndose como IMC a la relación entre el peso (kg) y la talla al cuadrado (m2). IMC= Peso / Talla.(2)
[su_spacer size=”25″] [su_spacer size=”25″]
[su_spacer size=”25″]
El tejido adiposo se deposita principalmente en dos compartimientos, el compartimiento subcutáneo y el compartimiento central o visceral. El tejido adiposo central es metabólicamente más activo que el subcutáneo.
La grasa visceral secreta sustancias químicas llamadas adipoquinas y citoquinas, las cuales son capaces de llevar a un estado pro inflamatorio, pro coagulante y con resistencia insulínica, colectivamente conocida como síndrome metabólico, el cual se asocia más frecuentemente con resistencia insulínica, diabetes mellitus tipo 2 y enfermedad cardiovascular que con el IMC solamente.(4)
Fisiopatología de la obesidad y enfermedad cardiovascular
La asociación entre obesidad y la enfermedad cardiovascular es compleja y debida a diferentes mecanismos fisiopatológicos que involucran a factores que interactúan entre sí. La obesidad puede causar aterosclerosis coronaria a través de mecanismos bien definidos y aceptados.(5)
Evidencia reciente ha demostrado que la asociación entre obesidad y enfermedad cardiovascular puede incluir muchos factores como inflamación subclínica, activación neurohumoral con aumento del tono simpático, altas concentraciones de leptina e insulina, apnea obstructiva del sueño e intercambio aumentado de ácidos grasos libres y también debido al depósito de grasa en áreas especificas del cuerpo con función directa de aterosclerosis coronaria, como la grasa subepicardica.(6)
Factores metabólicos: La grasa visceral (obesidad central) es el tejido adiposo metabólicamente más activo, causa resistencia insulínica, hipertrigliceridemia, formación de LDL colesterol pequeño y denso, molécula muy aterogénica y de baja concentración de HDL colesterol. Los mecanismos por los cuales el exceso de grasa causa resistencia insulínica son complejos, involucran diferentes vías fisiopatológicas, son mediadas por citoquinas y otros mediadores inflamatorios, así como con niveles elevados de leptina. La RI causa diabetes mellitus tipo 2, la cual a su vez inicia el proceso aterogénico por varios mecanismos como la hiperglucemia.(7)
Inflamación: La obesidad ha sido propuesta como un estado inflamatorio. Existe una relación positiva entre IMC y proteína C reactiva (PCR). La interleucina 6 (IL-6) es una citocina que estimula la producción de PCR en el hígado. Existe una fuerte relación entre IL-6 y PCR. La leptina puede estimular la liberación de IL-6 en el tejido adiposo. Estudios indican que la PCR puede inducir aterosclerosis y se considera un marcador de Inflamación vascular.(8)
Disfunción endotelial: La obesidad central se ha asociado a disfunción endotelial. El endotelio es un órgano endocrino que puede regular la proliferación de músculo liso, la función plaquetaria, tono vasomotor y la trombosis. La DE induce la quimiotaxis de las moléculas de adhesión e induce la diferenciación de monocitos en macrófagos. La DE promueve la agregación plaquetaria y disminuye la disponibilidad de óxido nítrico, el más potente vasodilatador, promueve trombosis vía disminución de la relación entre el inhibidor del plasminógeno 1(PAI-1) y el activador del plasminógeno 1.(9) La pérdida de peso mejora la DE.
Cambios en los factores hemostáticos: Los obesos tienen mayores concentraciones de fibrinógeno, factor VII, factor de Von Willebrand, PAI-1 y aumento de la adhesión plaquetaria. La obesidad induce cambios en la homeostasis y la fibrinólisis a través de mecanismos como un estado inflamatorio aumentado, incremento del fibrinógeno, RI y DE (factor de Von Willebrand y factor VII) y por la regulación de la producción de PAI-1, o por efectos de citoquinas, hormonas y factores de crecimiento.(10)
Efecto paracrino de la grasa subepicardica: El tejido adiposo subepicárdico es el tejido adiposo que se deposita alrededor del corazón y alrededor de las arterias coronarias. Este tejido adiposo se asocia con aumento de riesgo cardiovascular y con aterosclerosis coronaria.(11) La grasa subepicardica suministra ácidos grasos libres para la producción de energía y citoquinas; es fuente de producción de diversos mediadores de inflamación y tiene una marcada respuesta a la inflamación, independiente del IMC o la D.M.(12) La medida de la grasa subepicardica se relaciona con circunferencia abdominal, presión arterial elevada, aumento de la masa de ventrículo izquierdo, hiperinsulinemia, aumento de glucosa y enfermedad coronaria.(13)
Apnea obstructiva de sueño como mediador entre obesidad y enfermedad cardiovascular: La AOS se ha asociado con hipertensión arterial, enfermedad cardíaca isquémica, insuficiencia cardíaca, hipertensión pulmonar y arritmias cardíacas.(14) Los pacientes con AOS generalmente presentan factores asociados como obesidad, hipertensión arterial, hiperinsulinemia, intolerancia a la glucosa o diabetes mellitus tipo 2. La AOS induce estrés agudo o crónico el cual pude predisponer a isquemia miocárdica. La hipoxia aguda aumenta la vasoconstricción periférica inducida por apnea e hipoxemia grave, la retención de CO2, la activación simpática y los aumentos de la presión arterial pueden causar isquemia miocárdica. La incidencia de infarto miocárdico durante las horas de sueño es más frecuente en obesos con AOS.(15) La producción de sustancias vasoactivas como la endotelina, la activación de mecanismos inflamatorios y procoagulantes el aumento de la insulina también pude contribuir con el desarrollo de enfermedad cardíaca isquémica en AOS.
Complicaciones vasculares de la obesidad
La asociación entre obesidad y enfermedad coronaria está mediada por factores tradicionales como hipertensión arterial, dislipidemias y diabetes mellitus. La aterosclerosis coronaria se inicia o se activa por diversos mecanismos potenciados por la obesidad como el tono simpático, el aumento en la circulación de ácidos grasos libres, aumento del volumen extravascular con aumento del estrés a la pared vascular, inflamación y cambios en la naturaleza de las lipoproteínas que las hacen más aterogénicas. El estado protrombótico en obesos probablemente contribuya al inicio de los eventos coronarios agudos.(16) La resistencia a la insulina puede ser otro mediador entre obesidad y enfermedad cardiovascular particularmente en individuos con síndrome metabólico.
Obesidad e insuficiencia cardíaca: Las personas obesas tienen el doble de riesgo de sufrir de insuficiencia cardíaca que las no obesas.(17) En la obesidad existen factores que se asocian a insuficiencia cardíaca y que no se explican por aumento de la presión arterial o enfermedad coronaria. La fibrosis miocárdica es proporcional al grado de obesidad y se asocia con degeneración celular e inflamación.(18) La obesidad puede desarrollar infiltración grasa en el miocardio que puede evolucionar a fibrosis y deterioro diastólico o sistólico del ventrículo izquierdo.(19)
Obesidad y arritmias cardíacas: Los pacientes obesos tienen un 50% más de riesgo para fibrilación auricular.(20) El estudio de Framingham demostró que la tasa anual de muerte súbita en obesos es 40 veces mayor que en los no obesos.(21) Causas asociadas a arritmias serían cardiomiopatía por obesidad, fibrosis, infiltración de grasa y de células mononucleares e hipertrofia de miocitos.(22)
Diagnóstico de obesidad
El IMC se convirtió desde hace dos décadas en el método más usado para el diagnóstico de obesidad.(23) En 1995, la OMS definió la obesidad, basándose en el consenso de científicos y expertos, como el IMC ≥ 30.(24) El IMC tiene sus limitaciones; tiene una sensibilidad del 50 %, lo que significa que 50% de individuos con un alto porcentaje de grasa corporal no serán considerados obesos. Sujetos con masa corporal preservada y poca grasa, como es el caso de algunos atletas, pueden ser diagnosticados con sobrepeso u obesidad.
Por otro lado el IMC no toma en cuenta la distribución de la grasa corporal, pudiendo algunos individuos tener un peso normal o leve sobrepeso pero con una distribución anormal de la grasa corporal y podrían estar en riesgo de eventos cardiovasculares, diabetes y mortalidad total sin ser considerados en riesgo según estos criterios.(25)
La relación cintura / cadera se ha usado para medir la grasa visceral o central. La obesidad central como se ha mencionado, está en relación con exceso de grasa visceral, la cual es metabólicamente más activa y causa resistencia insulínica, hipertrigliceridemia y LDL colesterol pequeño y denso, elementos considerados proaterogénicos.(7) Se han propuesto diferentes métodos para medir la circunferencia abdominal. Algunos incluyen el perímetro de la pared abdominal por encima de las crestas ilíacas, otros a nivel de la cicatriz umbilical y otros investigadores han utilizado la medida abdominal en su punto más grande.
Todos estos métodos se correlacionan con la cantidad de grasa abdominal medidas por técnicas más precisas como son la tomografía computarizada o resonancia magnética. La circunferencia de la cadera se mide a nivel de los trocánteres mayores o en la circunferencia mayor a nivel de los glúteos.
TABLA: Obesidad central según diferentes métodos
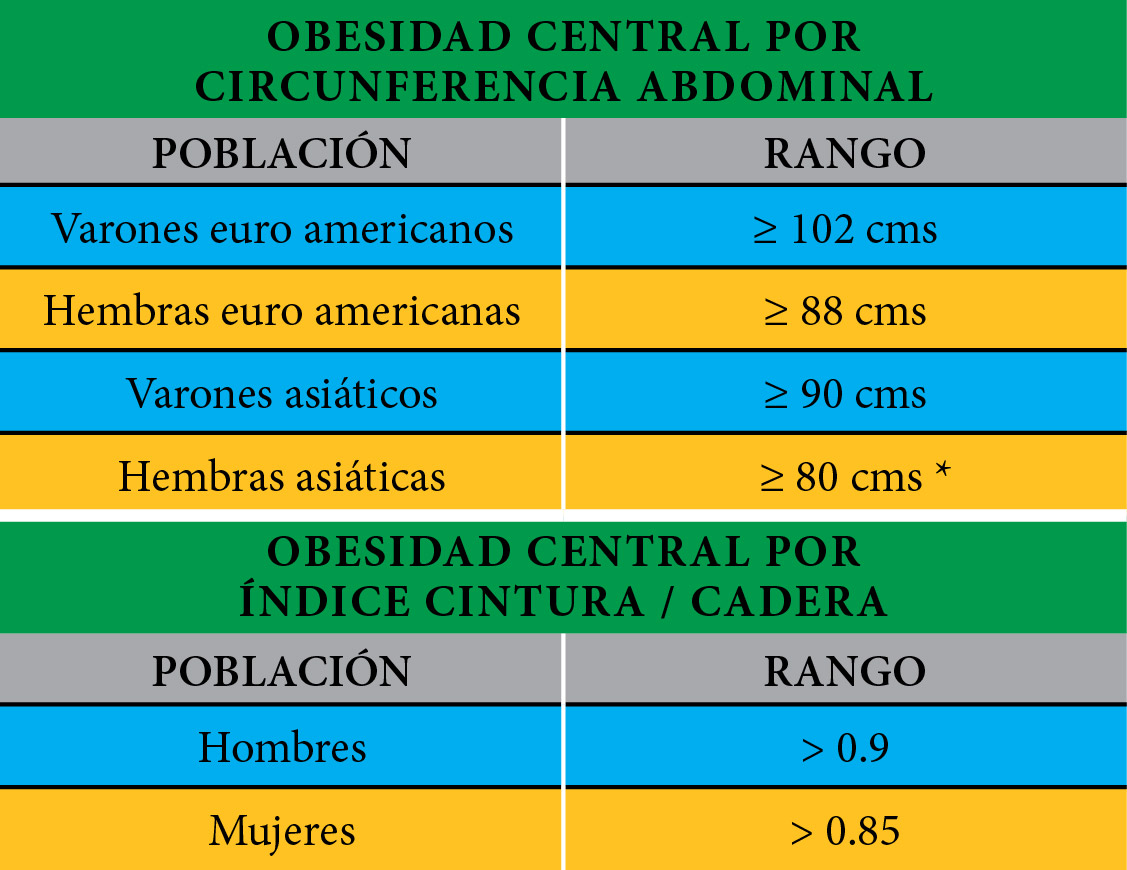 * Am Heart Assoc / NHBL.ATP III
* Am Heart Assoc / NHBL.ATP III
** IDF propone ≥ 94 para hombres y ≥ 80 para mujeres de Oriente Medio, Mediterráneo y África Subsahariana y ≥ 90 para hombres y ≥ 80 para mujeres de Centro y Sur América.
Contenido de grasa corporal
En la práctica clínica el método más utilizado es el de impedanciometría, que se realiza con equipos comerciales de fácil manejo, los cuales dan información del peso del paciente, contenido de agua, de grasa y algunos de ellos, de masa muscular.
Obesidad con peso normal
Estudios recientes demostraron que personas con pesos definidos como normal por IMC pudieran correr el riesgo de sufrir de síndrome metabólico, alteraciones cardio-metabólicas y mayor mortalidad. Un estudio reciente demostró que hombres y mujeres con porcentaje de grasa corporal en el tercil superior de lo normal, tenían mayor prevalencia de DM2, hipertensión arterial, dislipidemia y enfermedad cardiovascular que aquellos en el tercil inferior.(26) Se requerirán más estudios para confirmar estos resultados.
Tratamiento de la obesidad
Tratamiento médico:
El objetivo principal del manejo de la obesidad se centra en la pérdida de grasa con modificaciones en la dieta y en el incremento de la actividad física y mantener esa pérdida a largo plazo. Sin embargo, mantenerse en el peso sólo con dieta y ejercicio es difícil y tiene una alta tasa de recaídas.
Hasta hace poco existían en el mercado tres medicamentos adyuvantes en el tratamiento de la obesidad:
Orlistat, Sibutramina y Rimonabant.
El mecanismo de acción del Orlistat es inhibiendo la lipasa gastrointestinal, enzima necesaria para la absorción de las grasas a nivel intestinal. En estudios con Orlistat se observó una reducción de peso de 2.9% mayor que la obtenida con el grupo control.
Otros efectos observados con el Orlistat fueron disminución de la circunferencia abdominal, de la presión arterial, disminución en la incidencia de DM2, disminución de la glucosa en ayunas y de HbA1C, colesterol total, LDL-c y HDL-C.
Sibutramina, un Inhibidor de la recaptación de serotonina, droga anorexígena demostró una pérdida de peso de 4.3% mayor al grupo control. También se observó disminución de la circunferencia abdominal, disminución de triglicéridos y aumento de HDL-C.
Se observó también aumento en la frecuencia cardíaca y de la presión arterial. En octubre del 2010 la FDA, organismo regulador de drogas y alimentos de los EEUU y otras agencias, ordenaron suspender la comercialización de la sibutramina por sus efectos adversos sobre el aparato cardiovascular.
Actualmente se encuentra en estudio por parte de la FDA un medicamento antiobesidad llamado “Lorcaserín”, que de ser aprobado, sería el primero en obtener esta aprobación desde hace alrededor de 10 años.
Rimonabant es una droga antagonista selectiva del receptor cannabinoide CB-1, su principal efecto es la reducción del apetito. En octubre del 2008, la EMEA, agencia europea de los medicamentos, ordenó la suspensión del medicamento por sus efectos adversos neurológicos y psiquiátricos de quienes la consumían.(27)
En conclusión, existe en la actualidad un solo medicamento aprobado para la pérdida de peso, Orlistat. Esta droga debe estar acompañada de una dieta adecuada y debe ser supervisada por un médico, ya que puede presentar efectos adversos no serios. Cuando el uso de medicamentos y las modificaciones de estilos de vida fallan o los individuos presentan obesidad mórbida (grado III) se recomiendan otras medidas como la cirugía bariátrica.
Cirugía bariátrica
Estudios han demostrado que la cirugía bariátrica es un método eficaz para la pérdida de peso en obesos mórbidos o con obesidad y comorbilidades, como enfermedad coronaria, DM2.
Existen varias técnicas operatorias. Las más usadas son la manga gástrica y el bypass gástrico. La cirugía bariátrica se recomienda cuando ha fracasado el tratamiento médico o en pacientes obesos mórbidos o en obesos grado II con complicaciones médicas serias.
Este tratamiento debe realizarse por un equipo multidisciplinario de expertos. Esta cirugía trae alteraciones nutricionales a largo plazo por lo que se recomienda un seguimiento médico del paciente.(28)
Conclusiones
La obesidad es un factor importante de riesgo cardiovascular. Se asocia a enfermedades cardiovasculares como enfermedad coronaria, arritmias cardíacas y disfunción ventricular. Esta asociación se da por múltiples mecanismos, no sólo a través de la hipertensión arterial, diabetes, o dislipidemias. El diagnóstico debe incluir no sólo el peso sino también la distribución de la grasa corporal. El tratamiento de la obesidad puede resultar difícil y amerita de un manejo integral y multidisciplinario para que el resultado sea favorable.
Referencias
- Lopéz-Jimenez F., Jacobsen S.J., et al. Prevalence and secular trends of excess body weight and impact on outcomes after myocardial infarction. Chest2004; 125:1205-12.
- Catenacci V.A., Hill J.D. The obesity epidemic. Clin Chest Med.2009; 30:415-44.
- Department of Statistics and Data.WHO.ORG.2012.
- Visceral adiposity, Insulin resistance and Cancer risk. Diab. Metab Synd. 2011; 3:12.
- Poirier P., GilesJ.D. et al. Obesity and Cardiovascular disease. Circulation.2006; 113:898-918.
- Romero-Corral A, Sierra-Johnson J, et al. Relationship between Leptin and C-Reactive Protein with C-V disease. Nat Clin Pract. 2008; 5:418-25.
- Depres J.P., Leniex I. Abdominal obesity and Metabolic Syndrome. Nature.2000; 444:881-7.
- Bastard J.P., Jardel C, et al. Evidence for a link between adipose tissue Interleukin-6 content a serum C – reactive protein concentration. Circulation.1999; 144:2221-2.
- Vane J.R., Angard E.E., et al. Regulatory functions of the vascular epithelium. N Eng J Med1990;26:327-36.
- Festa A, Mykannen C, et al. The insulin resistance aterosclerosis study (IRAS). Arterioscler Thromb Vasc Biol.1999; 19:2-568.
- Chadwalit N, Somers V.K., et al. Subepicardial adipose tissue and the presence and severity of coronary artery disease. Atherosclerosis. 2006, 186: 354-9.
- Mazurek T, Zhang L., et al. Human epicardial adipose tissue is a source of inflammatory mediators. Circulation. 2003; 108:2460-6.
- Iacabellis G, Ribaudo H. C., et al.Echocardiography epicardial adipose tissue is related to anthropometric and clinicals parameters of metabolic syndrome. J Clin Endocrinol Metab. 2003; 88: 5163-8.
- Lopez-Jimenez F, Sert Kuniyoshi F.H., et al. Obstructive sleep apnea: Implications for cardiac and vascular disease. Chest. 2008; 133: 793-804.
- KonecnyT, Kuniyoshi F.H, et al. Under diagnosis of sleep apnea in patients after acute myocardial infartion. J Am Coll cardiol. 2010; 56:742-3.
- Scarabin P.Y., Vissac A.M., et al. Population correlates of coagulation factor VII. Importance of age, sex, and menopausal status as determinants of activated factor VII. Arterioscler Thromb Vasc boil. 1996; 16:1170-6.
- Krum H., Abraham W T.Heart failure. Lancet; 2009; 373: 941-55.
- Amad K H, Brennan J C, et al. The cardiac pathology of cronic exogenous obesity.Circulation. 1965; 32: 740-5.
- Powell B, Redfield J C, et al. Association of obesity with left ventricular remodeling and diastolic dysfunction in patients without coronary artery disease. Am J Cardiol. 2006; 116: 20.
- Wanahita N, Messerli F H, et al. Atria fibrillation and obesity- results of a metaanalysis. Am Heart J. 2008; 155: 310-5.
- Messerli f h, Nuñez B D, et al. Overweight and sudden death. Increased ventricular ectopy in cardiopathy of obesity. Arch Int Med .1987; 147: 1725-8.
- Aijz B, Anmar K A, et al.Abnormal cardiac structure and function in the metabolic syndrome a population based study. Mayo Clin Proc. 2008; 83: 1350-7.
- Quetelet L A. A treative on man and the development of his faculty.1842. Obes Res.1994; 2: 72-85.
- Lau D C, Douketis J D, et al. Obesity Canada Clinical practice guidelines Expert panel. CMAJ. 2007; 176: s1-s13.
- Okorududu D O, Jumean M F, et al. Diagnostic performance of Body Mass Index to identify obesity as defined by as defined by body adiposity. Int J Obesity. 2010; 34:791-9.
- Fogelhom M, Van Markem L W. Comparison of body composition methods: a literature analysis. Eur J Nutr. 1997; 51: 495-503.
- Rucker D, Dadwal R, et al. Long term pharmacotherapy of obesity. BMJ 2007; 335: 1194-9.
- Butchwald. Bariatric surgery. JAMA. 2004; 209 (14):1724-37.

